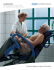
validation d`un protocole de lever precoce des patients sous
Transcription
validation d`un protocole de lever precoce des patients sous
ACADEMIE DE LYON UNIVERSITE CLAUDE BERNARD LYON I SERVICE UNIVERSITAIRE DE FORMATION CONTINUE VALIDATION D’UN PROTOCOLE DE LEVER PRECOCE DES PATIENTS SOUS VENTILATION INVASIVE Directeurs de mémoire : Dr MARCON, MPR, IRR-SHB Nancy Dr CHARPENTIER, Réanimation Chirurgicale, CHU Nancy Mémoire présenté en vue de l’obtention du DIPLÔME UNIVERSITAIRE DE KINESITHERAPIE RESPIRATOIRE ET CARDIO-VASCULAIRE Par GAUTIER Adeline Années universitaires 2011-2012 / 2012-2013 SOMMAIRE Remerciements 3 Glossaire 4 Présentation du lieu de travail 6 Résumé 9 I. Introduction 10 II. Matériel et méthode 11 III. Résultats 21 IV. Discussion 27 V. Procédure de mise au fauteuil des patients sous ventilation invasive 33 VI. Conclusion 35 Bibliographie 36 Annexes 39 2 REMERCIEMENTS Je tiens à remercier l’ensemble des personnes qui m’ont soutenue et aidée tout au long de l’élaboration de ce mémoire. Je leur témoigne toute ma reconnaissance pour l’intérêt et l’attention qu’elles ont manifesté à l’égard de mon travail. 3 GLOSSAIRE AS : Aide-soignante CVI : Compression Veineuse Intermittente DT : Drain Thoracique DVE : Dérivation Ventriculaire Externe E/E : Echarpe-contre-écharpe ETP : Equivalent Temps Plein FC : Fréquence Cardiaque FiO2 : Fraction Inspirée en Oxygène FR : Fréquence Respiratoire GCS : Glasgow Coma Scare ou Score de Glasgow IDE : Infirmière Diplômée d’Etat IMC : Indice de Masse Corporelle INT : Intubation Nasotrachéale IOT : Intubation Orotrachéale IRR : Institut Régional de médecine physique et de Réadaptation KTA : Cathéter Artériel MET : Metabolic Equivalent of Task MK : Masseur-Kinésithérapeute MPR : Médecine Physique et Réadaptation SHB : Section Hospitalière B 4 SNG : Sonde Naso-Gastrique SpO2 : Saturation Pulsatile en Oxygène SU : Sonde Urinaire TA : Tension Artérielle UGECAM : Union des Groupements des Etablissements des Caisses d’Assurance Maladie VAC : Ventilation Assistée Contrôlée VAC ® : Pansement VAC ® (Vacuum Assisted Closure) VSAI : Ventilation Spontanée avec Aide Inspiratoire VVC : Voie Veineuse Centrale VVP : Voie Veineuse Périphérique 5 PRESENTATION DU LIEU DE TRAVAIL L’Institut Régional de Médecine Physique et de Réadaptation (IRR) L’IRR a été fondé à Nancy en 1953 avec comme principe une prise en charge précoce « du lit à l’usine » et globale. Actuellement établissement de l’UGECAM du Nord-est, l’IRR est une filière complète qui couvre l’ensemble des domaines de la rééducation et de la réadaptation qu’il s’agisse d’enfants ou d’adultes, aux différentes phases évolutives de la maladie ou des traumatismes, de l’installation des lésions jusqu’aux séquelles lointaines. L’IRR est intégré par convention au CHU de Nancy comme prestataire de service par l’intermédiaire de ses sections hospitalières comme la section hospitalière B (SHB). Cette section est composée : de l’Hôpital Central (où j’interviens), de l’Hôpital Saint-Nicolas de Port, de la Maison Hospitalière Saint-Charles et du Centre Psychothérapique de Nancy. A l’Hôpital Central, l’organigramme est composé de : 4 médecins spécialistes de MPR dont Mme le Docteur Chellig, médecin référent du service de Réanimation Chirurgicale à l’Hôpital Central et Mme le Docteur Marçon, médecin chef et directeur de ce mémoire. 6 1 cadre coordinateur Mme Ferry, 2 cadres de santé en massokinésithérapie dont Mr Croci, cadre référent du service de Réanimation Chirurgicale. Sur le site de l’Hôpital Central interviennent : 28,4 ETP masseurskinésithérapeutes, 2,6 ETP ergothérapeutes et 1 orthophoniste (vacation de 12h). La section hospitalière B intervient dans les différents pôles des hôpitaux de ville du CHU de Nancy dont le pôle médico-technique d’anesthésie réanimation. Le pôle médico-technique d’anesthésie réanimation Ce pôle se compose de : L’anesthésiologie de Brabois. L’anesthésiologie de Central. La réanimation chirurgicale à Central. Les soins continus de Chirurgie Générale et Urgences. La réanimation neurochirurgicale et les soins continus de neurochirurgie à Central. La réanimation Picard à Brabois. 7 Le service de Réanimation Chirurgicale est composé de 12 lits. L’équipe médicale est constituée de 3 médecins anesthésistes-réanimateurs : Mr le Docteur Garric, Mr le Docteur Welfringer et Mme le Docteur Charpentier avec qui j’ai travaillé à l’élaboration de ce mémoire. Toute la chaine du personnel hospitalier est présente et travaille ensemble pour la prise en charge des patients. Liens MPR-service de Réanimation Chirurgicale Pour les services de réanimation (médicale et chirurgicales), par convention avec l’IRR, interviennent 5 ETP masseurs-kinésithérapeutes. Dans le service de Réanimation Chirurgicale interviennent 2 masseurs-kinésithérapeutes, temps plein, 8h par jour. Il existe des prestations de masso-kinésithérapie le week-end. Cette collaboration IRR-CHU permet une prise en charge rééducative des patients afin de prévenir et de traiter les déficiences et incapacités engendrées par les affections respiratoires et locomotrices. 8 RESUME Le lever au fauteuil des patients ventilés de façon invasive et non sédatés s’inscrit comme une des premières étapes de la réhabilitation respiratoire et cardio-vasculaire. C’est une technique simple, peu coûteuse et peu chronophage, qui requiert une bonne collaboration d’équipe. La mise au fauteuil des patients est une pratique utilisée depuis longtemps dans le service de Réanimation Chirurgicale de l’Hôpital Central du Centre Hospitalier Universitaire de Nancy. En collaboration avec l’équipe médicale, l’étude d’un protocole de lever sur 9 mois de mars 2012 à novembre 2012, incluant 30 patients ventilés, a été réalisée dans le service afin de valider la procédure de lever des patients sous ventilation invasive. Mots Clés : Ventilation invasive Mise au fauteuil Protocole de lever 9 I. INTRODUCTION L’hospitalisation d’un patient en réanimation entraîne un alitement prolongé et de nombreuses conséquences sur son statut physique et psychique [1, 2, 3] : Pneumopathies acquises sous ventilation mécanique, Troubles hémodynamiques, Troubles thromboemboliques, Altération de l’état cutané, Déconditionnement musculaire voire survenue des neuromyopathies de réanimation, Anxiété voire dépression, Détérioration de la qualité de vie. La revue de la littérature [4, 5, 6, 7, 8] montre que la réhabilitation précoce des patients ventilés invasivement, non sédatés, présente de nombreux avantages dans la limitation des séquelles précédemment décrites. Le service de Réanimation Chirurgicale de l’hôpital Central du Centre Hospitalier Universitaire de Nancy, dans le cadre d’une collaboration d’équipe, pratique depuis de nombreuses années le lever au fauteuil des patients intubés, ventilés et non sédatés. Cette technique peu coûteuse et simple s’inscrit comme 10 une des premières étapes de la réhabilitation précoce du patient. Cependant cette mobilisation précoce, qui incombe à toute l’équipe paramédicale en charge du patient, requiert une procédure écrite, spécifique et complète. L’objectif de ce travail est de valider un protocole de lever des patients ventilés, de façon prospective, en évaluant les bénéfices et les risques pour le patient. Dans un premier temps, nous aborderons le matériel et la méthode de l’étude, puis ses résultats et nous finirons par une discussion afin de valider ce protocole. II. MATERIEL ET METHODE L’étude est réalisée dans le service de Réanimation Chirurgicale de l’hôpital Central du Centre Hospitalier Universitaire de Nancy. Cette étude inclut tous les patients ventilés par sonde d’intubation orotrachéale ou nasotrachéale ou par canule de trachéotomie, non sédatés, et dont la prescription de lever au fauteuil est établie par le médecin senior du service après examen clinique. Dans cette population, les critères d’inclusion sont : L’arrêt des sédations, Une fraction inspirée en oxygène (FiO2) inférieure à 51 %, Pas d’épuration extrarénale continue, 11 Pas de perfusion croissante de vasopresseurs, Pas de contre-indication chirurgicale (exemple : fracture de bassin) et/ou médicale (exemple : embolie pulmonaire). Un recueil de données, prospectif, est élaboré et se compose de deux feuilles [Annexe 1]. Sur le premier feuillet : le motif d’hospitalisation, l’âge, le sexe, les antécédents, le poids, la taille, la durée de sédation, le délai du lever par rapport à l’admission et la date d’extubation ou de sevrage respiratoire marquant la fin de l’inclusion dans le recensement sont relevés. Sur le second feuillet : chaque lever est recensé. En effet, cette feuille renseigne sur : Le type de lever : actif ou passif ; les thérapeutes présents ainsi que leur nombre et leur fonction ; le temps estimé pour l’installation au fauteuil. Le type d’interface patient-ventilateur utilisé : sonde endotrachéale ou canule de trachéotomie ; le type de ventilation : ventilation assistée contrôlée (VAC) ou ventilation spontanée avec aide inspiratoire (VSAI). 12 L’équipement du patient : Equipement de base : cathéter artériel (KTA) ; voie veineuse centrale (VVC) ; voie veineuse périphérique (VVP) ; sonde urinaire (SU) ; sonde nasogastrique (SNG) ; Contentions anti-phlébite : compressions veineuses intermittentes (CVI) ; bas de contention ; contentions élastiques de type Tubigrip ® ou bandes de type Biflex ® ; Traitement orthopédique et/ou chirurgical : drain(s) thoracique(s) (DT) ; drain(s) abdominal (aux) ; redon(s) ; dérivation ventriculaire externe (DVE) ; minerve ; corset ; écharpe-contreécharpe (E/E) ; anneaux claviculaires ; Orthofix ®; immobilisations orthopédiques ; enclouage avec appui ou sans appui ; pansement de type VAC ® ; Divers : escarres, autres ; Perfusion de catécholamines. Les paramètres du patient : la fréquence cardiaque (FC), la tension artérielle (TA), la fréquence respiratoire (FR) et la saturation pulsatile en oxygène (Sp02) avant lever et avant recoucher. La douleur, pendant le lever et pendant le recoucher, est évaluée soit par le Score de Payen [9] [Annexe 2] pour les patients non conscients et/ou non cooperants qui est une échelle comportementale de 13 la douleur soit par l’Echelle Visuelle Analogique (EVA) [Annexe 3] pour les autres patients. L’état de conscience au moment du lever est également évalué grâce au score de Glasgow (GCS) [Annexe 4] par le médecin. Le motif du recoucher est noté ainsi que le temps nécessaire afin de quantifier le temps pour l’installation au lit et la durée totale du lever. Le bénéfice du lever au fauteuil est évalué par 4 personnes : l’infirmier(e) et l’aide-soignant(e) référent(e)s du patient, par le masseur-kinésithérapeute et par le médecin prescripteur. C’est une note comprise entre 0 et 10, attribuée par chaque personne, subjectivement à la fin de la séance, permettant de définir le bénéfice ou non du lever ; ces 4 notes sont additionnées et ramenées à une moyenne sur 10. Les consignes données pour attribuer la note sont : les notes négatives n’existent pas, la moyenne de référence est 5. Si la note est inférieure à 5, c’est qu’un évènement indésirable motivant le recoucher prématuré s’est produit. Pour une note égale à 5, le lever n’est ni positif ni négatif. Une note supérieure à 5 montre toute la pertinence de la mise au fauteuil du patient ventilé. Les critères de bénéfice pour le lever sont : une amélioration sur le plan respiratoire à type de sevrage ou d’aide au désencombrement ; une amélioration 14 d’un point de vue cardiovasculaire ; une amélioration d’un point de vue cutané et orthopédique une amélioration sur le plan neurologique, sur le plan de la vigilance du patient. L’équipe soignante se réfère à leur décret d’actes [11, 12] afin d’accomplir dans un cadre légal le lever au fauteuil du patient ventilé. La mise au fauteuil requiert une logistique pluridisciplinaire pour éviter les effets secondaires et les éventuelles complications. D’une part, à partir du bilan diagnostic kinésithérapique, des indications et contre-indications médicales, ainsi que des principes de rééducation, le masseur-kinésithérapeute détermine la pertinence du lever en actif ou en passif, prévoit l’installation optimale au fauteuil et anticipe, si besoin, les adaptations nécessaires pour éviter les positions vicieuses et/ou douloureuses ainsi que les risques sur le plan cutané et trophique. D’autre part, l’infirmier(e) et l’aide-soignant(e) référent(e)s effectuent un nursing préalable afin d’assurer un confort optimal au patient tout en plaçant une sangle de lever si besoin. Afin d’éviter tout incident lié à l’équipement, ils vérifient la bonne fixation des différents cathéters, sondes ou drains ainsi que la longueur des différentes tubulures pouvant entrainer une gène lors de la mobilisation. Le lever au fauteuil se fait de préférence du coté du respirateur. 15 La traçabilité du lever est assurée par les thérapeutes qui réalisent l’acte sur le diagramme de soins et de suivi et sur la fiche de relevé. Afin de surveiller la tolérance lors du transfert et au fauteuil, le patient reste scopé. Quelque soit le lever, il requiert la présence de 2 thérapeutes ou 3 dans les cas complexes (état de conscience, poids…). Si le lever est passif, c’est-à-dire que le patient est dans l’incapacité d’assurer son transfert lui-même ou d’être accompagné dans le cadre de la rééducation masso-kinésithérapique, les soignants utilisent un lève-personne de type Viking XL ® (capacité de levage : 300 kg) [Annexe 5]. C’est un dispositif médical qui utilise une énergie électrique fournie par des batteries rechargeables. Cette aide technique mécanisée est mobile (se déplaçant sur le sol) avec un mat télescopique afin de transférer le patient du lit vers le fauteuil et inversement. Le piètement repose sur 4 roues dont 2 sont équipées de frein. Cette base a la forme d’un U pouvant plus ou moins s’agrandir pour augmenter son adaptabilité au mobilier et permettre également une meilleure stabilité. Sur la partie de la base reliant les 2 pieds est fixé un pied central équipé d’un bras de levage. Au bout du bras de levage se trouve un étrier avec des protections anti-décrochages où viennent se placer les sangles du harnais. Par l’intermédiaire d’une télécommande, l’allongement ou le raccourcissement du Flexlink ® permet l’élévation ou la descente au fauteuil. 16 Le fauteuil utilisé est inclinable, équipé d’un coussin anti-escarre [13] sur l’assise et est recouvert d’un drap (Photo n°1). Les thérapeutes, tout en s’assurant de la mobilité des tubulures de perfusion, des tuyaux du respirateur et des différentes sondes, manœuvrent le lève-personne et installent confortablement et habilement les patients (Photo n°2). Photo n°1 : fauteuil inclinable équipé d’un coussin anti-escarre et d’un drap 17 Photo n°2 : installation optimale du patient. La technique dite « parachute » (le drap est replié et passé entre les membres inférieurs du patient et noué derrière le fauteuil) est utilisée pour éviter au patient de glisser et/ou chuter vers l’avant sans comprimer les plexus brachiaux, les plis inguinaux et l’abdomen. Des coussins à type d’oreillers sont mis en place au niveau de la tête et des membres supérieurs voire aux membres inferieurs pour un bon positionnement orthopédique. Des attaches complémentaires, sur prescription médicale, peuvent être installées au niveau des poignets pour éviter une auto-extubation. L’utilisation de bandes au niveau 18 de la tête permet de garder le regard à l’horizontale en position assise chez les patients ayant un tonus postural faible. Des bandes peuvent également être placées au niveau des membres inférieurs afin de les maintenir dans une position orthopédique (Photo n°3). Ces différentes installations sont assurées entre autre par le masseur-kinésithérapeute. Le bon positionnement de l’équipement est vérifié par l’infirmier(e) référent(e). Photo n°3: patient au fauteuil. Le patient est surveillé à chaque instant, afin d’anticiper tout événement indésirable. La prise de paramètres des patients s’effectue : 19 Par un cathéter artériel ou un brassard pour la prise de la pression artérielle, Par un électrocardiogramme à 5 dérivations pour la fréquence cardiaque, Par le respirateur qui calcule automatiquement la fréquence respiratoire, Par un saturomètre au doigt ou à l’oreille qui détermine la saturation pulsatile en oxygène. Les paramètres sont centralisés sur un scope au chevet du patient, et permettent une surveillance instantanée. Un répétiteur central de ces paramètres et donc de toutes les alarmes des patients permet une double surveillance par toute l’équipe médicale et paramédicale. Le recoucher est motivé par la systématisation ou la fatigue du patient (sauf évènement indésirable). Les paramètres pour l’étude sont consignés sur la feuille prévue à cet effet. Le recoucher demande les mêmes dispositions quant à la surveillance de l’équipement et à sa manipulation pour éviter toute iatrogénie. Il se fait soit de façon active soit de façon passive en sens inverse au lever. 20 III. RESULTATS Le recueil de données de cette étude a été réalisé par toute l’équipe médicale et paramédicale de la Réanimation Chirurgicale pour la période de mars 2012 à novembre 2012. Au total, 30 patients ont été inclus dans le protocole pour la période précitée dont le motif d’hospitalisation était : 6 patients polytraumatisés, 13 patients ayant bénéficié de neurochirurgie, 5 patients de chirurgie thoracique, 3 patients de chirurgie abdominale, 1 patient de chirurgie maxillo-faciale, 2 patients présentant un problème d’ordre médical. L’arrêt de la période d’étude pour un patient donné est le moment où le patient est sevré de sa ventilation invasive. L’indice de masse corporelle (IMC) était en moyenne de 27 [Annexe 6]. Avaient été recensés : 11 patients dans la normale : l’IMC est compris entre 19 et 25, 9 patients en surpoids : l’IMC est compris entre 25 et 30, 5 patients obèses : l’IMC est supérieur à 30, 3 patients en dessous de la normale : l’IMC est inférieur à 19. 21 L’arrêt de la sédation par rapport à la date d’entrée en réanimation chirurgicale variait de 0 à 14 jours. Le lever au fauteuil se faisait entre 0 et 28 jours après l’arrêt de la sédation. La médiane était à 7 jours. Le nombre de levers recensés par patient variait de 1 à 39. Leur durée moyenne d’hospitalisation variait de 2 à 99 jours dans ce service de réanimation. L’intubation orotrachéale était l’interface majoritairement utilisée (80%). Les patients étaient le plus souvent en ventilation spontanée avec aide inspiratoire, et le lever était assuré en passif par 2 ou 3 thérapeutes. Il est à noter que trois levers actifs ont pu être réalisés chez deux patients. 16 levers avaient également été relevés pour un même patient sous ventilation assistée contrôlée. L’infirmier(e) et l’aide-soignant(e) référent(e)s du patient étaient les personnes les plus concernées lors de la mise au fauteuil. Le masseurkinésithérapeute était également très présent. En effet, il initie les premiers levers afin d’assurer une installation optimale au patient. La durée des levers était comprise entre 1h et 7h30 par jour. Le premier lever durait environ 1h et la station assise augmentait au fur et à mesure des levers avec une moyenne de 3h30. Le temps d’installation au fauteuil variait de 4 à 10 minutes avec une moyenne de 5 minutes. 22 L’équipement du patient était composé d’une double surveillance par scope, d’un cathéter artériel (KTA), d’une voie veineuse centrale (VVC), d’une sonde urinaire (SU) et d’une sonde nasogastrique (SNG). A cela s’ajoutaient la présence de drains thoraciques (DT) chez les patients polytraumatisés ou ayant bénéficié de chirurgie thoracique, d’immobilisations orthopédiques chez les polytraumatisés et d’une dérivation ventriculaire externe (DVE) chez les patients ayant bénéficié de chirurgie cérébrale. Aucun patient recensé pour cette période n’avait été levé sous catécholamines. La douleur évaluée par le Score de Payen (72% des cas) était cotée entre 3 et 5 et par l’EVA entre 0 et 4. Le score de Glasgow : sur 30 patients 57% avait un score de Glasgow variant de 6 à 12. Il a été effectué : 26 levers avec un GCS égal à 6, 30 levers pour les patients avec un GCS égal à 8, 9 levers pour les patients avec un GCS égal à 9, 25 levers pour les patients avec un GCS égal à 10, 12 levers pour les patients avec un GCS égal à 12. Les paramètres des patients permettaient leur surveillance par l’intermédiaire du scope. Ils restaient dans la moyenne, sauf évènements indésirables tels que 3 bradycardies à 35, 40 et 55, 2 tachycardies à 145, une 23 tachypnée à 55 et une hypotension à 65mmHg. Nous n’avions noté aucune désaturation. Les notes attribuées par les thérapeutes pour le bénéfice/risque du lever étaient le plus souvent supérieures ou égales à 5 (Figure 1). Des notes inférieurs à 5 étaient recensées chez les patients dont le recoucher avait été motivé par un événement indésirable : hypotension (1), tachycardie (2), tachypnée (1), douleurs importantes situées au niveau du siège (3), bradycardie (3), hyperthermie (2) (Figures 2 et 3). Ainsi, sur 188 levers recensés, 12 levers avaient présenté un évènement indésirable soit 6%. Répartition des notes 180 160 140 Nombre 120 100 80 60 40 20 0 0 1 2 3 4 5 6 Notes 7 Fig.1 : répartition des notes 24 8 9 10 Exemple 5 : Melle F., 26 ans, Polytraumatisée 12 Moyenne des notes 10 8 6 4 2 Bradycardie Hyperthermie 0 0 1 2 3 4 5 6 7 8 9 10111213141516171819202122232425262728293031323334353637383940 Séances de lever Fig.2 : exemple 1 de notes avec évènements indésirables Mme D., 57 ans, Chirurgie Thoracique 12 Moyenne des notes 10 8 6 4 Douleurs au niveau du siège 2 Douleurs au niveau du siège 0 0 2 4 6 8 10 12 14 Séances de lever Fig.3 : exemple 2 de notes avec évènements indésirables 25 16 L’évolution des notes au fur et à mesure des levers était croissante : entre 0,5 et 2 points entre 2 séances de lever (Figures 3 et 4). Mr T., 39 ans, Neurochirurgie 9 Moyenne des notes 8 7 6 5 4 3 2 1 0 0 1 2 3 4 5 6 Séances de lever Fig.4 : exemple 1 d’évolution positive des notes 26 7 Mr W., 59 ans, Chirurgie ORL 10 9 Moyenne des notes 8 7 6 5 4 3 2 1 0 0 1 2 3 4 5 Séances de lever Fig.5: exemple 2 d’évolution positive des notes IV. DISCUSSION Cette étude sur 9 mois à propos de 30 patients ventilés fait ressortir plusieurs points. Quelque soit l’âge, le sexe, le motif d’hospitalisation, les antécédents et la durée de sédation, il n’existe pas de restriction au lever. Le lever au fauteuil se fait après prescription médicale. Un matériel adapté est toutefois indispensable. 27 Pour les patients en surcharge pondérale (46% des cas): un fauteuil permettant une assise correcte, un lève-personne supportant le poids du patient, une sangle adaptée pour le lever sont nécessaires. Néanmoins la mobilisation est souvent difficile pour le personnel soignant avec un risque de troubles musculo-squelettiques non négligeable. La nouvelle génération de lits permet dorénavant d’installer les patients en position dite « fauteuil » et peuvent donc être une alternative intéressante, limitant les manutentions. Le lever se fait de façon passive pour 93% des patients après vérification par le masseur-kinésithérapeute des possibilités actives et du tonus musculaire du patient. Un lève-personne est donc utilisé pour permettre une manutention facilitée du patient, une réduction du nombre de thérapeutes mobilisés et des risques des troubles musculosquelettiques. La technique « drap-bras » n’est donc plus la technique de référence. Le premier lever, après prescription médicale, est à l’initiative du masseur-kinésithérapeute au regard de ses connaissances et de ses compétences en matière de handicap physique. Il s’inscrit comme l’un des actes essentiels précoces dans la réhabilitation du patient. Les levers suivants se font par 2 thérapeutes : l’infirmier(e) et l’aide-soignant(e) référent(e)s du patient et si nécessaire un troisième 28 thérapeute (le masseur-kinésithérapeute ou un(e) autre aide-soignant(e)). L’intérêt de la présence du masseur-kinésithérapeute est de faciliter une installation au fauteuil du patient la plus optimale possible, grâce à ses connaissances anatomiques et biomécaniques du complexe ostéomusculo-articulaire et de la physiopathologie afin d’éviter toute position vicieuse pouvant devenir algique et/ou susceptible d’entraîner des troubles cutanés par hyperpression. Cette installation spécifique au fauteuil par le masseur-kinésithérapeute est indispensable en présence de déficiences neurologiques et/ou orthopédiques. La mise au fauteuil se fait dans 83% des cas le matin juste après le nursing et la toilette. La manutention du patient lors de la toilette permet de mettre en place la sangle de lever par les thérapeutes référents. L’analyse du recueil de données montre que le temps d’installation du patient au fauteuil est d’environ 5 minutes : c’est une technique peu chronophage au regard des bénéfices apportés au patient. Les patients levés au fauteuil sont intubés dans 80% des cas : c’est l’interface utilisée pour ventiler un patient en première intention. Cependant les patients peuvent également être trachéotomisés. Nous retrouvons cette interface chez les patients ayant subi une chirurgie otorhino-laryngée ou maxillo-faciale (inclusion d’un seul patient) mais aussi chez les patients intubés au long cours afin de permettre un meilleur 29 sevrage de la ventilation mécanique. Quelle que soit l’interface patientventilateur utilisée, il n’existe donc pas de restriction au lever. Il en est de même pour le mode ventilatoire. Il est à noter qu’aucun évènement indésirable (extubation accidentelle, extravasation) concernant l’équipement du patient n’est survenu lors des mises au fauteuil pendant l’étude : ce ne doit donc pas être une restriction au lever. La lourdeur de l’équipement est à prendre en compte, il faut donc une préparation adéquate, une organisation optimale et une excellente coordination entre les thérapeutes. La douleur est évaluée par le score de Payen (de 3 à 12) dans 72% des cas ou par l’EVA (de 0 à 10). Cette évaluation montre que la mise au fauteuil d’un patient n’est pas un acte douloureux. En effet, une EVA inférieure à 4 n’entraîne pas la mise en place d’un traitement antalgique de palier II (opioïdes faibles). Quand le score de Payen est inférieur à 6, le patient est considéré comme sans douleur. Le score de Glasgow (évalué chez 52% des patients) n’est également pas une restriction au lever. Ce lever favorise la stimulation neurologique. La réhabilitation précoce permet une meilleure plasticité cérébrale chez les patients ayant subi un accident vasculaire cérébral [14]. Cependant il est à noter que chez les patients ayant un score de Glasgow inférieur ou égal à 8, les notes attribuées pour l’étude par les personnes 30 référentes sont le plus souvent égales à 5. Cette catégorie de patients demande davantage de temps d’installation au fauteuil en raison de leur hypotonie ou à l’inverse de leur hypertonie et de leur non participation. La pertinence d’un lever chez ces personnes est donc discutable. Le point positif est le changement des points d’appui et donc la diminution des risques de l’altération de l’état cutané. Le recoucher est réalisé selon le protocole ou sur demande du patient en raison de sa fatigue. Lever un patient au fauteuil lui apporte des bénéfices importants mais c’est également un acte qui lui demande beaucoup d’énergie. En position assise, 30 % de calories sont consommées en plus par rapport à une position allongée. L’équivalent métabolique pour une position assise est de 1,5 MET. Evaluation du bénéfice/risque du lever des patients ventilés : la moyenne des notes attribuées par les thérapeutes référents du patient sont majoritairement supérieures ou égales à 5/10. Nous retrouvons une concordance des notes entre les différents thérapeutes lors d’un même lever : l’écart entre deux notes n’excède jamais plus d’un point. Nous remarquons également que les thérapeutes qui notent les patients ne sont pas toujours les mêmes suivant les jours. Cependant les notes recensées pour un même patient (sauf évènement indésirable) évoluent de manière croissante mettant en évidence les bénéfices de la mise au fauteuil. 31 Bénéfices thérapeutiques : Le bénéfice sur le plan respiratoire : la position assise permet une meilleure course du diaphragme et donc une meilleure ventilation aidant ainsi au sevrage du respirateur. Le bénéfice sur le plan cardiovasculaire : prévention des accidents thrombo-emboliques et de la désadaptation cardiaque. Le bénéfice d’un point de vue cutané est incontestable pour tous les patients du fait du changement de position : les points d’appui sollicités par la position assise ne sont pas les mêmes que lors de la position allongée. La mise au fauteuil présente également un bénéfice sur la stimulation neurologique : ouverture des yeux, contact avec le patient voire réveil complet. Nous l’avons remarqué chez certains patients ayant subi une neurochirurgie ou ceux dont le réveil était long après l’arrêt des sédatifs. Evénements indésirables : des évènements indésirables peuvent survenir lors du lever précoce comme une hypotension, une bradycardie, une tachypnée, une fatigue, des douleurs… et nécessite un recoucher immédiat tout en faisant appel au médecin afin de l’informer. Il est donc important que le patient soit surveillé à chaque instant. 32 V. PROCEDURE DE MISE AU FAUTEUIL DES PATIENTS SOUS VENTILATION INVASIVE Après l’analyse de cette étude sur 30 cas, j’ai pu présenter à l’équipe médicale cette procédure résumée de façon synthétique et visuelle dans le tableau suivant, disponible dans le classeur de soins et consultable par tous les thérapeutes. 33 PROCEDURE DE MISE AU FAUTEUIL DES PATIENTS SOUS VENTILATION INVASIVE Matériel nécessaire à la mise au fauteuil : 1) Lève-personne. 2) Fauteuil avec dossier inclinable et repose-pieds. 3) Drap pour la technique « parachute ». 4) Coussin de prévention anti-escarre. Préparation pour le lever : Le fauteuil est placé du côté du respirateur. Le patient est placé sur une sangle et reste scopé. Les tubulures de perfusion, des tuyaux du respirateur et des différentes sondes permettent la mise au fauteuil. Installation confortable et optimale du patient tout en s’assurant la mobilité des tubulures de perfusion, des tuyaux du respirateur et des différentes sondes. Le patient est confortablement installé : Drap en position « parachute ». Regard à l’horizontale. Coussins sous les bras et une bande au niveau des membres inférieurs pour un bon positionnement orthopédique. 34 VI. CONCLUSION Le lever précoce au fauteuil des patients sous ventilation invasive s’inscrit comme une des étapes importantes dans la réhabilitation de la personne hospitalisée. Sur prescription médicale, le masseur-kinésithérapeute, de par ses connaissances biomécaniques et de la physiopathologie, doit être à l’initiative du premier lever passif ou actif du patient et des installations spécifiques. L’analyse prospective de 30 cas sur 9 mois permet de conclure quant à la faisabilité de la mise au fauteuil des patients sous ventilation invasive. Elle a permis de réaliser une fiche de procédure synthétique disponible dans le service. Le lever au fauteuil est une technique peu chronophage, demandant une coordination pluridisciplinaire grâce aux compétences et à la collaboration des différents thérapeutes en charge du patient et qui entraine peu d’événements indésirables. Elle est jugée bénéfique au vue des notes attribuées par le personnel soignant et permet de valider la procédure de la mise au fauteuil des patients ventilés dans le service. 35 BIBLIOGRAPHIE 1. EISNER MD, THOMPSON T, HUDSON SD, et al (2001). Efficacy of low tidal volume ventilation in patients with different clinical risk factors for acute lung injury and the acute respiratory distress syndrome. Am J Respir Crit Care Med 164(2) : 231- 6. 2. HERRIDGE MS, CHEUNG AM, TANSEY CM, et al (2003). One-year outcomes in survivors of the acute respiratory distress syndrome. N Engl J Med 348(8) : 683- 93. 3. HERRIDGE MS (2002). Long-term outcomes after critical illness. Curr Opin Crit Care 8 : 331- 6. 4. NAVA S (1998). Rehabilitation of patients admitted to a respiratory intensive care unit. Arch Phys Med Rehabil 79 : 849- 54. 5. CHIANG LL, WANG LY, WU CP, et al (2006). Effects of physical training on functional status in patients with prolonged mechanical ventilation. Phys Ther 86 : 1271- 81. 6. ZANOTTI E, FELICETTI G, MAINI M, FRACCHIA C (2003). Peripheral muscle strength training in bed-bound patients with COPD receiving mechanical ventilation. Effects of electrical stimulation. Chest 124 : 292- 6. 36 7. MORRIS PE, GOAD C, THOMPSON C, et al (2008). Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Crit Care Med 36 : 2238- 43. 8. BAILEY P, THOMPSEN GE, SPUHLER VJ, et al (2007). Early activity is feasible and safe in respiratory failure patients. Crit Care Med 35 : 139- 45. 9. PAYEN JF, BRU O, BOSSON JL, LAGRASTA A, NOVEL E, DESCHAUX I, LAVAGNE P, JACQUOT C. Assessing pain in critically ill sedated patients by using a behavioral pain scale. Crit Care Med. 2001 ; 29(12) : 2258-63. 10. NEEDHAM DM (2008). Mobilizing patients in the intensive care unit : improving neuromuscular weakness and physical function. JAMA 300 (14) : 1685- 90. 11. Décret n°96- 879 du 8 octobre 1996 relatif aux actes professionnels et à l'exercice de la profession de masseur-kinésithérapeute, version consolidée au 08 août 2004. 12. Décret n°2004- 802 du 29 juillet 2004 relatif aux actes professionnels et à l’exercice de la profession d’infirmier, articles R. 4311- 4, R. 4311- 5 et R. 4311- 7. 13. ANAES (2001). Prévention et traitement des escarres de l’adulte et du sujet âgé : conférence de consensus, décembre 2001. Anaes. 37 14. CUMMING TB et al. Stroke (2011). Very Early Mobilization After Stroke Fast-Tracks Return to Walking 42 : 153- 158. 38 ANNEXES 39 ANNEXE 1 : RECUEIL DE DONNEES 40 Etiquette du patient Date d'entrée : MOTIF D'HOSPITALISATION : Polytraumatisé, polyfracturé Chirurgie thoracique ANTECEDENTS : Chirurgie orthopédique Chirurgie abdominale Neurochirurgie Chirurgie ORL, maxillo-faciale Médicale Pas d'antécédent Insuffisance respiratoire chronique BPCO SAOS Insuffisance cardiaque Coronarien HTA Alcool Tabac Psychiatrique, psychologie Déficit neurologique POIDS : TAILLE : ARRET DE LA SEDATION : J + 1er LEVER : J + DATE DE L’EXTUBATION OU DU SEVRAGE RESPIRATOIRE : DUREE DE SEJOUR EN REANIMATION CHIRURGICALE : DEVENIR A LA SORTIE DE REANIMATION CHIRURGICALE : DEVENIR A LA SORTIE DE L'HOPITAL : 41 42 ANNEXE 2 : SCORE DE PAYEN 43 ANNEXE 3 : ECHELLE VISUELLE ANALOGIQUE (EVA) 44 ANNEXE 4 : SCORE DE GLASGOW 45 ANNEXE 5 : SCHEMA DU LEVE-PERSONNE 46 ANNEXE 6 : CALCUL DE L’INDICE DE MASSE CORPORELLE (IMC) OU BODY MASS INDEX (BMI) 47 48 49 50