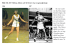Läs artikeln här!
Transcription
Läs artikeln här!
FORSKNING PÅGÅR Redaktör: Birgit Rösblad • [email protected] SAMMANFATTNING Främre korsbandsskada är en allvarlig skada som oftast är relaterad till idrott. Denna knäskada inträffar vanligtvis hos unga individer, särskilt flickor i tonåren. Vetenskapliga belägg finns för att cirka hälften av de drabbade riskerar att ådra sig en sekundär meniskskada som i sin tur leder till artros. Vid önskan om återgång till idrott med stora krav på knäledsstabilitet rekommenderas oftast kirurgisk behandling med rekonstruktion av det främre korsbandet. Den efterföljande rehabiliteringen bör bestå av tidig rörlighetsträning, särskilt i extension, neuromuskulär träning i kombination med styrketräning av lårmuskulaturen samt träning av bålstabilitet. Återgång till idrott kan tillåtas då fullt rörelseomfång och optimal lårmuskelstyrka föreligger, samt då funktionella tester kan genomföras utan smärta och efterföljande svullnad samt med likvärdiga resultat på båda benen. Med tanke på graden av allvarlighet är prevention av främre korsbandsskador av stor vikt. Användning av van Mechelens modell, ”Sequence of Prevention”, rekommenderas idag av de flesta skadeepidemiologiska forskare. Främre korsbandsskada Prevention, behandling och utvärdering ur ett fysioterapeutiskt perspektiv SUZANNE WERNER Gymnastikdirektör, leg. sjukgymnast, professor och verksamhetschef vid Centrum för idrottsskadeforskning och utbildning, Institutionen för molekylär medicin och kirurgi, Karolinska Institutet. 30 Främre korsbandsskador, en av idrottstraumatologins allvarligaste skador – var står vi idag? Främre korsbandsskada i knäleden är en allt vanligare idrottsrelaterad skada, särskilt inom så kallade pivoterande idrotter. Hit hör till exempel fotboll, handboll och innebandy vilka karaktäriseras av snabba riktningsförändringar, accelerationer, decelerationer och plötsliga stopp, det vill säga moment som ställer höga krav på knäledens stabilitet. I olika sporter är skadeincidensen avseende främre korsbandsskador generellt sett signifikant högre i samband med tävling jämfört med träning (1). Det finns en kunskapslucka vad gäller naturalhistorien kring främre korsbandsskador. Det kliniska resultatet av en främre korsbandsskada beror till exempel på mekanismen vid traumat, associerade skador, anatomiska faktorer samt aktivitetsnivån efter skadan. Kunskap saknas kring huruvida det föreligger någon könsskillnad. Oberoende av behandling så återgår en tredjedel av patienterna till önskad aktivitet (copers), en annan tredjedel ändrar aktiviteten efter sin knäfunktion (adapters) och ytterligare en tredjedel kan inte acceptera en försämrad knäfunktion (non-copers) (2, 3). Långtidsstudier har visat att 50 procent av alla fysioterapi 4.2015 som har drabbats av en främre korsbandsskada har röntgenologiska artrosförändringar 10–20 år efter skadan oavsett operativ eller icke operativ behandling (4, 5, 6). Det är ännu inte klarlagt om det är associerad meniskskada vid skadetillfället, sekundär meniskskada eller meniskektomi som orsakar denna artrosutveckling (4). Främre translation av tibia, inåtrotation av tibia och försämrad aktivitet i quadricepsmuskeln bidrar sannolikt till artrosutvecklingen. I cirka 80 procent av fallen inträffar en främre korsbandsskada utan kontakt med annan individ vid landning efter ett hopp, riktningsförändring eller plötslig inbromsning/stopp. Skademekanismen innebär oftast ett rotations- eller hyperextensions våld mot knäleden som kommer i valgus (5, 7, 8). Biomekaniska studier med kinematiska analyser har visat att kvinnor landar med mindre knäflexion efter ett hopp än män och med högre grad av valgus, det vill säga en kombination av inåt- samt utåtrotation i höften och knäflexion. Kvinnor landar sålunda med rakare knän och har en högre muskelaktivitet i quadriceps jämfört med män, vilket i sin tur resulterar i större belastning på det främre korsbandet (9). Män har en signifikant högre aktivitet i hamstringsmuskulaturen än kvinnor vid landning efter ett FOTO: JÖRGEN GAHLIN hopp (10). Neuromuskulär imbalans kan eventuellt relateras till skademekanismen vid främre korsbandsskada på grund av kvinnors förhållandevis större quadricepsdominans jämfört med mäns. Detta skulle eventuellt kunna förklaras med att quadriceps är en antagonist till det främre korsbandet och hamstrings en agonist. En kombination av främre translation av tibia och valgus i nedre extremiteten är sannolikt en bidragande orsak till skademekanismen. Kirurgisk respektive icke kirurgisk behandling Majoriteten som söker för främre korsbandsskada har som önskemål att kunna återgå till den idrottsaktivitet som de hade vid skadetillfället. För att kunna återgå till en mer krävande idrottslig nivå behövs i de flesta fall operation, där det främre korsbandet rekonstrueras för att återställa stabiliteten i knäleden. Diagnosen främre korsbandsskada ställs dels på patientens anamnes: plötslig knäsmärta i samband med ansträngande fysisk aktivitet och oförmåga att fortsätta aktiviteten. Patienter anger ofta ett ”poppande” ljud då korsbandet rupturerar. Vid klinisk undersökning ses en svullnad hos många patienter och Lachmans test och Pivot shift-test (rotations instabilitet) avslöjar oftast diagnosen, som också kan verifieras med magnetkameraundersökning och/eller artroskopi (11). Målet med behandlingen efter en främre korsbandsskada är att återvinna god knäfunktion för att möjliggöra återgång till önskad aktivitet utan upplevelse av ”giving way” och för att minska risken för framtida artros. Behandlingen kan vara antingen icke operativ eller kirurgisk rekonstruktion av det främre korsbandet. Beslutet härvidlag bör individualiseras och beror på faktorer såsom yrke, idrottsaktivitet samt eventuella associerade skador. För de flesta patienter med önskan om återgång till hög aktivitetsnivå, särskilt så kallade pivoterande idrotter, är rekommendationen vanligtvis främre korsbands rekonstruktion. Lågaktiva patienter kan däremot ofta framgångsrikt behandlas icke operativt med fysioterapi. Vid operation av en främre korsbandsskada genomförs vanligtvis en rekonstruktion med antingen patellarsenegraft eller hamstringsgraft (gracilis och semitendinosus). Att använda patellarsenan som graft har under flera decennier varit ”golden standard” vid främre korsbandskirurgi. Den senaste ➤ Främre korsbandsskada i knäleden är en vanlig idrottsrelaterad skada, särskilt inom så kallade pivoterande idrotter. Hit hör till exempel handboll med snabba riktningsförändringar, accelerationer, decelera tioner och plötsliga stopp. fysioterapi 4.2015 31 FORSKNING PÅGÅR ➤ 10-årsperioden har dock hamstringsgraft ökat i popularitet, särskilt i Skandinavien. I Sverige genomförs idag ca 96 procent av alla främre korsbandsrekonstruktioner med hamstringsgraft (12). I USA använder ortopedkirurgerna patellarsenan i 50 procent och hamstrings i 50 procent och ju längre söderut i Europa som vi kommer desto vanligare blir det med patellarsenerekonstruktioner. Vilket graft som är det mest optimala är emellertid ännu inte klarlagt. Det finns vissa vetenskapliga belägg för att idrott och fysisk träning leder till uttöjning av det främre korsbandet (13, 14, 15). Det spekuleras också mycket i varför kvinnor är mer drabbade än män. Ofta anges att kvinnors generellt sett större knälaxitet jämfört med mäns eventuellt skulle kunna vara en riskfaktor (16, 17, 18, 19). Huruvida det föreligger en könsskillnad härvidlag är dock inte helt klarlagt. Om så är fallet är det inte heller känt vilken betydelse denna fysiologiska uttöjning av det främre korsbandet har för utveckling av en främre korsbandsskada. Det finns dock ingen klar korrelation mellan laxitet och knäfunktion (20). Rehabilitering efter främre korsbandsrekonstruktion Att återvinna god muskelfunktion så fort som möjligt är det viktigaste rehabiliteringsmålet efter främre korsbandsrekonstruktion. Detta förstod man redan på 1970-talet och påpekade därför vikten av tidig belastning och rörlighetsträning efter främre korsbandsoperation (21). Såväl passiv som aktiv rörlighetsträning kan påbörjas i rehabiliteringens första fas efter operation (opublicerade observationer från vår forskargrupp). Ortosbehandling har tidigare föreslagits, men senare års forskning har visat att det inte finns några belägg för detta (22, 23). Smärtinhibition är ett vanligt problem de första postoperativa dagarna och kan resultera i svårigheter att aktivera lårmuskulaturen. Detta gäller särskilt quadriceps oavsett graft och hamstrings efter hamstringsrekonstruktion. För att förebygga utvecklingen av muskelhypotrofi kan elektrisk muskelstimulering spela en väsentlig roll i den tidiga rehabiliteringsfasen efter främre korsbandsrekonstruktion (24). Behandling med elektrisk muskelstimulering har framför allt påvisats ge effekt hos kvinnliga patienter (25) och kan eventuellt förklaras med att eftersom kvinnor har mindre mängd testosteron än män skulle elstimuleringen hjälpa dem att snabbare komma över i en anabol fas från den katabola fasen som är resultatet av det kirurgiska ingreppet. En av de vanligaste komplikationerna efter främre korsbandsrekonstruktion är att inte återfå full knäextension (26). Av den anledningen är träning av slutextension mycket viktig och bör påbörjas de 32 fysioterapi 4.2015 första postoperativa dagarna. Eftersom full knä extension är individuellt baserat ska jämförelse göras med patientens kontralaterala knäled. Extensionsdefekt kan också förhindras genom användning av en så kallad hyperextensionsortos, där knäleden ligger i 5 graders eller 10 graders hyperextension de första tre postoperativa veckorna (27). För att kunna återvinna så god styrka som möjligt i quadriceps, såväl koncentriskt som excentriskt, krävs quadricepsövningar i både öppen och sluten kedja (open kinetic chain och closed kinetic chain) (28). Quadricepsträning är lika viktigt oavsett om hamstrings eller patellarsenan har använts som graft (29). Vid en uppföljning två år efter främre korsbands rekonstruktion påvisades betydligt bättre styrka i quadriceps oavsett operation med patellarsena eller hamstring som graft (30). Patienter med hamstringsgraft hade inte ens uppnått preoperativ styrka i hamstrings två år efter operation. Detta torde innebära att fokus måste läggas på såväl träning av hamstrings som quadriceps (30). I syfte att återfå god stabilitet i knäleden och ett normalt rörelsemönster har också vikten av neuromuskulär träning betonats (31). I kombination med god lårmuskelstyrka torde detta ytterligare underlätta återgång till idrott. Det finns vetenskapliga belägg för att hamstringsgraft leder till större främre knälaxitet än patellarsenegraft (t.ex.30). Orsaken till detta skulle kunna vara att patellarsenan är ett ligament, medan hamstringgraftet utgörs av senor. Detta bör beaktas i rehabiliteringen genom en förhållandevis långsammare och försiktigare progress efter hamstringsrekonstruktion jämfört med patellarsenerekonstruktion. Återgång till idrott Återgång till idrott efter främre korsbandsskada bör baseras på optimalt rörelseomfång, god lårmuskelstyrka och bålstabilitet, återvunnen knäfunktion samt patientens egen önskan (t.ex.. 22). Men på lång sikt måste också hänsyn tas till förändringar i broskmetabolismen, vilket är betydelsefullt ur ett tidsperspektiv. Hittills har forskningen visat att det tar två år innan glycosaminoglycan normaliserats i knäleden vid främre korsbandsskada (32, 33, 34). Lågt innehåll av glycosaminoglycan i broskmatrix är sannolikt en riskfaktor för utveckling av artros. Som tidigare nämnts har röntgenverifierad artros påvisats i knäleden hos hälften av patienterna cirka 15 år efter främre korsbandsskada oavsett kirurgisk eller icke kirurgisk behandling (4, 5, 6). Andra studier har dock rapporterat betydligt lägre förekomst (35, 36). I en av dessa studier på låg aktiva icke-operativt behandlade patienter påvisades ingen artros i de fall där sekundär meniskskada inte förelåg (35). Men det är oklart om detta också FOTO: COLOURBOX gäller patienter som återgår till sporter där stora krav ställs på knäleden. Rädsla för att drabbas av samma skada eller annan skada och brist på självförtroende har på senare år uppmärksammats som en negativ inverkan på återgång till idrott (37). Kunskap saknas idag vad gäller betydelsen av tillfrisknande ur ett fysiskt, psykosocialt och funktionellt perspektiv för att möjliggöra återgång till idrott efter främre korsbandsrekonstruktion. Utvärdering efter främre korsbandsrekonstruktion och efterföljande rehabilitering Det föreligger ingen konsensus om vilka utvärderingsinstrument som bör användas efter främre korsbandsrekonstruktion. Här följer dock ett förslag på anpassad utvärdering. Preoperativt genomförs röntgenundersökning och magnetkameraundersökning för kontroll av eventuella broskskador. I samband med den artroskopiska rekonstruktionen bedöms förekomst av eventuella associerade skador i knäleden. Information om den enskilda patientens personlighet kommer sannolikt att underlätta individanpassad rehabilitering, och därför föreslås att patienterna före operation besvarar Swedish universities Scales of Personality (38) samt Knee Self-Efficacy Scale (39) som mäter tilltro till den egna förmågan. Postoperativ utvärdering genomförs efter avslutad rehabilitering, cirka sex månader efter operation. Det är också värdefullt med uppföljningar ett, två och fem år efter operation. Till denna utvärdering hör kontroll av rörelseomfång i knäleden (flexion och extension), mätning av främre knälaxitet med KT-1000 laxitetsmätare (40) samt isokinetisk styrkemätning (koncentrisk och excentrisk) av quadriceps och hamstrings (41). Ett batteri av tre till fyra funktionella tester som mäter olika fysiska parametrar, till exempel explosiv muskelstyrka, uthållig muskelstyrka samt balans och koordination föreslås också (42). En fördel är om de funktionella testerna kan genomföras i såväl utvilat tillstånd som efter muskulär uttröttning (43). Syftet är då att knäleden ska utsättas för belastningar som så långt möjligt motsvarar belastningarna vid idrottsutövning. European Board of Sports Rehabilitation har föreslagit ett koncept för vilka fysiska krav som bör ställas på främre korsbandsopererade patienter som önskar återgå till idrott (44). För återgång till pivoterande, det vill säga kontakt- och tävlings idrotter, är förslaget att patienterna ska ha återfått 100 procent av styrkan i quadriceps och hamstrings samt 90 procent av två hopptester som mäter explosiv styrka och ett hopptest för uthållig styrka. Vid icke pivoterande, det vill säga icke kontakt idrotter samt rekreationsidrotter, är förslaget att patienterna ska ha återfått 90 procent av styrkan i quadriceps och hamstrings samt 90 procent av ett hopptest som mäter explosiv styrka och ett hopptest för uthållig styrka. Det kan också vara värdefullt att använda olika patientadministrerade frågeformulär för mätning av knäfunktion, förslagsvis IKDC Subjective Score som är översatt till svenska (45), och mätning av ➤ Så mycket som 39 procent av kvinnliga fotbollsspelare som ådrog sig främre kors bandsskador före 16 års ålder skadades när de spelade på seniornivå. fysioterapi 4.2015 33 FORSKNING PÅGÅR ”Vid prevention av främre korsbandsskador är det av särskild vikt att lära in korrekt landningsteknik efter ett hopp.” ➤ främre knäsmärta, Functional knee score for anterior knee pain. (Dessa frågeformulär finns att tillgå på www.artro.nu. Klicka på ”besvara enkäter”, fyll i ett personnummer, klicka på PF-score.) Det är också viktigt att vid uppföljningstillfällen bli informerad om graden av fysisk aktivitet, till exempel via Tegners aktivitetsskala. Prevention Risken att drabbas av en främre korsbandsskada är 2 till 8 gånger större för kvinnor än män (t.ex. 5). Dessutom drabbas kvinnor av sin främre korsbandsskada i yngre åldrar än män, i genomsnitt vid 19 års ålder jämfört med 23 års ålder hos män (46). Söderman och medarbetare (47) rapporterade att 39 procent av kvinnliga fotbollsspelare som ådrog sig främre korsbandsskador före 16 års ålder skadades då de spelade på seniornivå, det vill säga med spelare som var 19 år eller äldre. För att kunna förebygga främre korsbandsskador måste man identifiera de underliggande orsakerna, de så kallade riskfaktorerna. Dessa kan vara antingen individrelaterade (inre riskfaktorer) eller omgivningsrelaterade (yttre riskfaktorer). Till inre riskfaktorer hör anatomiska, hormonella och neuromuskulära faktorer, och exempel på yttre riskfaktorer kan vara tävlingsidrott, exponeringstid och underlag för idrottsutövning samt kombinationen idrottsskor och underlag som kan leda till stora friktionskrafter. Trots att anatomiska riskfaktorer inte är lätta att korrigera så är det ändå viktigt att förstå dessa för att kunna identifiera individer med ökad risk för främre korsbandsskada (5). Trots flera decenniers forskning kring främre korsbandsskador har endast ett fåtal studier med varierande forskningskvalitet genomförts i syfte att förebygga dessa allvarliga knäskador (48, 49, 50, 51, 52). Preventionen i dessa studier, där majoriteten är genomförda på fotbollsspelare eller handbollsspelare, baseras på olika typer av träningsmodeller som till exempel koordinations- och balansträning, styrketräning, plyometrisk träning samt idrottsspecifik träning. I en studie inom alpin skidåkning har man emellertid fokuserat sin prevention på att medvetandegöra skidåkaren på hur han/hon ska bete sig i riskfyllda situationer för att inte drabbas 34 fysioterapi 4.2015 av en främre korsbandsskada (52). Alpin tävlingsskidåkning är en liksidig sport som innebär att man ska kunna svänga lika bra åt vänster som höger. Därför har man i en annan studie, där man fann att två tredjedelar av alpina tävlingsskidåkare drabbades av främre korsbandsskador i vänster ben, i stället fokuserat på att skidåkaren skall träna för att prestera lika bra på vänster som på höger ben i olika neuromuskulära övningar såväl inomhus som utomhus på snö (opublicerade observationer från vår forskargrupp). Det finns vissa belägg för att det går att förebygga främre korsbandsskador, trots nya rapporter om att de inträffar otroligt snabbt, mindre än 100 millisekunder (53). Neuromuskulär träning har resulterat i minskad incidens av främre korsbandsskador hos kvinnliga idrottare (51, 54, 55, 56). Inslag av plyometrisk träning har visat att det är möjligt att förändra biomekaniskt rörelsemönster och därmed förbättra landningsteknik efter ett hopp (57). Vid prevention av främre korsbandsskador är det av särskild vikt att lära in korrekt landningsteknik efter ett hopp (55) och sträva efter att bibehålla den så kallade höft-knä-fotpositionen med ”knä över tårna”. Styrketräning av höftabduktorer föreslås i syfte att förbättra tekniken vid landning, riktningsförändring samt inbromsning (53). I en prospektiv studie påvisades försämrad hamstringsstyrka hos dam fotbollsspelare på det ben som senare under säsongen drabbades av en främre korsbandsskada vid jämförelse med det kontralaterala benet. Som ett resultat av detta föreslås fokus på styrketräning av hamstrings som ett led i prevention av främre korsbandsskador (58). Sequence of Prevention, van Mechelens modell för prevention av idrottsrelaterade skador är den mest använda metoden inom idrottsskadeepide miologi (59). Metodiken omfattar fyra olika steg. I steg 1 kartläggs skadebilden med beräkning av skadeincidens och allvarlighetsgrad. I steg 2 identifieras skademekanismen samt inre och yttre riskfaktorer för skada. I steg 3 introduceras preventiva åtgärder och i steg 4 utvärderas denna prevention genom att steg 1 upprepas. En framgångsrik prevention av främre korsbandsskador bygger på regelbundenhet i samband med träning såväl före, under som efter idrottssäsongen samt på engagemang av både tränare och idrotts utövarna själva. Vidare krävs att idrottsutövarna följer ett väldesignat preventionsprogram under överinseende av tränare eller fysioterapeut (51). Idealet är att introducera preventiva åtgärder så tidigt som möjligt på en idrottssäsong och helst börja redan i unga år, 6–10 års ålder (5). Trots decennier med omfattande forskning kring behandling och prevention av främre korsbandsskador så föreligger fortfarande en rad kunskapsluckor. Mina förslag är därför följande: · Förläng rehabiliteringstiden från sex till omkring nio månader efter operation. En försiktigare och långsammare rehabilitering skulle då främst syfta till att minska risken för sekundär meniskskada och därmed utveckling av artros. · Välj graft efter den idrott som patienten vill återgå till, till exempel hamstringsgraft för balettdansare, där förmågan till hyperextension är av utomordentligt stor vikt, men inte hamstringsgraft till alpina skidåkare, eftersom stor aktivitet föreligger i mediala hamstrings vid alpin skidåkning. · Använd idrottsspecifika tester vid utvärdering inför återgång till idrott och välj mätinstrument baserade på aktuell idrotts kravprofil. · Använd personlighetsformulär för att screena patienterna i syfte att möjliggöra en individuellt riktad rehabilitering. · Genomför en prospektiv randomiserad kontrollerad studie med bästa möjliga operationsteknik, bästa möjliga rehabilitering och matchade patienter i interventions- och kontrollgruppen. FOTO: COLOURBOX Reflektioner och förslag på framtida forskning Två tredjedelar av alpina tävlingsskidåkare drabbas av främre korsbands skador i vänster ben. I en aktuell studie har skidåkarna fått träna på att pre stera lika bra på vänster som på höger ben i olika neuromuskulära övningar. REFERENSER · 1. Prodromos CC, Han Y, Rogwowski J, Joyce B, Shi K. A meta-analysis of the incidence of anterior cruciate ligament tears as a function of gender, sport, and a knee injury reduction regimen. Arthrosc . 2007;23:1320-5. · 2. Noyes FR, Matthews DS, Mooar PA, Grood ES. The symptomatic anterior cruciate deficient knee. Part II: The results of rehabilitation, activity modification, and counseling on function disability. J Bone Joint Surg Am. 1983;65:163-74. · 3. Englund M, Hunter DJ, Gale D. Prevalence of anterior cruciate ligament tear and its association with knee osteoarthritis and giving way among older adults in the community. Osteoarthritis Cartilage. 2006;14(Suppl 2):S121. · 4. Lohmander LS, Englund PM, Dahl LL, Roos EM. The long-term consequence of anterior cruciate ligament and meniscus injuries: osteoarthritis. Am J Sports Med. 2007;35:1756-69. · 5. Renström P, Ljungqvist A, Arendt E, Beynnon B, Fukubayaschi T, Garrett W, Georgoulis T, Hewett TE, Johnson R, Krosshaug T, Mandelbaum B, Micheli L, Myklebust G, Roos E, Roos H, Schamasch P, Shulz S, Werner S, Wojtys E, Engebretsen L. Non-contact ACL injuries in female athletes: an International Olympic Committee current concepts statement. Br J Sports Med. 2008;42:394-412. · 6. Meunier A, Odensten M, Good L. Long-terms results after primary repair or non-surgical treatment of anterior cruciate ligament rupture: a randomized study with a 15-year follow-up. Scand J Med Sci Sports. 2007;17:230-7. · 7. Fauno P, Wulff Jakobsen B. Mechanism of anterior cruciate ligament injuries in soccer. Int J Sports Med. 2006;27(1):75-9. · 8. Rozzi S, Lephart S, Gear W, Fu F. Knee joint laxity and neuromuscular characteristics of male and female soccer and basketball players. Am J Sports Med. 1999; 27:312-9. · 9. Malinzak RA, Colby SM, Kirkendall DT, Yu B, Garrett WE. A comparison of knee joint motion patterns between men and women in selected athletic tasks. Clin Biomech. 2001;16:438-45. · 10. Chappell JD, Creighton RA, Giuliani C, Yu B, Garrett WE. Kinematics and electromyography of landing preparation in vertical stop-jump: risks for noncontact anterior cruciate ligament injury. Am J Sports Med. 2007;35(2):235-41. · 11. Ostrowski JA. Accuracy of 3 diagnostic tests for anterior cruciate ligament tears. J Athl Train. 2006;41:120-6. · 12. Svenska Korsbandsregistret, Årsrapport 2013. fysioterapi 4.2015 35 FORSKNING PÅGÅR REFERENSER FORTSÄTTNING · 13. Grana WA, Muse G. The effect of exercise on laxity in the anterior cruciate ligament deficient knee. Am J Sports Med. 1988;16(6):586-8. · 14. Wojtys EM, Wylie BB, Huston LJ. The effects of muscle fatigue on neuromuscular function and anterior tibial translation in healthy knees. Am J Sports Med.1996;24(5):615-21. · 15. Yamagishi T, Fujii K. Anterior knee laxity in skiers before and after racing. Knee Surg, Sports Traumatol, Arthrosc. 1998; 6:169-72. · 16. Ahmad C, Clark A, Hellman N, Schoeb J, Gardner T, Levine W. Effect of gender and maturity on quadriceps-to-hamstring strength ratio and anterior cruciate ligament laxity. Am J Sports Med. 2006; 34(3):370-4. · 17. Medrano D, Smith DA. Comparison of knee joint laxity among male and female collegiate soccer players and non-athletes. Sports Biomech. 2003; 2:203-12. · 18. Rozzi S, Lephart S, Fu F. Effects of muscular fatigue on knee joint laxity and neuromuscular characteristics of male and female athletes. J Athl Train. 1999;34(2):106-14. · 19. Söderman K, Alfredson H, Pietilä T, Werner S. Risk factors for leg injuries in female soccer players: a prospective investigation during one out-door season. Knee Surg, Sports Traumatol, Arthrosc. 2001;9:313-21. · 20. Kocher MS, Steadman JR, Briggs KK, Sterett WI, Hawkins RJ. Relationships between objective assessment of ligament stability and subjective assessment of symptoms and function after anterior cruciate ligament reconstruction. Am J Sports Med. 2004;32:629-34. · 21. Eriksson E. Sports injuries of the knee ligaments – their diagnosis, treatment and rehabilitation. Med Sci Sports. 1976;8:133-44. · 22. Myer GD, Paterno MV, Ford KR, Quatman CE, Hewett TE. Rehabilitation after anterior cruciate ligament reconstruction: criteria-based progression through the return to sport phase. J Orthop Sports Phys Ther. 2006;36:385-402. · 23. Möller E, Forssblad M, Hansson L, Wange P, Weidenhielm L. Bracing versus nonbracing in rehabilitation after antyerior cruciate ligament reconstruction: a randomized prospective study with 2-year follow-up. Knee Surg, Sports Traumatol, Arthrosc. 2001;9(2):102-8. · 24. Snyder-Mackler L, Delitto A, Stralka SW, Bailey SL. Use of electrical stimulation to enhance recovery of quadriceps femoris muscle force production in patients following anterior cruciate ligament reconstruction. Phys Ther. 1994;74(10):901-7. · 25. Arvidsson I, Arvidsson H, Eriksson E, Jansson E. Prevention of quadriceps wasting after immobilization: an evaluation of the effect of electrical stimulation. Orthopedics. 1986;9:1519-28. · 26. Petsche TS., Hutchinson MR. Loss of extension after reconstruction of the anterior cruciate ligament. J Am Acad Orthop Surg. 1999;7:119-27. · 27. Mikkelsen C, Cerulli G, Lorenzini M, Bergstrand G, Werner S. Can a post-operative brace in slight hyperextension prevent extension deficit after anterior cruciate ligament reconstruction? A prospective randomized study. Knee Surg, Sports Traumatol, Arthrosc. 2003;11:318-21. · 28. Mikkelsen C, Werner S, Eriksson E. Closed kinetic chain alone compared to combined open and closed kinetic chain exercises for quadriceps strengthening after anterior cruciate ligament reconstruction with respect to return to sport: a prospective matched follow-up study. 2000;8:337-42. · 29. Heijne A, Werner S. Early versus late start of open kinetic chain quadriceps exercises after ACL reconstruction with patellar tendon or hamstring grafts: a prospective randomized outcome study. Knee Surg, Sports Traumatol, Arthrosc. 2007;15:402-14. · 30. Heijne A, Werner S. A 2-year follow-up of rehabilitation after ACL reconstruction using patellar tendon or hamstring tendon grafts: a prospective randomized outcome study. Knee Surg, Sports Traumatol, Arthrosc. 2010;18(6):805-13. · 31. Risberg MA, Holm I, Myklebust G et al. Neuromuscular training versus strength training during the first six months after anterior cruciate ligament reconstruction: a randomized clinical trial. Phys Ther. 2007;87:737-50. · 32. Dahlberg L, Fridén T, Roos H, Lark MW, Lohmander LS. A longitudinal study of cartilage matrix metabolism in patients with cruciate ligament injury. Ann Rheum Dis. 1994;33:1107-11. 36 fysioterapi 4.2015 · 33. Beynnon BD, Johnson RJ, Abate JA, Fleming BC, Nichols CE. Treatment of anterior cruciate ligament injuries. Part 2. Am J Sports Med. 2005;33:1751-67. · 34. Tiderius CJ, Olsson LE, Nyquist F, Dahlberg L. Cartilage glycosaminoglycan loss in the acute phase after an anterior cruciate ligament injury: delayed gadolinium-enhanced magnetic resonance imaging of cartilage and synovial fluid analysis. Arthritis Rheum. 2005;52:120-7. · 35. Neuman P, Englund M, Kostogiannis I et al. Prevalence of tibiofemoral osteoarthritis 15 years after nonoperative treatment of anterior cruciate ligament injury: a prospective cohort study. Am J Sports Med. 2008;36(9):1717-25. · 36. Myklebust G, Holm I, Maehlum S. Clinical, functional and radiological outcome 6-11 years after ACL injuries in team handball players – a follow-up study. Am J Sports Med. 2002;31:981-9. · 37. Lentz TA, Zeppieri G Jr, George SZ, Tillman SM, Moser MW, Farmer KW, Chmielewski TL. Comparison of physical impairment, functional, and psychosocial measures based on fear of reinjury/lack of confidence and return-to-sport status after ACL reconstruction. Am J Sports Med. 2015;43(2):345-53. · 38. Gustavsson JP, Bergman H, Edman G, Ekselius L, von Knorring L, Linder J. Swedish universities scales of personality (SSP): construction, internal consistency and normative data. Acta Psychiatr Scand. 2000;112:217-25. · 39. Thomeé P, Währborg P, Börjesson M, Thomeé R, Eriksson BI, Karlsson J. A new instrument for measuring self-efficacy in patients with an anterior cruciate ligament injury. Scand J Med Sci Sports. 2006;16(3):181-7. · 40. Daniel DM, Stone ML, Sachs R, Malcom L. Instrumented measurements of anterior knee laxity in patients with acute anterior cruciate ligament disruption. Am J Sports Med. 1985;13:401-7. · 41. Farrell M, Richards JG. Analysis of the reliability and validity of the kinetic communicator exercise device. Med Sci Sports Exerc. 1986;18:44-9. · 42. Gustavsson A, Neeter C, Thomeé P, Silbernagel KG, Augustsson J, Thomeé R, Karlsson J. A test battery for evaluating hop performance in patients with an ACL injury and patients who have undergone ACL reconstruction. Knee Surg, Sports Traumatol, Arthrosc. 2006;14:778-88. · 43. Augustsson J, Thomeé R, Karlsson J. Ability of a new hop test to determine functional deficits after anterior cruciate ligament reconstruction. Knee Surg, Sports Traumatol, Arthrosc. 2005;12:350-6. · 44. Thomeé R, Kaplan Y, Kvist J, Myklebust G, Risberg MA, Theisen D, Tsepis E, Werner S, Wondrasch B, Witvrouw E. Muscle strength and hop performance criteria prior to return to sports after ACL reconstruction. Knee Surg, Sports Traumatol, Arthrosc. 2011;19(11):1798-805. · 45. Kvist J, Östenberg A, Grävare Silbernagel K, Ageberg E, Forssblad M, Karlsson J, Sernert N, Thomeé R, Werner S. Översättning av IKDC Subjective Score till svenska. Svensk Idrottsmedicin. 2011;30(2):18-21. · 46.Östenberg A, Roos H. Injury risk factors in female European football. A prospective study of 123 players during one season. Scand J Med Sci Sports. 2000;10(5):279-85. · 47. Söderman K, Pietilä T, Alfredson H, Werner S. Anterior cruciate ligament injuries in young females playing soccer at senior levels. Scand J Med Sci Sports. 2002;12(2):65-8. · 48. Mandelbaum BR, Silvers HJ, Watanabe DS, Knarr JE, Thomas SD, Griffin LY, Kirkendall DT, Garrett WJr. Effectiveness of a neuromuscular and proprioceptive training program in preventing anterior cruciate ligament injuries in female athletes. 2-year follow-up. Am J Sports Med. 2005;33:1003-10. · 49. Caraffa A, Cerulli G, Projetti M, Aisa G, Rizzo A. Prevention of anterior cruciate ligament injuries in soccer. A prospective controlled study of proprioceptive training. Knee Surg, Sports Traumatol, Arthrosc. 1996;4:19-21. · 50. Waldén M, Atroshi I, Magnusson H, Wagner P, Hägglund M. Prevention of acute knee injuries in adolescent female football players: cluster randomized controlled trial. BMJ. 2012;3;344:e3042. · 51. Myklebust G, Engebretsen L, Braekken IH Skjølberg A, Olsen OE, Bahr R. Prevention of anterior cruciate ligament injuries in female team handball players: a prospective intervention study over three seasons. Clin J Sport Med. 2003;13:71-8. · 52. Ettlinger CF, Johnson RJ, Shealy JE. A method to help reduce the risk of serious knee sprains incurred in alpine skiing. Am J Sports Med. 1995;23:531-7. REFERENSER FORTSÄTTNING · 53. Hewett TE, Myer GD. The mechanistic connection between the trunk, knee and anterior cruciate ligament injury. Exerc Sport Sci Rev. 2011;39(4):161-6. · 54. Hewett TE, Stroupe AL, Nance TA, Noyes FR. Plyometric training in female athletes. Decreased impact forces and increased hamstring torques. Am J Sports Med. 1996;24(6):765-73. · 55. Hewett TE, Lindenfeld TN, Riccobene JV, Noyes FR. The effect of neuromuscular training on the incidence of knee injury in female athletes. A prospective study. 1999;27(6):699-706. · 56. Myer GD, Ford KR, Hewett TE. The effects of gender on quadriceps muscle activation strategies during a maneuver that mimics a high ACL injury risk position. J Electromyogr Kinesiol. 2005;15(2):181-9. · 57. Brown TN, Palmieri-Smith RM, McLean SG. Comparative adaptations of lower limb biomechanics during unilateral and bilateral landings after different neuromuscular-based ACL injury prevention protocols. J Strength Cond Res. 2014;28(10):2859-71. · 58. Söderman K, Alfredson H, Pietilä T, Werner S. Risk factors for leg injuries in female soccer players: a prospective investigation during one out-door season. Knee Surg, Sports Traumatol, Arthrosc. 2001;9(5):313-21. · 59. van Mechelen W, Hlobil H, Kemper HC. Incidence, severity, aetiology and prevention of sports injuries. A review of concepts. Sports Med. 1992;14(2):82-99. fysioterapi 4.2015 37