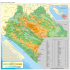
Directorio - Médica Sur
Transcription
Directorio - Médica Sur
Aguilar Ramírez MP, et al. Directorio Editor Fundador Dr. José Manuel Correa Rovelo Editor Dr. Nahum Méndez Sánchez Coeditores Dr. Raúl Carrillo Esper Dr. Norberto Chávez Tapia Dr. Héctor Baptista González Consejo Editorial Dr. Misael Uribe Esquivel Dr. Jaime Arriaga Gracia Dr. Guillermo Castorena Arellano Dr. Manuel Martínez López Comité Editorial Dr. Fredy Chablé Montero Dr. Daniel Motola Kuba Dr. Luis Pablo Alessio Robles Dr. Luis Assad Simon Pereira Dr. Jorge Ralf Kunhardt Rasch Dr. Javier Lizardi Cervera Dr. Ernesto Roldán Valadez Dra. Alejandra Rosete Reyes Dr. Luis Enrique Soto Ramírez Dr. Rafael Vidal Tamayo Ramírez Dra. Carmen Zavala García Dr. Jerónimo Rodríguez Cid Dra. Jimena Muciño Bermejo Dra. Coral López y Martínez Dr. Jorge Albores Saavedra Dr. Alberto Lifshitz Guinsberg Producción Editorial Dra. Varenka J. Barbero Becerra MÉDIC A SUR SOCIED AD DE MÉDICOS, A.C. MÉDICA SOCIEDAD Mesa Directiva 2012-2014 PRESIDENTE Dr. Juan Alberto Nader Kawachi TESORERO Dr. José Manuel Correo Rovelo PROTESORERO Dr. Rodolfo Bolaños Reyes VICEPRESIDENTE Dr. Salvador Oscar Rivero Boschert SECRETARIA DE ACTAS Dra. Sara Eugenia Manjarrez Gómez SECRETARIO Dr. Luis Fernando Oñate Ocaña PROSECRETARIO Dr. Horacio Alberto García Gómez PROSECRETARIO DE ACTAS Dr. Moisés Alberto King Hayata Médica Sur es el Órgano Oficial de Médica Sur Sociedad de Médicos, A.C. Publicación trimestral. Los artículos y fotografías son responsabilidad exclusiva de los autores. La reproducción parcial o total de este número podrá hacerse siempre que se cite a la Revista y su Autor como fuente. Toda correspondencia debe dirigirse al Editor de la Revista a: Puente de Piedra No. 150, Col. Toriello Guerra, Del.: Tlalpan, C.P. 14050 México, D.F. Editor responsable: Dr. Nahum Méndez Sánchez. Núm. de certificado de licitud de título (En trámite). Núm. de certificado de licitud de contenido (En trámite). Núm. de reserva al título de derechos de autor: 04-2008-062315024500-102. La Revista de Investigación Médica Sur se encuentra compilada en internet en: IMBIOMED. Arte, diseño editorial, composición tipográfica, proceso fotomecánico, impresión y acabado por CONSORCIO EDITORIAL EL LEON LOM SHALOM LOM,, S.A. de C.V. Correo electró nico: [email protected] Oficinas en: Oroya No. 610. Col. Lindavista. C.P. 07300. DE SHA México, D.F. Tel.: 5012-3360 y 5752-2918. 49 Revista de Investigación Médica Sur, México CONTENIDO Vol. 21, No. 2, Abril-Junio, 2014 ARTÍCULOS ORIGINALES Presentación aguda de hepatitis autoinmune ............................................................................... 52 María del Carmen Manzano-Robleda, J.A. Fernández-Rivero, Sofía Ornelas-Arroyo, Liz Nicole Toapanta-Yanchapaxi, Norberto Carlos Chávez-Tapia, Nahum Méndez-Sánchez, Misael Uribe-Esquivel Fibrilación auricular como predictor de mortalidad en pacientes con infarto agudo del miocardio ................................................................................... 55 Daniel Aguilar-Zapata, Octavio González-Chon, Carlos Alberto Bogard-Fuentes, Lidia Moreno-Castañeda, Norberto Carlos Chávez-Tapia, Sandra García-López Perfil epidemiológico del Servicio de Medicina de Rehabilitación de Médica Sur ........................... 62 Álvaro Lomelí-Rivas, Margot Erika Rivero-Garduño, Yvonne Rovelo-Wegener, Claudia Rocío Herrada-Chávez ARTÍCULO DE REVISIÓN Índice resistivo renal. Fundamentos e implementación en el enfermo grave ................................ 68 Raúl Carrillo-Esper, Teresa De la Torre-León, Agustín Omar Rosales-Gutiérrez, Luis Daniel Carrillo-Córdova CASOS PROBLEMA Sarcoma epitelioide de diafragma metastásico ............................................................................ 73 José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Gerardo Akram Darwich-Del Moral, Ileana Mac kinney-Novelo, Dan Green-Renner Bursitis anserina ......................................................................................................................... 77 Raúl Carrillo-Esper, Adriana Denise Zepeda-Mendoza, Augusto Pérez-Calatayud, Alejandro Díaz-Carrillo, Carlos Peña-Pérez, Jesús Arturo Rivero-Martínez CASO CLÍNICO Onda de Osborne secundaria a hipotermia terapéutica ............................................................................................ 81 Raúl Carrillo-Esper, Dulce María Carrillo-Córdova, Carlos Alberto Carrillo-Córdova, Luis Daniel Carrillo-Córdova, Jorge Raúl Carrillo Córdova IMÁGENES EN MEDICINA Bone metastases from renal carcinoma 20 years after diagnosis .............................................................................................................. 85 Raúl Carrillo-Esper, Amy Peralta-Prado, Verónica Zarate-Vega, María Isabel Lavenant-Borja RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Resúmenes de los Trabajos 2014 ................................................................................................ 89 CONTENTS Vol. 21, No. 2, April-June, 2014 ORIGINAL ARTICLES Acute presentation of autoimmune hepatitis ................................................................................ 52 María del Carmen Manzano-Robleda, J.A. Fernández-Rivero, Sofía Ornelas-Arroyo, Liz Nicole Toapanta-Yanchapaxi, Norberto Carlos Chávez-Tapia, Nahum Méndez-Sánchez, Misael Uribe-Esquivel Atrial fibrillation as a predictor of mortality in patients with acute myocardial infarction ................................................................... 55 Daniel Aguilar-Zapata, Octavio González-Chon, Carlos Alberto Bogard-Fuentes, Lidia Moreno-Castañeda, Norberto Carlos Chávez-Tapia, Sandra García-López Epidemiological profile of Medical Rehabilitation Service from Medica Sur ................................... 62 Álvaro Lomelí-Rivas, Margot Erika Rivero-Garduño, Yvonne Rovelo-Wegener, Claudia Rocío Herrada-Chávez REVIEW ARTICLE Renal resistive index. Fundamentals and implementation in the seriously ill ................................. 68 Raúl Carrillo-Esper, Teresa De la Torre-León, Agustín Omar Rosales-Gutiérrez, Luis Daniel Carrillo-Córdova PROBLEM CASES Diaphragm metastatic sarcoma epithelioid .................................................................................. 73 José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Gerardo Akram Darwich-Del Moral, Ileana Mac kinney-Novelo, Dan Green-Renner Anserine bursitis ......................................................................................................................... 77 Raúl Carrillo-Esper, Adriana Denise Zepeda-Mendoza, Augusto Pérez-Calatayud, Alejandro Díaz-Carrillo, Carlos Peña-Pérez, Jesús Arturo Rivero-Martínez CLINICAL CASE Osborne wave secondary to therapeutic hypothermia ......................................................................................... 81 Raúl Carrillo-Esper, Dulce María Carrillo-Córdova, Carlos Alberto Carrillo-Córdova, Luis Daniel Carrillo-Córdova, Jorge Raúl Carrillo Córdova IMAGES IN MEDICINE Bone metastases from renal carcinoma 20 years after diagnosis .............................................................................................................. 85 Raúl Carrillo-Esper, Amy Peralta-Prado, Verónica Zarate-Vega, María Isabel Lavenant-Borja SUMMARIES XIV ANNUAL CONGRESS OF MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Abstracts of Presentation Works 2014 ......................................................................................... 89 Presentación aguda de hepatitis autoinmune ARTÍCULO ORIGINAL Presentación aguda de hepatitis autoinmune María del Carmen Manzano-Robleda,* J.A. Fernández-Rivero,* Sofía Ornelas-Arroyo,* Liz Nicole Toapanta-Yanchapaxi,* Norberto Carlos Chávez-Tapia,* Nahum Méndez-Sánchez,* Misael Uribe-Esquivel* RESUMEN ABSTRACT Introducción. La presentación de la hepatitis autoinmune puede ser variable, desde una enfermedad hepática crónica a una forma aguda o fulminante (severa). La presentación aguda de la hepatitis autoinmune puede imitar la presentación de hepatitis por otras causas (viral, tóxica). Objetivo. Determinar el curso clínico de los pacientes con presentación aguda de hepatitis autoinmune. Material y métodos. Se incluyeron pacientes adultos que presentaran síntomas clínicos, elevación de ALT ≥ 5 veces el límite superior normal, bilirrubina total > 2 mg/dL y un puntaje en el score simplificado de IAIHG ≥ 6. En todos los pacientes debía excluirse infección viral, daño inducido por medicamentos, alcohol o hipoxia. Se describen las características clínicas, de laboratorio y el manejo de dichos pacientes. Resultados. Se incluyeron cuatro pacientes, tres mujeres y un hombre, con un rango de edad entre 51 y 61 años. Una mujer completamente asintomática al momento del diagnóstico; la principal alteración de laboratorio fue elevación de ALT y bilirrubina, todos los pacientes recibieron tratamiento doble a base de corticoesteroide y azatiorpina con mejoría clínica y de laboratorio. Conclusión. La presentación aguda de la hepatitis autoinmune es una presentación inusual. En estos casos el tratamiento inmunosupresor mejora los desenlaces clínicos y bioquímicos. Introduction. Presentation of autoimmune hepatitis may be variable from a chronic liver disease to an acute or fulminant hepatitis. Acute onset of autoimmune hepatitis can mimic an acute viral, toxic hepatitis or an acute presentation. Aim. Determine the clinical curse of patients with acute presentation of autoimmune hepatitis. Material and methods. We enrolled adult patients with clinical symptoms, elevation of serum ALT ≥ 5 fold UNL; bilirubin level > 2 mg/dL, and simplified IAIHG score ≥ 6 points. In all patients most be ruled out virus infection, drug-induced, hypoxic and alcoholic hepatitis. We describe the clinical and biochemical characteristics, as well as management of these patients. Results. We include four patients, three women and one man with an age range from 51 to 61 years old. Most patients were female, one of them was completely asymptomatic at the moment of diagnosis, the main laboratory alteration was elevated ALT and bilirubin, all patients received double treatment with corticosteroid and azathioprin with clinical and laboratory improvement. Conclusion. Acute presentation of autoimmune hepatitis is an unusual presentation. In these cases the immunosuppressive treatment improve clinical and biochemical outcomes. Palabras clave. Hepatitis autoinmune aguda. ALT. Bilirrubina. Key words. Acute autoimmune hepatitis. ALT. Bilirubin. INTRODUCCIÓN La hepatitis autoinmune (HAI) es una enfermedad hepática crónica progresiva de etiología desconocida caracterizada por autorreactividad celular aberrante.1 La enfermedad tiene un curso fluctuante y puede progresar hasta falla hepática. Grupos internacionales de expertos (Internatio- nal Autoinmune Hepatitis Group, IAHG) han desarrollado sistemas de puntuación para el diagnóstico de la enfermedad, donde se descartan otras causas de enfermedad hepática y se confirman alteraciones inmunológicas e histológicas características de la enfermedad (anticuerpos séricos, hipergamaglobulinemia, IgG y hepatitis de interfase).2 La presentación variable de la enfermedad puede ser *Clínica de Enfermedades Digestivas y Obesidad. Fundación Clínica Médica Sur. Correspondencia: María del Carmen Manzano-Robleda Residencia Gastroenterología. Clínica de Enfermedades Digestivas y Obesidad, Fundación Clínica Médica Sur Puente de Piedra, Núm. 150, Col. Toriello Guerra, Deleg. Tlalpan, C.P. 14050, México, D.F. Tel.: 55 1295-3666. Correo electrónico: [email protected] 52 Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 52-54 Rev Invest Med Sur (2): 52-54 Manzano-Robleda MC, et al. desde aguda fulminante hasta crónica asintomática. La presentación aguda puede imitar infecciones virales agudas y hepatitis tóxica. El diagnóstico de presentación aguda de HAI no se ha establecido con claridad por los grupos de expertos; sin embargo, algunos autores proponen definirla como hepatitis clínicamente evidente (ictericia, fatiga, fiebre, náusea), elevación de enzimas hepáticas (ALT > 5 veces el límite superior normal del laboratorio y bilirrubina total > 2.2 mg/dL) en un periodo no mayor a 30 días en pacientes a los que se descartó infección viral o uso de sustancias tóxicas.3,4 La presentación aguda severa o fulminante de HAI es aquella que se acompaña de encefalopatía en las 26 semanas de inicio de síntomas con o sin cirrosis.5-7 Ferrari, et al., en 2004, describieron 86 pacientes con HAI, de los cuales únicamente 22% presentó inicio agudo de la enfermedad.8 Se recomienda realizar biopsia hepática para establecer el diagnóstico; sin embargo, en las presentaciones agudas no debe ser un factor que retrase el inicio de tratamiento.9 En los últimos años, el tratamiento con corticoesteroides se ha utilizado por los mecanismos inmunológicos de la enfermedad, suprimiendo la actividad inflamatoria entre 36 a 100% de los pacientes e impactando negativamente su retraso en los desenlaces del paciente.10 OBJETIVO Determinar el curso clínico y manejo de la presentación aguda de la HAI. MATERIAL Y MÉTODOS Se identificaron de manera retrospectiva todos los pacientes mayores de 18 años, de ambos sexos, que cumplieran con los siguientes criterios de inclusión: presencia de síntomas característicos de la enfermedad como fatiga, ictericia, fiebre y náusea; alteraciones bioquímicas (ALT > 5 veces el límite superior normal, bilirrubina > 2 mg/dL) en un periodo de 30 días sin datos de encefalopatía. Todos los pacientes debían recibir tratamiento con corticoesteroides sistémicos. Se excluyeron otras causas de hepatitis tales como hepatitis viral A, B o C, hepatitis inducida por drogas, hipoxia o alcohol. A todos los pacientes se les determinaron inmunoglobulina G, anticuerpos anti-nucleares, anti-músculo liso y anti-mitocondriales. Se compararon pruebas bioquímicas antes y después del tratamiento con corticoesteroides. RESULTADOS Se incluyeron cuatro pacientes, tres mujeres y un hombre, con un rango de edad entre 51 y 61 años. Las características de los pacientes se describen a detalle en la tabla 1. La mayoría de los pacientes fueron mujeres, una de ellas completamente asintomática al momento del diagnóstico, la principal alteración de laboratorio fue elevación de ALT y bilirrubina, todos los pacientes recibieron tratamiento doble a base de corticoesteroide y azatiorpina con mejoría clínica y de laboratorio. Tabla 1. Características de los pacientes. Variable Fiebre Ictericia Debilidad Prurito ALT pre-tratamiento Bilirrubina pre-tratamiento ANA SMA AMA IgG Histología compatible con HAI IAIHG score simplificado Uso corticoesteroides Uso de AZA ALT postratamiento Bilirrubina postratamiento Mejoría clínica postratamiento Paciente 1 Sí Sí Sí Sí 1,032 29.49 1:320 22 7.2 19.66 No 6 Sí Sí 36 0.38 Sí Paciente 2 No No Sí No 600 4.87 1:640 95 108.4 751 Sí 6 Sí Sí 162 244 Sí Paciente 3 Sí Sí Sí Sí 188 7.05 1:160 — — 1,430 Sí 6 Sí Sí 102 0.57 Sí Paciente 4 No No No No 114 0.76 1:2570 6.3 2,660 Sí 6 Sí Sí 40 — Sí ANA: anticuerpos antinucleares. SMA: anticuerpos anti-músculo liso. AMA: anticuerpos antimitocondriales. IAIHG: International Autoimmune Hepatitis Group. HAI: hepatitis autoinmune. AZA: azatioprina. Rev Invest Med Sur Mex, 2014; 21 (2): 52-54 53 Presentación aguda de hepatitis autoinmune CONCLUSIÓN La presentación aguda de la HAI es una presentación inusual. En estos casos el tratamiento inmunosupresor mejora los desenlaces clínicos y bioquímicos. ABREVIATURAS • • • • • • • ALT: alaninoaminotransferasa. AMA: anticuerpos antimitocondriales. ANA: anticuerpos antinucleares. HAI: hepatitis autoimmune. IAHG: International Autoinmune Hepatitis Group. IgG: inmunoglobulina G. SMA: anticuerpos contra músculo liso. REFERENCIAS 1. Czaja AJ, Freese DK. Diagnosis and treatment of autoimmune hepatitis. Hepatology 2002; 36(2): 479-97. Revista de Investigación 54 2. Ferrari R, et al. Type 1 autoimmune hepatitis: patterns of clinical presentation and differential diagnosis of the ‘acute’ type. QJM 2004; 97(7): 407-12. 3. Czaja AJ. Acute and Acute Severe (Fulminant) Autoimmune Hepatitis. Dig Dis Sci 2012. 4. Takahashi H, Zeniya M. Acute presentation of autoimmune hepatitis: Does it exist? A published work review. Hepatol Res 2011; 41(6): 498-504. 5. Lee WM, Stravitz RT, Larson AM. Introduction to the revised American Association for the Study of Liver Diseases Position Paper on acute liver failure 2011. Hepatology 2012; 55(3): 965-7. 6. Wang YM, Yan ZH. Comment on the AASLD position paper: the management of acute liver failure. Zhonghua Gan Zang Bing Za Zhi 2006; 14(1): 72-5. 7. Stravitz RT, et al. Autoimmune acute liver failure: proposed clinical and histological criteria. Hepatology 2011; 53(2): 517-26. 8. Krawitt EL. Autoimmune hepatitis. N Engl J Med 2006; 354(1): 54-66. 9. Manns MP, et al. Diagnosis and management of autoimmune hepatitis. Hepatology 2010; 51(6): 2193-213. 10. Czaja AJ. Special clinical challenges in autoimmune hepatitis: the elderly, males, pregnancy, mild disease, fulminant onset, and nonwhite patients. Semin Liver Dis 2009; 29(3): 315-30. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 52-54 Aguilar-Zapata D, et al. ARTÍCULO ORIGINAL Fibrilación auricular como predictor de mortalidad en pacientes con infarto agudo del miocardio Daniel Aguilar-Zapata,* Octavio González-Chon,**,*** Carlos Alberto Bogard-Fuentes,* Lidia Moreno-Castañeda,* Norberto Carlos Chávez-Tapia,* Sandra García-López** RESUMEN ABSTRACT Antecedentes. La fibrilación auricular coexiste con los síndromes coronarios agudos. Los predictores para fibrilación auricular en el contexto de los síndromes coronarios agudos son: edad avanzada, síntomas de insuficiencia cardiaca y una función ventricular disminuida. La fibrilación auricular en asociación con el síndrome coronario agudo incrementa la mortalidad secundaria a enfermedad cerebrovascular e insuficiencia cardiaca. Objetivo. Describir la incidencia sobre la morbi-mortalidad de los pacientes con fibrilación auricular en coexistencia con un síndrome coronario agudo. Material y métodos. Estudio de casos y controles realizado en la Unidad de Cuidados Coronarios del Hospital Médica Sur. Se definió como casos aquellos pacientes que presentaran fibrilación auricular al ingreso o durante su estancia hospitalaria. El desenlace primario fue mortalidad. Las variables continuas se analizaron con t de Student y las categóricas con χ2. Se realizó análisis de regresión logística univariado y multivariado para identificar factores de riesgo para presentar fibrilación auricular y muerte. Resultados. Se incluyeron 239 pacientes con diagnóstico de síndrome coronario agudo, 22 pacientes con fibrilación auricular (12 con SICASEST y 10 con SICAEST). Los pacientes con síndrome coronario agudo y fibrilación auricular presentaron mayor edad en comparación con el grupo sin fibrilación auricular (68 vs. 60 años, p = 0.002). Los pacientes con fibrilación auricular presentaron diabetes con mayor frecuencia (59 vs. 31%, p = 0.016) e insuficiencia cardiaca (59 vs. 35%, p = 0.036). Los factores de riesgo para presentar fibrilación auricular fueron: edad mayor a 55 años (OR 10.5, IC95% 1.3879.62), diabetes (OR 3.14, IC95% 1.28-7.7) y tabaquismo (OR 2.66, IC95% 0.959-7.497). La fibrilación auricular es un factor de riesgo independiente de mortalidad (OR 8.36, IC95% 1.7-40.17). Conclusiones. La fibrilación auricular en pacientes con síndrome coronario agudo es un factor de riesgo independiente de muerte. La edad, diabetes y tabaquismo se asocian a la presencia de fibrilación auricular en este grupo de pacientes. Background. Atrial fibrillation coexists with acute coronary syndromes. Predictors of atrial fibrillation in the acute coronary syndrome context are: advanced age, heart failure symptoms, and ventricular systolic dysfunction. Atrial fibrillation in association with acute coronary syndrome increases mortality secondary to cerebrovascular disease and heart failure. Aim. Describe the morbid-mortality incidence in patients with atrial fibrillation and its relation with acute coronary syndromes. Material and methods. Case-control studies conducted in the Coronary Unit of Médica Sur. Cases were defined as patients who presented with atrial fibrillation at admission or during their hospitalization. Primary outcome was mortality. Continuous variables were analyzed with Student’s-t test and categorical variables with χ2 test. An univariate and multivariate logistic regression analysis were done to identify risk factors for atrial fibrillation and death. Results. A total of 239 patients with acute coronary syndrome were included, 22 patients (9.2%) had atrial fibrillation (12 without ST elevation and 10 with ST elevation). Patients with acute coronary syndrome and atrial fibrillation were older compared with the group without atrial firbilation (68 vs. 60 years, p = 0.002). Patients with atrial fibrilation patients have diabetes more frequently (59 vs. 31%, p = 0.016), and heart failure (59 vs. 35%, p = 0.036). Risk factors for atrial fibrillation were: age older than 55 years (OR 10.5, CI 95% 1.38-79.62), diabetes (OR 3.14, CI 95% 1.28-7.7) and smoking (OR 2.66, CI 95% 0.959-7.497). Atrial fibrillation is an independent risk factor for overall mortality (OR 8.36, CI 95% 1.7-40.17). Conclusions. Atrial fibrillation in patients with acute coronary syndrome is an independent risk factor for death. Age, diabetes and smoking are associated with the presence of atrial fibrillation in this group of patients. Palabras clave. Síndromes coronarios agudos. Enfermedades metabólicas. Enfermedades cardiovasculares. Key words. Acute coronary syndromes. Metabolic diseases. Cardiovascular diseases. * Departamento de Medicina Interna, ** Unidad Coronaria, *** Dirección General de Enseñanza, Fundación Clínica Médica Sur. Correspondencia: Dr. Daniel Aguilar-Zapata Medicina Interna, Fundación Clínica Médica Sur Puente de Piedra, Núm. 150. Col. Toriello Guerra. Deleg. Tlalpan. C.P. 14050, México, D.F. Tel.: 5424-7200, Ext. 4119. Correo electrónico: [email protected] Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 55-61 Rev Invest Med Sur (2): 55-61 55 Fibrilación auricular como predictor de mortalidad INTRODUCCIÓN La fibrilación auricular (FA) es considerada la arritmia cardiaca más común, definida por el Colegio Americano de Cardiología (ACC) como “la activación auricular incoordinada con un deterioro subsecuente de la función mecánica”.1 La fibrilación auricular también puede complicar los síndromes coronarios agudos particularmente aquellos considerados infartos agudos al miocardio con elevación del segmento ST.2 En Europa alrededor de seis millones de personas sufren de fibrilación auricular.3 En los Estados Unidos de Norteamérica se estiman alrededor de 2.3 millones de individuos con este padecimiento.4 En México el PRONARICA (Programa Nacional de Registros de Insuficiencia Cardiaca) reveló que 22% de los pacientes registrados en este estudio multicéntrico presentaron arritmias en insuficiencia cardiaca, en donde 80% de éstos fueron atribuidos a fibrilación auricular, dejando 20% restante para otras arritmias.5 La fibrilación auricular coexiste con el infarto agudo del miocardio (IAM), con una incidencia entre 6 y 21% de complicaciones hacia el IAM.6 Los predictores de la FA en el contexto del IAM incluyen edad avanzada, síntomas de insuficiencia cardiaca y una función ventricular disminuida. Diversos estudios han evaluado las características clínicas de los pacientes en quienes el IAM fue asociado con la ocurrencia de FA. Uno de los más grandes estudios (Cooperative Cardiovascular Project) reveló que el predictor más significativo para el desarrollo de FA fue insuficiencia cardiaca avanzada (Killip clase IV), razón de momios de (OR) 1.58; IC 95% 1.45-1.73.7 Otros predictores incluyen frecuencia cardiaca elevada al momento de la admisión hospitalaria y edad avanzada (OR 1.13, IC 95% 1.12-11.3 en el primero, y OR 1.17, IC 95% 1.16-1.18 para el segundo). En estudios recientes en donde el manejo del IAM de las cohortes estudiadas fue ACTP se encontraron predictores similares de riesgo. Un estudio japonés (Osaka Acute Coronary Insufficiency Study) demostró que el riesgo más alto para el desarrollo de FA fue una frecuencia cardiaca de ingreso > 100/min, seguido de Killip clase IV, y finalmente sexo masculino y edad del paciente.8 Hoy en día está reconocido que la FA está asociada con alta mortalidad en situaciones clínicas específicas, como pacientes con insuficiencia cardiaca, insuficiencia renal, EVC, diabetes mellitus, hipertensión y después de cirugía cardiaca.9 56 La asociación entre FA y mortalidad se basa prácticamente en las consecuencias de la arritmia, como EVC de tipo isquémico e insuficiencia cardiaca, los cuales podrían utilizarse como mediadores de mortalidad.9 MATERIAL Y MÉTODOS Se realizó un estudio retrospectivo de los registros clínicos de pacientes que fueron hospitalizados en la Unidad de Cuidados Coronarios de la Fundación Clínica Médica Sur. Se revisaron los registros clínicos de pacientes con diagnóstico de ingreso con las siguientes palabras clave: “síndrome coronario agudo” y “fibrilación auricular”, durante enero 2008 a marzo 2011, con los siguientes criterios de inclusión: • Pacientes mayores de 18 años con diagnóstico de síndromes coronarios agudos (SICA) (con elevación del ST y sin elevación del ST). • Pacientes en quienes el diagnóstico de ingreso fuera fibrilación auricular. Criterios de exclusión: • Pacientes con cardiopatía isquémica que fueron llevados a cirugía de revascularización coronaria. • Pacientes con síndrome coronario agudo que desarrollaron otras arritmias y que no se documentara fibrilación auricular. • Pacientes ingresados en la Unidad de Cuidados Coronarios con otros diagnósticos cardiovasculares y no cardiovasculares. Análisis estadístico Las variables continuas se analizaron con t de Student, las variables categóricas con χ2. Se realizó análisis de regresión logística univariado y multivariado para identificar factores de riesgo para presentar FA y muerte. Software para captura de datos Microsoft Excel 2008 y para análisis estadístico se utilizó el paquete SPSS versión 16. RESULTADOS Se revisaron 410 expedientes de pacientes con diagnóstico de síndrome coronario agudo (SICASEST o SICAEST) o diagnóstico de fibrilación auricular, de los cuales se excluyeron 156 expedientes de pacientes por no cumplir los criterios de inclusión. Al seleccionar 254 expedientes de pacientes que se incluyeron en el estudio, 239 Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 Aguilar-Zapata D, et al. fueron pacientes con diagnóstico de SICA y 15 con diagnóstico inicial de fibrilación auricular, inclusive asociada a otros diagnósticos fuera del SICA (Figura 1). Características clínicas e incidencia de FA Se documentaron 22 pacientes con FA en presencia de SICA (9.2%) de los 239 pacientes incluidos en el estudio, 12 de éstos presentaron SICASEST (54.5%) y 10 con SICAEST (45.4%) (Figura 1). El grupo de pacientes en donde estuvo presente fibrilación auricular fue de mayor edad en comparación con el grupo sin FA, 68.6 vs. 60.45 años, demostrando una diferencia significativa (p = 0.0029) (Tabla 1). En la tabla 1 cabe resaltar que se obtuvieron resultados significativos en los pacientes diabéticos, pues representó porcentualmente una mayor presencia en el grupo de síndromes coronarios agudos que hicieron fibrilación auricular en 59.09 vs. 31.33% (p = 0.0160); el tabaquismo predominó en el grupo de pacientes que presentaron SICA y FA en 77.27 vs. 56.22% del grupo de SICA (p = 0.0699), así como una mayor insuficiencia cardiaca demostrada por fracción de expulsión ventrículo izquierdo (FEVI), 59 vs. 35%, la cual demostró un valor de p = 0.0361. 410 expedientes Diagnóstico SICA, FA 156 pacientes excluidos 254 expedientes cumplieron criterios de inclusión 239 pacientes con SICA 15 pacientes con FA 22 pacientes con SICA que presentaron FA 12 pacientes SICASEST Seis pacientes sólo con FA Nueve pacientes con otro diagnóstico + FA 10 pacientes SICAEST Figura 1. Diagrama de flujo de reclutamiento y selección. Tabla 1. Características de los pacientes con Síndrome Coronario Agudo. Características Edad promedio Sexo femenino Diabetes Hipertensión Fumador Dislipidemia IAM previo Revascularización EVC previo FEVI < 50 FA presente (%) 68.6 2 13 13 17 10 1 0 0 13 60.45 (9.09) (59.09) (59.09) (77.27) (45.45) (4.54) (59) FA ausente (%) 0.0029 47 68 112 122 101 26 6 4 76 Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 (21.6) (31.33) (51.6) (56.22) (46.54) (11.98) (2.769) (1.8) (35) p 0.2654 0.0160 0.6551 0.0699 1.000 0.4830 1.000 1.000 0.0361 57 Fibrilación auricular como predictor de mortalidad Prácticamente la presencia tanto de síndromes coronarios agudos como de fibrilación auricular predominó en varones (190 por la presencia de SICA y 20 para FA asociada a SICA). Otras variables como hipertensión arterial, dislipidemia, infarto previo (con revascularización previa) y EVC previo no presentaron resultados significativos (p ≤ 0.05) (Tabla 1). Factores de riesgo para desarrollar fibrilación auricular Se realizó análisis univariado que demostró que en los pacientes con edad mayor a 55 años incrementó en 10.5 (IC 95% 1.38-79.62) la razón de momios (OR) para desarrollar fibrilación auricular en presencia de infarto agudo del miocardio (p = 0.003); de la misma forma que ocurrió con la diabetes y el tabaquismo, otorgando para el primero un OR 3.14 (IC 95% 1.28-7.7; p = 0.016) y para el segundo OR 2.66 (IC 95% 0.959-7.497; p = 0.069). Por análisis multivariado se demostró que la edad mayor a 55 años y la diabetes resultaron predictores de riesgo para desarrollar FA en presencia de SICA, OR 9.86 IC95% 1.2875.8; p = 0.028 para el primero; y para diabetes OR 3.06 IC 95% 1.2-7.7 (p = 0.018) (Tabla 2). Factores de riesgo para mortalidad durante la estancia hospitalaria En el estudio se demostró que la presencia de fibrilación auricular durante el internamiento por síndrome coronario agudo (sin importar elevación o no del ST) resulta un fuerte predictor de mortalidad con un OR 8.36 IC 95% 1.7-40.2 (p = 0.019) (Tabla 3). Por análisis multivariado la presencia de fibrilación auricular asociado a SICA y en presencia de tabaquismo, diabetes mellitus o edad mayor a 55 años, fueron predictores independientes de mortalidad durante la estancia hospitalaria con una razón de momios de 5.98 IC 95% 1.1-32.5 (p = 0.038) (Tabla 3). Relación de la arteria responsable del infarto al miocardio asociado a fibrilación auricular En números concretos los intervencionistas revelaron en los expedientes que la arteria coronaria derecha (CD) fue la responsable que predominó en los eventos de SICA asociados a fibrilación auricular [nueve (41%)]; sin embargo, la arteria descendente anterior (DA) fue la responsable en ocho eventos (36.3%); la arteria circunfleja en un Tabla 2. Factores de riesgo para desarrollar fibrilación auricular en presencia de Síndrome Coronario Agudo. Condición OR Análisis univariado Edad > 55 años Diabetes tipo 2 Tabaquismo 10.5 3.14 2.66 Análisis multivariado Edad > 55 años Diabetes 9.86 3.06 IC 95% p 1.38 - 79.62 1.28 - 7.7 0.95 - 7.497 0.003 0.016 0.069 1.28 - 75.8 1.21 - 7.7 0.028 0.018 OR: razón de momios. Tabla 3. Factores de riesgo de muerte al presentar fibrilación auricular en presencia de Síndrome Coronario Agudo. Condición 58 OR Análisis univariado Edad > 55 años Tabaquismo Hipertensión arterial Diabetes tipo 2 Enfermedad Vascular Dislipidemia Fibrilación auricular 0.82 4.46 0.35 0.77 0.50 0.88 8.41 Análisis multivariado FA, edad > 55 años y diabetes 5.98 IC 95% 0.097 0.529 0.067 0.147 0.059 0.192 1.751 - 7.044 37.692 1.864 4.083 4.24 4.00 40.30 1.1-32.50.038 Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 p 1.00 0.24 0.26 1.00 1.00 1.00 0.19 Aguilar-Zapata D, et al. caso (4.7%), ya que cuatro pacientes (18%) no fueron llevados a cateterismo coronario. La relación de la arteria responsable con el tipo de evento coronario agudo y la muerte se presentó de la siguiente forma: una muerte en SICASEST, teniendo como responsable la arteria DA, y dos muertes en SICAEST, teniendo como responsable a la arteria coronaria derecha (Figura 2, Tabla 4). SICASEST 9 SICAEST 8 7 6 5 4 3 2 1 La fibrilación auricular en la Unidad Coronaria De los expedientes revisados en el periodo de estudio (enero 2008 y marzo 2011) se encontraron 37 pacientes que durante su estancia en la Unidad Coronaria presentaron fibrilación auricular, sin importar el diagnóstico o patología concomitante. Además de los 22 pacientes que con IAM presentaron fibrilación auricular, hubo 15 pacientes que ingresaron con diagnóstico únicamente de FA y otras patologías (Figuras 1 y 3). La tabla 5 demuestra que en 11 pacientes la presentación de la FA fue de forma paroxística, 21 persistente (siendo el grupo que predominó) y permanente sólo en cinco pacientes. Ahora bien, es importante mencionar que 33 de los 37 pacientes presentaron un puntaje CHADS2 < 3; sin Tabla 5. Clasificación de fibrilación auricular en el Hospital Médica Sur. Angina inestable Circunfleja Coronaria derecha Descendente anterior 0 Figura 2. Arteria responsable del infarto agudo del miocardio en pacientes que desarrollaron fibrilación auricular. Tipo de FA SICA Otros diagnósticos Total Paroxística Persistente Permanente 9 10 3 2 11 2 11 21 5 FA: fibrilación auricular. SICA: síndrome coronario agudo. Tabla 4. Relación de la arteria implicada con los eventos de Síndrome Coronario Agudo y mortalidad. Arteria responsable DA CD Cx Angina inestable Total SICAEST + FA Fallecieron 2 8 0 0 2 0 10 2 SICASEST + FA 6 1 1 4 12 Fallecieron 1 0 0 0 1 CD: arteria coronaria derecha. Cx: arteria circunfleja. DA: arteria descendente anterior. FA: fibrilación auricular. SICAEST: síndrome coronario agudo con elevación del segmento ST. SICASEST: síndrome coronario agudo sin elevación del segmento ST. Infarto agudo del miocardio (n = 239) FA antes del IAM (n = 3) FA durante internamiento por IAM (n = 19) Paroxística (n = 9) No presentaron FA (n = 217) Persistente (n = 10) Figura 3. Eventos de fibrilación auricular en pacientes con infarto agudo del miocardio. Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 59 Fibrilación auricular como predictor de mortalidad Tabla 6. Puntos según estratificación de fibrilación auricular en el Hospital Médica Sur. Puntaje <3 >3 Total CHADS 2 (%) CHA2 DS2-VASc (%) 33 (89) 4 (11) 37 0 1 ≥2 Total Anticoagulación 5 2 7 2 (5.4) 7 (18.9) 28 (75) 37 0 0 7 7 CHADS 2 : C, insuficiencia cardiaca congestiva (congestive heart failure); H, hipertensión (hipertensión); A, edad (age); D, diabetes (diabetes); S, EVC o AIT previo (prior STROKE or TIA). CHA 2 DS 2-VASc: C, insuficiencia cardiaca (cardiac failure); H, hipertensión (hypertension); A, edad mayor a 75 años (age); D, diabetes (diabetes); S, EVC (stroke) - V, enfermedad vascular (vascular disease); A, edad 65 a 74 años (age); Sc, sexo (sex category). embargo, tomando en consideración la escala CHA2DS2VASc predominó el puntaje ≥ 2 con 37 pacientes, lo que traduce que bajo esta escala 75% de los pacientes tuvieron un riesgo alto de complicaciones por fenómenos trombóticos, por lo que ameritaban anticoagulación. Por otro lado, sólo siete pacientes recibieron anticoagulación (heparina convencional 2, enoxaparina 2, antagonistas de la vitamina K 2, e inhibidores de ATIII 1) (Tabla 6). DISCUSIÓN Diversos autores durante las últimas dos décadas han considerado a la fibrilación auricular como una complicación del síndrome coronario agudo del tipo infarto agudo del miocardio con elevación o sin elevación del ST; esta arritmia al mismo tiempo está asociada a una alta mortalidad, quizá por las condiciones cardiovasculares que presenta un paciente al momento de documentar esta arritmia.6 Como se presenta en la tabla 1, en nuestra institución la presencia de eventos de fibrilación auricular en pacientes con IAM predominó en pacientes más jóvenes en comparación con el resto de la población. Esto va en relación con el estudio publicado por Behar, et al., 1992,10 en donde la edad por arriba de los 70 años es considerada como un predictor para el desarrollo de FA, y a partir de ahí se ha tomado como constante en diferentes estudios como parte del seguimiento especial en esta clase de arritmia en pacientes con IAM. Hay que observar que en el presente estudio se documentó la presencia de 12 pacientes menores de 70 años que en presencia de IAM tuvieron un episodio de FA, ya fuera como paroxística o persistente, por lo cual tendría conveniencia vigilar más detalladamente a este grupo etáreo, y junto con él, antecedentes de ser portadores de comorbilidades metabólicas y hábito tabáquico, esto podría ser un factor desencadenante para el desarrollo de FA. 60 Vale la pena comentar el estudio de Jabre, et al.,11 pues en dicho estudio los autores concluyen que no tuvo un significado en particular el antecedente de tabaquismo, y se considera por la población documentada en el presente estudio que 77.7% de los pacientes con SICA y FA tienen historia de tabaquismo, el cual se asociaría como un factor de riesgo, y no asegurar de forma tajante la pobre relación para la aparición de estos eventos. Estamos de acuerdo tal y como lo presentan otros estudios,12-15 que tanto el antecedente de diabetes mellitus y una mayor disfunción sistólica del ventrículo izquierdo confieren un riesgo predictor importante en el desarrollo fibrilación auricular en presencia de IAM. CONCLUSIONES La fibrilación auricular es considerada a nivel mundial la arritmia más común, con el advenimiento en las últimas dos décadas de las enfermedades metabólicas en la población de adultos jóvenes y el aumento en las consecuencias que el descontrol de éstas conlleva, se considera que puede tener un auge importante vigilar la presencia de FA en los pacientes con SICA/IAM y no sólo tener especial atención en aquellos con otras arritmias como fibrilación ventricular, la cual es una causa frecuente de muerte entre los pacientes con IAM, sino tomar en cuenta los factores de riesgo metabólicos, asociados al grupo etáreo y a la presencia de FA, ya que podrían ser factores importantes predictivos de mortalidad en pacientes con SICA/IAM. Limitaciones del estudio Una limitación importante para el estudio fue la cantidad de pacientes documentados, pues la población Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 Aguilar-Zapata D, et al. estudiada es muy pequeña; así como un estudio prospectivo de casos y controles que pudiera determinar mayores resultados en cuanto a la posibilidad para considerar un factor de riesgo para el desarrollo de FA en esta población de pacientes. 6. 7. ABREVIATURAS • • • • • • • • ACTP: angioplastia coronaria transluminal percutánea. CD: coronaria derecha. DA: descendente anterior. EVC: enfermedad vascular cerebral. FA: fibrilación auricular. FEVI: fracción de expulsión ventrículo izquierdo. IAM: infarto aguda del miocardio. SICA: síndromes coronarios agudos. 8. 9. 10. REFERENCIAS 11. 1. Fuster V, Ryden LE, Asinger RW, et al. ACC/AHA/ESC guidelines for the management of patients with atrial fibrillation. J Am Coll Cardiol 2001; 8(4): 1266i-lxx. 2. Schmitt J, Duray G, Gersh BJ, Hohnloser SH. Atrial fibrillation in acute myocardial infarction: a systematic review of the incidence, clinical features and prognostic implications. Eur Heart J 2009; 30(9): 1038-45. 3. Camm J, Kirchhof P, Lip G, Schotten U, Savelieva I. Guidelines for the management of atrial Fibrillation The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology. Eur Heart J 2010; 31: 2369-429. 4. Go AS, Hylek EM, Phillips KA, et al. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: the AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA) Study. JAMA 2001; 285: 2370-5. 5. Orea Tejeda A, Castillo Martinez L, Férez Santander S, Ortega Sánchez A. Programa Nacional de Registro de Insuficiencia Revista de Investigación 12. 13. 14. 15. Cardiaca. Resultados de un estudio multicéntrico mexicano. Med Int Mex 2004; 20(4): 243-52. Schmitt J, Duray G, Gersh BJ, Hohnloser SH. Atrial fibrillation in acute myocardial infarction: a systematic review of the incidence, clinical features and prognostic implications. Eur Heart J 2009; 30(9): 1038-45. Rathore SS, Berger AK, Weinfurt KP, Schulman KA, Oetgen WJ, Gersh BJ. Acute myocardial infarction complicated by atrial fibrillation in the elderly: prevalence and outcomes. Circulation 2000; 101: 969-74. Kinjo K, Sato H, Sato H, Ohnishi Y, Hishida E, Nakatani D. Prognostic significance of atrial fibrillation/atrial flutter in patients with acute myocardial infarction treated with percutaneous coronary intervention. Am J Cardiol 2003; 92: 1150-54. Lubitz S, Magnani J, Ellinor P, Benjamin E. Atrial Fibrillation and Death After Myocardial Infarction Risk Marker or Causal Mediator? Circulation 2011; 123: 2063-5. Behar S, Tanne D, Zion M, Reicher-Reiss H, Kaplinsky E, Caspi A. Incidence and prognostic significance of chronic atrial fibrillation among 5,839 consecutive patients with acute myocardial infarction. The SPRINT Study Group. Secondary Prevention Reinfarction Israeli Nifedipine Trial. Am J Cardiol 1992; 70: 816-8. Jabre P, Jouven X, MD, Adnet F, Thabut G, et al. Atrial Fibrillation and Death After Myocardial Infarction. A Community Study. Circulation 2011; 123: 2094-21. Lehto M, Snapinn S, Dickstein K, Swedberg K, Nieminen MS. Prognostic risk of atrial fibrillation in acute myocardial infarction complicated by left ventricular dysfunction: the OTIMAAL experience. Eur Heart J 2005; 26: 350-6. Laurent G, Dentan G, Moreau D, Zeller M, Laurent Y, VincentMartin M. Atrial fibrillation during myocardial infarction with and without ST segment elevation. Arch Mal Coeur Vaiss 2005; 98: 608-14. Wong CK, White HD, Wilcox RG, Criger DA, Califf RM, Topol EJ. New atrial fibrillation after acute myocardial infarction independently predicts death: the GUSTO-III experience. Am Heart J 2000; 140: 878-85. Pizzetti F, Turazza FM, Franzosi MG, Barlera S, Ledda A, Maggioni AP. Incidence and prognostic significance of atrial fibrillation in acute myocardial infarction: the GISSI-3 data. Heart 2001; 86: 527-32. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 55-61 61 Perfil epidemiológicoARTÍCULO del Servicio de Medicina de Rehabilitación de Médica Sur ORIGINAL Perfil epidemiológico del Servicio de Medicina de Rehabilitación de Médica Sur Álvaro Lomelí-Rivas,* Margot Erika Rivero-Garduño,** Yvonne Rovelo-Wegener,*** Claudia Rocío Herrada-Chávez**** RESUMEN ABSTRACT Introducción. El conocimiento del perfil epidemiológico de un servicio clínico trae diversas ventajas para identificar las características que presenta la población a la que se le brinda el servicio. Objetivo. Conocer el perfil epidemiológico que guarda la población de pacientes que asistieron al Servicio de Medicina de Rehabilitación de Médica Sur. Material y métodos. Se analizaron los expedientes de los pacientes que asistieron al Servicio de Medicina de Rehabilitación del 1 de enero al 31 de diciembre 2011. Se analizó estadísticamente con pruebas de tendencia central y de dispersión. Resultados. Se incluyeron 1,155 expedientes, 38.7% del sexo masculino y 61.3% del femenino; la edad promedio de la población fue de 45 ± 18 años; las edades estuvieron comprendidas entre uno a 93 años. Discusión. La distribución por edad mostró una población con tendencia hacia la edad madura, diferente a otros centros de rehabilitación del país. Las enfermedades por las cuales se atendieron los pacientes tienen su origen en el aparato locomotor, el padecimiento más frecuente fue la lumbalgia, seguido del esguince cervical y el esguince de tobillo. En pacientes mayores de 59 años, el tipo de padecimientos son músculo-esqueléticos, sólo que con una distribución diferente. El origen de los pacientes principalmente lo componen tres delegaciones políticas del Distrito Federal. Conclusiones. Con este estudio se logró obtener un perfil preliminar del paciente que acudió a Medicina de Rehabilitación durante 2011, es necesario continuar realizando estudios anuales para obtener un perfil más preciso. Introduction. Knowledge of the epidemiological profile of a clinical service brings several advantages to identify the characteristics of the population to which the service is provided. Aim. To know the epidemiological profile that keeps the population of patients who attended at Médica Sur Rehabilitation Medicine Service. Material and methods. Patients records were analyzed from January 1st to December 31st, 2011. Data were statistically analyzed with tests of central tendency and dispersion. Results. 1,155 records were included corresponding: 38.7% male and 61.3% female; the average age of the population was of 45 ± 18 years; ages included from 1 to 93 years. Discussion. The age distribution shows a population tending to an old age, unlike other rehabilitation centers in the country. Disorders treated have a muscle-skeletal origin; the most common condition is low back pain, followed by cervical sprain and ankle sprain. Patients over 59 years, suffer of muscleskeletal problems, with different distribution. Most of the patients attending the rehabilitation medicine service come from three of the sixteen political delegations of Mexico City. Conclusion. The purpose of the study was to obtain a preliminary profile of patients who assisted to rehabilitation medicine during 2011. It is necessary to continue accomplishing annual studies in order to obtain a more accurate profile. Palabras clave. Epidemiología. Unidades de rehabilitación. Discapacidad. Key words. Epidemiology. Rehabilitation services. Disability. INTRODUCCIÓN El perfil epidemiológico de un servicio clínico es un aspecto clave para el conocimiento de la situación de salud en un momento determinado. El perfil epidemiológi- co se define como la expresión del estado de salud que tiene una población y la identificación de las características que la componen, teniendo en cuenta la morbilidad y la mortalidad, además de las variables socio-geográficas que influyen en dicha población. * Jefatura del Servicio de Medicina de Rehabilitación, ** Coordinación de Fisioterapia, *** Supervisión de Fisioterapia, Servicio de Medicina de Rehabilitación, Médica Sur. **** Secretaría de Salud. Correspondencia: Dr. Álvaro Lomelí-Rivas Médico especialista en Medicina de Rehabilitación. Maestro en Administración de Hospitales y Salud Pública. Miembro de la Sociedad Médica de Médica Sur Puente de Piedra, Núm. 150, Col. Toriello Guerra, C.P. 14350, Deleg. Tlalpan, México, D.F. Tel.: 5424-7224. Correo electrónico: [email protected] 62 Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 62-67 Rev Invest Med Sur (2): 62-67 Lomelí-Rivas A, et al. Se evaluaron 1,212 expedientes de los cuales se eliminaron 57 (4.7%) por no tener los datos requeridos, de esa forma se incluyeron 1,155 expedientes de pacientes que acudieron al Servicio de Medicina de Rehabilitación. De acuerdo con la distribución por sexo, se atendieron 448 hombres (38.7%) y 707 mujeres (61.3%), con una relación de 1:1.6. La edad promedio de la población general fue de 45 (± 18) años; en el sexo masculino la edad promedio fue de 45 (±18), en tanto que en el sexo femenino fue de 42 (±19), con límites de población de uno a 93 años para ambos sexos. La distribución por grupos etarios se presenta en la figura 1. El lugar de procedencia por 300 Se investigaron 1,212 expedientes de la Consulta Externa del Servicio de Medicina de Rehabilitación del Hospital Médica Sur, entre el 1 de enero al 31 de diciembre 2011, mediante muestreo no probabilístico. Los parámetros de selección fueron los expedientes del archivo de Medicina de Rehabilitación; los criterios de inclusión fueron todos aquellos expedientes que tuvieran la información completa con los siguientes datos: nombre del paciente, sexo, edad, fecha de nacimiento, fecha de admisión al servicio; entidad federativa, municipio o delegación 200 250 150 100 50 1-4 0 60y+ MATERIAL Y MÉTODOS 50-64 350 30-49 400 20-29 450 15-19 El objetivo de este estudio es conocer el perfil epidemiológico de los pacientes que acudieron a medicina de rehabilitación en Médica Sur Tlalpan durante 2011. Además, como objetivos específicos se contempla el que los resultados infieran en las políticas de atención médica, enseñanza e investigación y que se realicen estudios epidemiológicos para prevenir la discapacidad en Médica Sur. RESULTADOS 10-14 OBJETIVO política; diagnóstico principal de envío, diagnósticos secundarios cuando así aplicara. Se excluyeron los pacientes que no se presentaron a ninguna terapia. Se eliminaron todos los expedientes de pacientes que reingresaron por el mismo padecimiento. El presente es un estudio observacional, descriptivo, transversal, abierto y retrolectivo. Para la clasificación de los padecimientos atendidos en el servicio, se utilizó la Clasificación Internacional de Enfermedades versión 9 (CIE-9) y para los procedimientos, la Clasificación Internacional de Enfermedades versión 10 (CIE-10). Se utilizó el programa Excel versión 2010 para el procesamiento de los datos. En el análisis de los datos se utilizaron métodos de estadística descriptiva y de asociación de variables. En las medidas de tendencia central se utilizó la media; las variables cualitativas se expresaron en frecuencia; se utilizó la desviación estándar como medida de dispersión. El protocolo fue autorizado por los Comités de Investigación y de Bioética. 5-9 Su comprensión permite enfocar las acciones de atención asistencial, de enseñanza y de investigación orientadas a lograr la excelencia médica. El perfil epidemiológico no es una situación estable e inamovible; por el contrario, es un proceso dinámico donde influyen una infinidad de factores, intrínsecos y extrínsecos de la unidad médica. El análisis epidemiológico orientado hacia la prevención, tratamiento y rehabilitación de la discapacidad ofrece una herramienta de valor incalculable en los Servicios de Medicina de Rehabilitación. La discapacidad es un proceso, por tal motivo se hace imprescindible el conocimiento de los factores involucrados en el desarrollo de ésta. No obstante, la importancia del conocimiento del perfil epidemiológico es muy poca, así como la información publicada en el mundo en torno a ello. La comparación con otras unidades, aun dentro del mismo país, se torna difícil, mucho más con unidades médicas de rehabilitación de otros países. En el Servicio de Medicina de Rehabilitación de Médica Sur Tlalpan no se cuenta con el antecedente de un perfil epidemiológico previo; más aun, en general, en los hospitales privados que cuentan con Servicios de Medicina de Rehabilitación habitualmente no se publican estudios de este tipo. Se está integrando la información en un hospital privado de tercer nivel, dentro de una Unidad de Medicina de Rehabilitación que se categoriza dentro del segundo nivel de atención en rehabilitación. Figura 1. Distribución por grupos etarios. Se aprecia una franca tendencia hacia una población adulta y adulta mayor. La mayor cantidad de pacientes están dentro de la vida productiva. Fuente: encuesta del estudio. Rev Invest Med Sur Mex, 2014; 21 (2): 62-67 63 Perfil epidemiológico del Servicio de Medicina de Rehabilitación de Médica Sur entidad federativa se expone en la tabla 1. La procedencia de los pacientes por delegación política del Distrito Federal se presenta en la tabla 2. El resultado de los padecimientos más frecuentes por los cuales los pacientes acudieron a rehabilitación se expone en la tabla 3. Debido a que la edad ≥ 60 años es una etapa de la vida con mayor vulnerabilidad en Medicina de Rehabilitación, se presenta la tabla de frecuencia de los padecimientos de ese grupo etario (Tabla 4). Si bien es cierto que se utilizó la CIE en sus versiones 9 y 10, sólo se tomó como punto de vista etiológico del padecimiento causante de impedimentos o de Tabla 1. Procedencia de los pacientes por entidad federativa. Estado Estado de México Morelos Nuevo León Puebla San Luis Potosí Sinaloa Durango Total Casos 33 2 2 1 1 1 1 41 El total de pacientes de los diferentes estados del país corresponde a 3.5% del total atendido en el servicio. Fuente: encuesta realizada. discapacidad. No se emplea la Clasificación Internacional de la Función (CIF) debido al tipo de información recabada. Tabla 2. Procedencia de los pacientes por delegación del Distrito Federal. Distrito Federal (delegación) Tlalpan Coyoacán Benito Juárez Xochimilco Álvaro Obregón Iztapalapa Magdalena Contreras Cuauhtémoc Tláhuac Gustavo A. Madero Iztacalco Venustiano Carranza Miguel Hidalgo Azcapotzalco Cuajimalpa Milpa Alta Casos (%) FRA 476 263 80 65 55 55 29 22 18 11 11 8 6 5 5 5 42.7 66.3 73.5 79.3 84.3 89.2 91.8 93.8 95.4 96.4 97.4 98.1 98.6 99.1 99.5 100 (42.7) (23.6) (7.2) (5.8) (4.9) (4.9) (2.6) (2.0) (1.6) (1.0) (1.0) (0.7) (0.5) (0.4) (0.4) (0.4) Con sólo dos delegaciones se obtuvieron las dos terceras partes de toda la población. FRA: frecuencia relativa acumulada. Fuente: encuesta del estudio. Tabla 3. Frecuencia por diagnóstico. Diagnóstico Lumbalgia Esguince cervical Esguince tobillo y pie Trastorno del manguito rotador Trastorno interno de rodilla Fractura de radio y ulna Enfermedad del disco intervertebral Cervicalgia Postoperación de rodilla Fractura tobillo Ciática Lesiones de tejidos blandos Fractura de tarso y metatarso Parálisis facial Fracturas de tibia y peroné Enfermedad de raíz lumbosacra Reparación de ligamento cruzado Fractura de húmero Condromalacia rótula Codo de tenista Otros Total Masculino 36 8 23 26 31 20 14 8 8 14 11 8 9 8 13 7 13 7 4 3 177 448 (%) (3.12) (0.69) (1.99) (2.25) (2.68) (1.73) (1.21) (0.69) (0.69) (1.21) (0.95) (0.69) (0.78) (0.69) (1.13) (0.61) (1.13) (0.61) (0.35) (0.26) (15.32) (38.78) Femenino 52 68 51 35 28 20 25 28 25 14 16 18 12 13 7 13 5 10 10 11 246 707 (%) (4.50) (5.89) (4.42) (3.03) (2.42) (1.73) (2.16) (2.42) (2.16) (1.21) (1.39) (1.56) (1.04) (1.13) (0.61) (1.13) (0.43) (0.87) (0.87) (0.95) (21.30) (61.21) Frecuencia 88 76 74 61 59 40 39 36 33 28 27 26 21 21 20 20 18 17 14 14 423 1,155 (%) (7.6) (6.6) (6.4) (5.3) (5.1) (3.5) (3.4) (3.1) (2.9) (2.4) (2.3) (2.3) (1.8) (1.8) (1.7) (1.7) (1.6) (1.5) (1.2) (1.2) (36.6) (100) FRA 7.6 14.2 20.6 25.9 31.0 34.4 37.8 40.9 43.8 46.2 48.6 50.8 52.6 54.4 56.2 57.9 59.5 60.9 62.1 63.4 100.0 Se muestran los 20 padecimientos más frecuentes, así como su porcentaje y frecuencia relativa acumulada (FRA). Se observa que los primeros doce padecimientos ocupan 50% del total. Fuente: encuesta del estudio. 64 Rev Invest Med Sur Mex, 2014; 21 (2): 62-67 Lomelí-Rivas A, et al. Tabla 4. Padecimientos más frecuentes en pacientes de 60 años y más. Diagnóstico Lumbalgia Postoperación de rodilla Trastorno del manguito rotador Fractura de radio y ulna Espondilosis lumbar con mielopatía Trastorno interno de rodilla Fractura de húmero Cervicalgia Lesiones de tejidos blandos Esguince cervical Enfermedad de raíz lumbosacra Enfermedad del disco intervertebral Espondiloartrosis cervical Fractura tobillo Constusión hombro Espondililistesis Ciática Fracturas de tibia y peroné Espondiloartrosis lumbar sin mielopatía Síndrome del túnel del carpo Totales Masculino (%) Femenino 15 3 8 5 4 4 2 3 4 1 0 0 2 1 0 1 3 1 1 0 58 (5.12) (1.02) (2.73) (1.71) (1.37) (1.37) (0.68) (1.02) (1.37) (0.34) (0) (0) (0.68) (0.34) (0) (0.34) (1.02) (0.34) (0.34) (0) (37.79) 18 17 12 9 6 6 7 6 4 6 6 6 4 4 5 4 2 3 3 4 132 (%) (6.14) (5.8) (4.1) (3.07) (2.05) (2.05) (2.39) (2.05) (1.37) (2.05) (2.05) (2.05) (1.37) (1.37) (1.71) (1.37) (0.68) (1.02) (1.02) (1.37) (66.21) Frecuencia (%) 33 20 20 14 10 10 9 9 8 7 6 6 6 5 5 5 5 4 4 4 293 (11.3) (6.8) (6.8) (4.8) (3.4) (3.4) (3.1) (3.1) (2.7) (2.4) (2.0) (2.0) (2.0) (1.7) (1.7) (1.7) (1.7) (1.4) (1.4) (1.4) Se enumeran los 20 padecimientos más frecuentes. Resalta el hecho de que los diez primeros padecimientos son de origen músculoesquelético. Fuente: encuesta del estudio. DISCUSIÓN Los resultados demográficos obtenidos en este trabajo muestran una mayor frecuencia en el sexo femenino que en el masculino en una proporción de 1:1.6, lo cual corresponde a una tendencia general en servicios médicos generales, de urgencias y de rehabilitación en México y varios países latinoamericanos.1 Existen varios factores que influyen en ello, como son la cultura, las enfermedades crónico-degenerativas con mayor incidencia discapacitante en mujeres; menos posibilidad de asistencia a servicios médicos por parte de los pacientes del sexo masculino debido a que es predominante su participación laboral y esto les resta oportunidad de recibir servicio médico, aunado a los aspectos de tipo cultural. También influye el tipo de padecimiento, ya que en la rehabilitación ortopédica y traumatológica se encuentra un predominio del sexo masculino. La tasa de sobrevivencia en la mujer es superior a la del hombre, pero con mayor índice de discapacidad. No obstante, en algunos padecimientos no hay diferencia en cuanto al sexo. La importancia que tiene el conocimiento del género en la medicina de rehabilitación es por el potencial de discapacidad que pueden tener las mujeres, ya que habitualmente son más longevas que el hombre, tienen mayores índices de discapacidad por una fragilidad incrementada y tienen un estado preclínico de discapacidad mayor que el hombre.2 La edad promedio de la población general es de 45 ± 18 años, sin que se encontrara una diferencia entre los promedios del sexo masculino y femenino. Esta tendencia en la media de la edad indica que se trata de una población de mayor edad, con pobre incidencia de la edad pediátrica (< 17 años). En ello influye el tipo de población, con un envejecimiento más prolongado y con menores tasas de fertilidad. La importancia de conocer la edad de la población estudiada radica en la relación que existe con determinados grupos de enfermedades, sus necesidades etarias y los tipos de impedimentos y discapacidades presentes. En este caso se trata de una población con límites que van desde el año de edad hasta los 93; sin embargo, presenta una media de 45 años, lo cual contrasta con otros hospitales y centros de atención de medicina de rehabilitación nacionales donde la media está por debajo de los 35 años de edad. Una situación asociada que puede influir en estas cifras es el número de hijos por familia que hace que la población pediátrica sea menor en proporción a la población de mayor edad. El tipo de enfermedades también es un factor que modifica los promedios etarios; cuando el predominante corresponde a enfermedades crónico-degenerativas se desplaza el promedio hacia edades cercanas a los 50 años, así como con los accidentes automovilísticos, que ocurren en su gran mayoría entre los 20 y los 35 años.3 Rev Invest Med Sur Mex, 2014; 21 (2): 62-67 65 Perfil epidemiológico del Servicio de Medicina de Rehabilitación de Médica Sur La frecuencia de síntomas músculo-esqueléticos en poblaciones de hospitales generales oscila entre 20 a 38%.4 Esto obedece a varias circunstancias, desde la edad de los pacientes, su ocupación, el medio ambiente, sus elementos psicosociales, las políticas nacionales y locales en materia de salud, así como las acciones de promoción propias de cada hospital. En la tabla 3 se exponen los padecimientos que con mayor frecuencia se encontraron, donde resalta la lumbalgia como el padecimiento que más se observa (7.7%), seguido del esguince cervical (6.5%) y del esguince de tobillo y pie (6.4%), solamente con estos tres padecimientos se abarca 20.6% de la población estudiada. Por otra parte, los diez primeros padecimientos son del grupo del aparato locomotor, lo que indica la tendencia del tipo de pacientes que son referidos a medicina de rehabilitación en este hospital. También es importante destacar que en algunos padecimientos la proporción entre sexos es diferente; en la lumbalgia, por ejemplo, la proporción es la misma, pero en el esguince cervical la mayor proporción es en el sexo femenino (8:1); en padecimientos que tradicionalmente son más frecuentes en la mujer, como la fractura de Colles, en esta población existe una mayor proporción en el hombre, ya que aunque los porcentajes son similares (1.73%), en esta población son más mujeres que hombres, por lo tanto, hay una proporción mayor en el sexo masculino. Lo mismo ocurre con la fractura de tobillo. En el caso de pacientes mayores de 59 años, los padecimientos que se atienden son del grupo de las crónico-degenerativas y secuelas de accidentes, principalmente caídas, con una tendencia mayor hacia el sexo femenino. Como se comentó anteriormente, la preponderancia de la mujer en determinados padecimientos se asocia con mayores índices de discapacidad en pacientes mayores de 60 años. Esto es lo que va creando perfiles médicos de la población que asiste a determinadas instituciones,5-7 su conocimiento facilita el enfoque preventivo, terapéutico y de rehabilitación de las personas que constituyen dicha población. En la distribución geográfica de los pacientes que acuden al Servicio de Medicina de Rehabilitación se puede observar que la mayoría proviene del Distrito Federal (96.4%), seguido del Estado de México y Morelos, aunque en una proporción mucho más baja. Los factores culturales influyen en la selección de un servicio médico por parte del paciente, además de la difusión que se haga en determinadas áreas geográficas por parte de las instituciones de salud. Los estudios de población de los Servicios de Medicina de Rehabilitación, como sucede con los demás, orientan 66 hacia los planes estratégicos para definir mejor la atención médica, optimizando los recursos y el talento. Tener una primera evaluación de la población de pacientes de Consulta Externa de medicina de rehabilitación servirá de base para realizar estudios posteriores donde se enriquezca el conocimiento de esta población. Es necesario incorporar los índices de discapacidad, así como la Clasificación Internacional de la Función, ya que los aspectos etiológicos orientan hacia el estado del paciente o hacia el tratamiento convencional, pero no siempre sucede así con la función del individuo. En medicina de rehabilitación el diagnóstico y las acciones terapéuticas se orientan por impedimentos o discapacidades más que por la etiología. Por lo tanto, además de tener en cuenta el diagnóstico etiológico de referencia del paciente por su médico tratante, se deberá incluir el listado de impedimentos que presente el paciente, así como el nivel de discapacidad en ese momento. CONCLUSIONES El perfil epidemiológico de los pacientes que acuden al Servicio de Medicina de Rehabilitación de Médica Sur está compuesto por pacientes con una media de 45 años de edad, con predominancia del sexo femenino en proporción de 1:1.6. El 96.5% de la población es residente de la Ciudad de México y dos terceras partes provienen de sólo dos delegaciones políticas, las adyacentes a Médica Sur. Los padecimientos por los cuales asisten a rehabilitación son de origen músculo-esquelético en 80% de los casos. Los padecimientos más frecuentes son la lumbalgia, el esguince cervical y el esguince de tobillo y pie. En el grupo etario de 60 y más los padecimientos son del tipo de enfermedades crónico-degenerativas de aparato locomotor. Es necesario comparar con años posteriores para tener un perfil más definido y analizar más a fondo el proceso de discapacidad que se observe en este hospital. REFERENCIAS 1. Pallardo-Rodil B, Olalla-Peralta PO, Ribera-Casado JM. Importancia de la asistencia urgente en el paciente anciano. An Med Inter (Madrid) 2001; 18: 5-8. 2. Gibson K, Day L, Jolley D, Newstead S, Cicuttini F, Segal L, Flicker L. Screening For pre-clinical disability in different residential settings. BMC Geriatrics 2010; 10: 52. 3. Fazel MR, Fakharian E, Mahdian M, Mohammadzadeh M, Saleh-fard L, Ramezani M. Demographic Profiles of Adult Trauma During a 5 Year Period (2007-2011) in Kashan, IR Iran. Arch Trauma Res 2012; 1: 63-6. 4. Choi K, Park JH, Cheong HK. Prevalence of musculoskeletal symptoms related with activities of daily living and contributing factors in Korean adults. J Prev Med Public Health 2013; 46: 39-49. Rev Invest Med Sur Mex, 2014; 21 (2): 62-67 Lomelí-Rivas A, et al. 5. Moore KL, Boscardin WJ, Steinman MA, Schwartz JB. Age and sex variation in prevalence of chronic medical conditions in older residents of U.S. nursing homes. J Am Geriatr Soc 2012; 60: 756-64. 6. Pastre EC, Carvalho-Filho G, Pastre CM, Padovani CR, Almeida JS, Netto Jr J. Work-related musculoskeletal complaints in Revista de Investigación a social rehabilitation center. Cad Saude Publica 2007; 23: 2605-12. 7. Lillefjell M, Kroskstad S, Espnes GA. Prediction in function in daily life following multidisciplinary rehabilitation for individuals with crhonic musculoskeletal pain; a prospective study. BMC Musculoskelet Disord 2007; 8: 65. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 62-67 67 Índice resistivo renal ARTÍCULO DE REVISIÓN Índice resistivo renal. Fundamentos e implementación en el enfermo grave Raúl Carrillo-Esper,* Teresa De la Torre-León,** Agustín Omar Rosales-Gutiérrez,** Luis Daniel Carrillo-Córdova*** RESUMEN ABSTRACT La lesión renal aguda es una de las complicaciones más frecuentes en el enfermo grave que se asocia a una elevada morbimortalidad. La evaluación de la lesión renal aguda se realiza de manera convencional por medio de variables estáticas como RIFLE y AKIN, las cuales se basan en marcadores tardíos de lesión renal como el volumen urinario, nivel de creatinina y filtrado glomerular. El índice resistivo renal es un marcador de evaluación temprana de lesión renal aguda que se caracteriza por ser accesible, reproducible, cuantificable, dinámico y con una elevada sensibilidad, especificidad y capacidad pronóstica. El objetivo de este trabajo es dar a conocer los principios del índice resistivo renal y su aplicación en la evaluación cotidiana del enfermo grave. Acute kidney injury is a frequent complication in critically ill patients and it is associated with high morbidity and mortality. The evaluation of acute kidney injury is carried out in conventional manner by means of static variables as RIFLE and AKIN, which are based on late markers of kidney damage such as urinary volume, creatinine level and glomerular filtration rate. Renal resistive index (RRI) is a marker of AKI early assessment which is characterized by being accessible, reproducible, quantifiable, dynamic, and with a high sensitivity and specificity. The aim of this paper is to present the principles of the renal resistive index and its application in daily assessment of the seriously ill patient. Palabras clave. Lesión renal aguda. Morbimortalidad. Marcador. Key words. Acute kidney injury. Morbidity and mortality. Marker. INTRODUCCIÓN El riñón es uno de los principales órganos de choque en los pacientes graves internados en la Unidad de Cuidados Intensivos (UTI). La incidencia aproximada de lesión renal aguda (LRA) en la UTI puede llegar a ser de hasta 36%.1 Aun con los avances en el diagnóstico y tratamiento tempranos, la mortalidad de la LRA es elevada y en aquellos enfermos que sobreviven es factor de riesgo para progresión a lesión renal crónica. Se define tradicionalmente como una entidad caracterizada por disminución de la filtración glomerular, oliguria (en ocasiones poliuria) y elevación de urea y creatinina.2 Por el gran número de definiciones de LRA que favorecen la confusión, retardo en el diagnóstico, tratamiento y heterogenidad en la unificación de criterios para inclusión en estudios de investigación, se llevó a cabo en 2002 la reunión de la segunda conferencia del Consenso Internacional de la iniciativa para la Calidad de la Diálisis Aguda. El objetivo principal fue desarrollar criterios estandarizados para la definición, clasificación, prevención y tratamiento de LRA. En 2004 se publicó la escala de RIFLE (risk, injury, failure, loss of function and end stage renal disease) (Tabla 1) y en 2004 se desarrolló por el mismo grupo de expertos la red de trabajo lesión renal AKIN (acute kidney injury network), donde se redefinió la clasificación de RIFLE a un sistema de clasificación conocido como AKIN, que considera sólo tres estadios de la enfermedad renal. Asimismo, se añadió una ventana de 48 h para realizar el diagnóstico temprano. Los estudios *Academia Nacional de Medicina. Academia Mexicana de Cirugía. Unidad de Terapia Intensiva, Fundación Clínica Médica Sur. **Residencia en Medicina del Enfermo en Estado Crítico, Fundación Clínica Médica Sur. ***Residencia Cirugía, Hospital General de México. Correspondencia: Dr. Raúl Carrillo-Esper Unidad de Medicina Intensiva, Fundación Clínica Médica Sur Puente de Piedra, Núm. 150. Col. Toriello Guerra. C.P. 14050, México, D.F. Tel.: 5424-7200, ext. 4139. Correo electrónico: [email protected] 68 Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 68-72 Rev Invest Med Sur (2): 68-72 Carrillo-Esper R, et al. que comparan la efectividad y calidad pronóstica de RIFLE y AKIN están fuera del alcance de esta revisión.3 La ventaja de estas nuevas clasificaciones de LRA es la facilidad de uso en una gran variedad de escenarios clínicos y de investigación, pero su principal limitación es que siguen empleando los mismos criterios evaluatorios de la misma como la creatinina, el nitrógeno ureico y la disminución de los volúmenes urinarios a partir de un valor de referencia hipotético, estos parámetros se consideran marcadores indirectos de LRA que se expresan de forma tardía y se manifiestan cuando existe deterioro del filtrado glomerular o una vez que se haya establecido el daño renal.2 El incremento de la mortalidad secundaria a LRA, en especial cuando se implementa de manera tardía el tratamiento sustitutivo, ha creado la necesidad de contar con nuevos marcadores de evaluación temprana de la función renal que sean accesibles, reproducibles a la cabecera del enfermo, fáciles de realizar y con alta sensibilidad y especificidad; que determinen la gravedad e identifiquen los factores de riesgo en grupos específicos, de los que destaca entre otros, el índice resistivo renal (IRR).4 El objetivo de este trabajo es dar a conocer los fundamentos del IRR y su aplicación en el enfermo grave. Fundamentos del índice resistivo renal Las arterias renales derecha e izquierda son ramas directas de la aorta abdominal y se dividen a nivel del hilio renal en posterior y anterior; éstas se dividen en arterias segmentarias y a su vez en arterias interlobares localizadas periféricamente rodeando las pirámides renales que al llegar a la unión corticomedular se dividen en arterias arcuatas. Son precisamente estas últimas ramas arteriales donde se mide la velocidad de flujo arterial. Se utiliza una técnica ultrasonográfica modo 2-D para localizar el riñón y una técnica Doppler color para visualizar la irrigación renal. Se localizan las arterias de la unión cortico-medular renal, y utilizando Doppler pulsado se genera una curva, la cual tiene un pico sistólico seguido de una meseta y finalmente el pico diastólico, el cual genera una curva característica 5 (Figura 1). El IRR medido por ultrasonografía Doppler fue descrito por Pourcelot con la siguiente fórmula: IRR = ( velocidad velocidad sistólica máxima diastólica final velocidad sistólica máxima ( El IRR se considera una medida indexada de la forma de la onda generada ultrasonográficamente, este índice refleja la resistencia del flujo arterial originado por el lecho microvascular distal al sitio de la medición. Se realiza la medición en arterias que no tienen flujo reverso y el valor máximo es igual a uno. El IRR está basado en el hecho de que en un territorio la elevada Tabla 1. Criterios RIFLE y AKIN para la evaluación de la función renal. RIFLE AKIN Cr sérica (RIFLE) Volúmenes urinarios (RIFLE y AKIN) Riesgo (Risk) 1 Incremento de la Cr sérica > 0.3 mg/dL o 150 a 200% de la basal Incremento en la creatinina x 1.5, disminución del IFG > 25% < 0.5 mL x kg x h en 6 h Lesión (Injury) 2 Incremento de la creatinina sérica 200 a 300% del valor basal Incremento en la creatinina x 2.0 o disminución del IFG > 50% < 0.5 mL x kg x h en 12 h Lesión (Failure) 3 Incremento de la creatinina sérica > 300% del valor basal, con Cr sérica > 4 mg/dL o con reemplazo renal Incremento en la creatinina , x 3 o disminución de IFG > 75% o Cr > 4 mg/dL < 0.3 mL x kg x h en 24 h y/o anuria x 12 h Pérdida de la función (Loss of function) Falla renal persistente, pérdida completa de la función por cuatro semanas Enfermedad renal terminal (End stage renal disease) Enfermedad renal terminal por más de tres meses Rev Invest Med Sur Mex, 2014; 21 (2): 68-72 69 Índice resistivo renal Características del paciente: edad, enfermedad renal, enfermedad arterial Distensibilidad vascular renal Presión intersticial renal Figura 1. Curva obtenida por ultrasonografía Doppler del flujo sanguíneo renal. Nótese en la parte superior de la figura el patrón de flujo de arterias interlobares y arcuatas. Modificado de: Tublin, et al. 2003.6 resistencia de los vasos distales produce un flujo diastólico bajo en la arteria encargada de dar irrigación a esta zona; razón por la cual habrá una marcada diferencia entre la velocidad pico sistólica y la velocidad diastólica final. Por el contrario, una resistencia baja del lecho vascular distal se caracteriza por un mayor flujo diastólico, lo que disminuye el valor del numerador de nuestra fórmula y se expresa como un índice de resistencia más bajo.5,6 El IRR de los vasos intrarrenales se caracteriza por ser un territorio de baja resistencia, lo cual refleja el descenso de la impedancia en los vasos sanguíneos intrarrenales, ausencia de turbulencia (ausencia de flujo reverso), un componente sistólico rápido seguido de un componente sistólico de mayor duración y un pico diastólico final. Su valor es independiente de las siguientes tres características: • Diámetro arterial. • Ángulo del haz ultrasónico. • Flujo sanguíneo. El IRR es una herramienta útil para evaluar la resistencia vascular renal. Se considera un IRR normal al rango comprendido de 0.60 a 0.70. La recomendación es realizar mediciones seriadas (tres ocasiones) y hacer un promedio, no debe existir variabilidad > 10% para que se considere normal y reproducible.7 El IRR no sólo depende de la resistencia vascular renal; otras variables deben ser consideradas.5-7 En pri- 70 Cambios hemodinámicos: presión arterial, FC Presión intraabdominal IR = (Vs-Vd)/Vs Figura 2. Factores que modifican el índice resistivo renal. Modificado de: Le Dorze, et al. 2012. 5 mer lugar hay tres situaciones fisiológicas que pueden generar un aumento en la velocidad del flujo:8 • El diámetro arterial disminuye, pero el flujo es constante. • El diámetro arterial es constante, pero con flujo aumentado. • El diámetro de la arteria renal se incrementa y el flujo aumenta aún más. Existen otras variables que pueden generar confusión y modificar el valor del IRR, destacan la disminución de la distensibilidad arterial, el incremento de la presión arterial, la frecuencia cardiaca, edad, presión intraabdominal y existencia de LRA5-8 (Figura 2). Aplicaciones clínicas Los escenarios clínicos en los que el IRR ha mostrado utilidad en la evaluación del enfermo internado en la UTI son: • Sepsis. Los pacientes hospitalizados en la UTI tienen un incremento en la incidencia de LRA, en especial la secundaria a sepsis. Esta asociación incrementa de manera significativa la mortalidad y los días de estancia intrahospitalaria. La LRA se considera un proceso dinámico que puede evolucionar desde una enfermedad reversible hasta una enfermedad crónica que condiciona.9 En los pacientes con sepsis y LRA se requiere una reanimación inmediata para mantener una ade- Rev Invest Med Sur Mex, 2014; 21 (2): 68-72 Carrillo-Esper R, et al. cuada presión de perfusión renal y disminuir en lo posible el riesgo de LRA. La fisiopatología de la LRA es multifactorial, destacando el incremento de la resistencia vascular renal, con una disminución en el flujo sanguíneo renal (FSR) potencializando la presencia de isquemia; sin embargo, también se ha postulado un incremento en la vasodilatación renal e incremento del FSR. El uso del ultrasonido Doppler permite la evaluación y estimación del FSR a la cabecera del paciente. En los pacientes con sepsis se encuentra presente vasodilatación sistémica con incremento en el gasto cardiaco, ésta se considera una de las primeras fases de LRA. De esta manera, el incremento del FSR en el primer día de sepsis se considera como factor predictivo para la aparición de LRA.9,10 El uso de vasopresores para mantener una TAM de 65 a 70 mmHg en pacientes críticamente enfermos no tiene repercusión en la medición de IRR, la presencia de lesión pulmonar aguda y los niveles bajos de oxigenación pueden incrementar el IRR. Por lo tanto, los determinantes del IRR son numerosos, por lo que el IRR no puede predecir los cambios hemodinámicos a nivel sistémico y a nivel renal.10 • Enfermedad renal obstructiva. El ultrasonido Doppler se utiliza para la evaluación de la obstrucción ureteral e hidronefrosis. En la evaluación de la patología obstructiva un valor de corte > 0.70 tiene una sensibilidad y especificidad de 92% para el diagnóstico.6,10 • Enfermedad renal no obstructiva. La evaluación de las enfermedades renales intrínsecas se puede realizar por medio de la ultrasonografía. Con base en los valores del IRR se puede realizar el diagnóstico diferencial entre varias enfermedades renales, en pacientes con glomerulonefritis la media del IRR es de 0.58, en pacientes con enfermedades intersticiales el IRR es de 0.75 y en enfermedades vasculares es de 0.87. Existe una pequeña correlación entre el grado de disfunción renal y el IRR (disfunción renal medida por el nivel de creatinina sérica). Pacientes con nefritis lúpica tienen un incremento en el IRR y se considera un predictor pronóstico de alto riesgo en pacientes con función renal basal normal. El ultrasonido Doppler se considera como una herramienta para evaluar la lesión renal aguda no obstructiva, se considera que una elevación de 0.07 de IRR sobre el nivel basal de IRR es un factor discriminante de LRA secundaria a necrosis tubular renal o lesión prerrenal. Otra de las entidades donde el IRR se utiliza como un marcador de lesión renal es en pacientes con nefropatía diabética con un valor de 0.65 que se asocia de manera directa con fibrosis intersticial, arterioesclerosis severa y disminución de la función renal.11 Otras aplicaciones • Cirrosis. El índice resistivo renal en pacientes cirróticos con ascitis fue relativamente mayor con un valor de 0.68 en comparación con pacientes cirróticos compensados con IRR 0.65, estos valores se correlacionan de manera directa con los niveles de creatinina, la excreción urinaria de sodio, los niveles plasmáticos de la renina y de la aldosterona. El uso de USG Doppler y de IRR en estos pacientes se considera un predictor de progresión de la enfermedad y del deterioro de la función renal. 12 • Hipertensión arterial sistémica. En pacientes con hipertensión arterial sistémica (HAS) se confirma que el incremento en el IRR es un predictor independiente de daño cardiovascular y de disfunción renal. El IRR elevado está asociado a la diferencia entre la velocidad del pico sistólico y del pico diastólico, lo que está en relación directa con el grado de nefroesclerosis o glomeruloesclerosis que reducen el área de superficie vascular intrarrenal e incrementa la resistencia vascular. En pacientes con HAS el IRR es significativamente más elevado que en pacientes sanos. En esta condición, la alteración de la resistencia vascular renal es probablemente funcional y reversible, causada en parte por los cambios vasculares tales como vasoconstricción mediada por angiotensina II circulante y otros agentes neuroendocrinos.13 CONCLUSIONES El IRR es una herramienta práctica a la cabecera del paciente que se encuentra hospitalizado en la UTI. Es fácilmente accesible, costo-efectiva y con una baja curva de aprendizaje. Su implementación permite la evaluación funcional del FSR en diferentes condiciones y en especial alerta al clínico al diagnóstico temprano y a la implementación oportuna de la mejor alternativa terapéutica. ABREVIATURAS • • • • • AKIN: Acute kidney Injury Network. FSR: flujo sanguíneo renal. HAS: hipertensión arterial sistémica. IRR: índice resistivo renal. LRA: lesión renal aguda. Rev Invest Med Sur Mex, 2014; 21 (2): 68-72 71 Índice resistivo renal • RIFLE: risk, injury, failure, loss of function and end stage renal disease • UTI: Unidad de Cuidados Intensivos. REFERENCIAS 1. Hoste E, Schurgers M. Epidemiology of acute kidney injury: how big is the problem? Crit Care Med 2008; 36: 146-51. 2. Bellomo R, Kellum J, Ronco C. Acute kidney injury. Lancet 2012; 380: 756-66. 3. Bellomo R, Ronco C, Kellum J, Mehta R, Palevsky P. Acute renal failure–definition, outcome measures, animal models, fluid therapy and information technology needs: The Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. Crit Care 2004; 8: 204-12. 4. Soni S, Pophale R, Ronco C. New biomarkers for acute renal injury. Clin Chem Lab Med 2001; 49: 1257-63. 5. Le Dorze M, Bouglé A, Deruddre S, Duranteau J. Renal Doppler ultrasound: a new tool to assess renal perfusion in critical illness. Shock 2012; 37: 360-5. 6. Tublin M, Bude R, Platt J. Review. The resistive index in renal Doppler sonography: where do we stand? Am J Roentgenol 2003; 180: 885-92. Revista de Investigación 72 7. Keogan M, Kliewer M, Hertzberg B, DeLong D, Tupler R, Carroll B. Renal resistive indexes: variability in Doppler US measurement in a healthy population. Radiology 1996; 199: 165-9. 8. Wan L, Yang N, Hiew C, Schelleman A, Johnson L, May C, Bellomo R. Anassessment of the accuracy of renal blood flow estimation by Doppler ultrasound. Intensive Care Med 2008; 34: 1503-10. 9. Schrier R, Wang W. Acute renal failure and sepsis. N Engl J Med 2004; 351: 159-69. 10. Langenberg C, Wan L, Egi M, May C, Bellomo R. Renal blood flow and function during recovery from experimental septic acute kidney injury. Intensive Care Med 2007; 33: 1614-8. 11. Platt J, Ellis J, Rubin J, DiPietro M, Sedman A. Intrarenal arterial Doppler sonography in patients with nonobstructive renal disease: correlation of resistive index with biopsy findings. AJR 1990; 154: 1223-7. 12. Platt J, Rubin J, Ellis J. Acute renal failure: possible role of duplex Doppler US in distinction between acute prerenal failure and acute tubular necrosis. Radiology 1991; 179: 419-23. 13. Tedesco M, Natale F, Tassinario G. Renal resistive index and cardiovascular organ damage in a large population of hypertensive patients. J Hum Hypertens 2007; 21: 291-6. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 68-72 Ruiz-Morales JM, et al. CASO PROBLEMA Sarcoma epitelioide de diafragma metastásico José Manuel Ruiz-Morales,* Rita Dorantes-Heredia,** Gerardo Akram Darwich-Del Moral,* Ileana Mac kinney-Novelo,* Dan Green-Renner* RESUMEN ABSTRACT Antecedentes. Los sarcomas de partes blandas son relativamente infrecuentes en comparación con otras neoplasias; representan menos de 1% de todos los tumores malignos. Suelen aparecer en cualquier lugar del organismo, aunque la mayor parte afecta los músculos de extremidades, pared torácica, mediastino y retroperitoneo. Aparecen a cualquier edad, aunque predominan en pacientes ancianos. Su presentación en diafragma es rara, sólo reportada en casos aislados. Se presenta el caso de un paciente con sarcoma epitelioide primario de diafragma y metastásico a pulmón. Caso clínico. Hombre de 48 años de edad, sin antecedentes de importancia que inició su padecimiento a finales del 2010 con tos y fiebre no asociado a etiología infecciosa. Por tomografía computarizada de tórax se documentó lesión de 10 x 8 cm en hemidiafragma derecho. Se realizó biopsia de la lesión diafragmática compatible con sarcoma epitelioide, marcadores de inmunohistoquímica positivos para vimentina y S-100. No recibió adyuvancia y se dio seguimiento. A la progresión recibió ifosfamida y adriamicina durante seis ciclos. Posteriormente recibió tres ciclos con dacarbazina. En tomografía computarizada de tórax de seguimiento tuvo datos de progresión por lo que recibió gemcitabina y docetaxel, con poca tolerancia al tratamiento. Se cambio a pazopanib por seis meses. Por nueva progresión se decidió nuevo esquema de quimioterapia a base de gemcitabina, docetaxel y bevacizumab dosis fraccionadas. Al momento de este reporte el paciente se mantenía con enfermedad estable posterior a cuatro ciclos de tratamiento. Conclusión. El sarcoma epitelioide de diafragma metastásico es una neoplasia rara con mal pronóstico a corto plazo. Background. Soft tissue sarcomas are relatively rare compared to other cancers, accounting for less than 1% of all malignancies. They can appear anywhere on the body, although most affect the extremities muscles, chest wall, mediastinum and retroperitoneum. They appear at any age, but predominantly in elderly patients. The diaphragm primary presentation is rare, reported only in isolated cases. We report the case of a patient with primary diaphragm epithelioid sarcoma metastatic to lungs. Clinical case. Forty-eight years old man with no previous medical history with important antecedents. In late 2010 with cough and fever not associated with infectious etiology. By thorax computerized tomography, it was documented a 10 x 8 cm right hemidiaphragm mass. Biopsy was consistent with epithelioid sarcoma, with immunohistochemical markers positive for vimentin and S -100. He not received adjuvant treatment, but follow up. With metastatic progression, palliative chemotherapy with ifosfamide and Adriamycin was started for 6 cycles. To progression, he received three cycles with Dacarbazine. In follow-up, chest computerized tomography showed progression, so he received gemcitabine and docetaxel, with little tolerance to treatment. It was changed to pazopanib for six months. Because new progression, it was decided a new chemotherapy regimen with gemcitabine, docetaxel and bevacizumab at fractionated doses. Currently, the patient remains with stable disease after four cycles of treatment. Conclusion. Metastatic diaphragm epithelioid sarcoma is a rare neoplasm with poor prognosis in short term. Palabras clave. Quimioterapia. Histiocitoma. Fusiforme. Pazopanib. Key words. Chemotherapy. Histiocytoma. Fusiform. Pazopanib. CASO PROBLEMA Hombre de 48 años de edad con hermano finado por adenocarcinoma de páncreas metastásico a los 58 años y hermana con colangiocarcinoma metastásico, viva y en tratamiento con quimioterapia paliativa a los 58 años de edad. Antecedente de tabaquismo durante 25 años (IT 7.5). Úvulo y rinoseptoplastia en 2000. Inició su padecimiento en enero 2010 con tos y fiebre de etiología desconocida. Posteriormente, por placa de tórax y tomo- * Centro Oncológico Integral “Diana Laura Riojas de Colosio”, ** Departamento de Anatomía Patológica, Hospital Médica Sur. Correspondencia: Dr. José Manuel Ruiz-Morales Medicina Interna y Residente de segundo año de Oncología Médica. Centro Oncológico Integral “Diana Laura Riojas de Colosio”, Hospital Médica Sur. Puente de Piedra, Núm. 150, Col. Toriello Guerra, C.P. 14050 Tel.: (55) 5424-7282. Correo electrónico: [email protected] Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 73-76 Rev Invest Med Sur (2): 73-76 73 Sarcoma epitelioide de diafragma metastásico grafía se documentó tumor en hemidiafragma derecho de 10 x 8 cm, resección de hemidiafragma en febrero 2010 y colocación de malla. El reporte de anatomía patológica fue de sarcoma epitelioide (Figura 1). No recibió adyuvancia manteniéndose en vigilancia durante un año. En abril 2011 se sometió a resección de dos nódulos pulmonares izquierdos recurrentes. En junio 2011 presentó recurrencia de la enfermedad, por lo que inició con quimioterapia a base de adriamicina + ifosfamida por seis ciclos. PET-CT con progresión de la enfermedad por aumento en el número de nódulos pulmonares. Segunda línea con dacarbazina con posterior progresión a nivel hepático. Tercera línea de tratamiento con gemcitabina + docetaxel por tres ciclos con pobre tolerancia al tratamiento. En febrero 2012 inició con pazopanib con progresión de la enfermedad. Posteriormente fue valorado en el Centro Oncológico donde se reinició quimioterapia con docetaxel + gemcitabina y se agregó bevacizumab cada dos semanas, todo el esquema de forma fraccionada. Recibió cuatro ciclos de tratamiento, con enfermedad estable, por lo que se inició vigilancia (Figura 2). Al momento de este reporte el paciente llevaba seis meses sin tratamiento y sin datos de progresión de la enfermedad. EVALUACIÓN DEL CASO PROBLEMA 1. ¿Qué porcentaje de todas las neoplasias malignas en adultos representan los sarcomas de tejidos blandos? a) 1%. b) 2%. c) 3%. d) 4%. A • Respuesta: 1%. Los sarcomas conforman aproximadamente 1% de todas las neoplasias malignas del adulto y 15% en la población pediátrica. En Estados Unidos, en 2012, la incidencia de sarcomas de tejidos blandos fue de 11,280 casos, con una tasa de mortalidad aproximada de 3,900 casos por año, incluidos niños y adultos.1 2 ¿Cuántas variedades histológicas se han descrito de los sarcomas de tejidos blandos? a) b) c) d) 30. 40. 50. 60. • Respuesta: 50 variedades. Los subtipos más comunes de sarcomas de tejidos blandos (STB) en adultos son el sarcoma pleomórfico (también conocido como histiocitoma fibroso maligno), tumores del estroma gastrointestinal, liposarcoma, leiomiosarcoma, sarcoma sinovial y tumores malignos de vaina de nervio periférico.2 El rabdomiosarcoma es el STB más común en niños y poco común en adultos. La distribución de los sitios anatómicos es: extremidades (60%), tronco (19%), retroperitoneo (15%) y cabeza-cuello (9%). Los STB comúnmente metastatizan a pulmones; los tumores que se originan en la cavidad abdominal lo hacen a hígado y peritoneo.3 B Figura 1. Tinción en H&E. A. Neoplasia mesenquimatosa maligna de aspecto epitelioide. B. En otros campos, la neoplasia tiene un patrón de crecimiento en fascículos formados por células fusiformes de núcleos hipercromáticos ovoides. 74 Rev Invest Med Sur Mex, 2014; 21 (2): 73-76 Ruiz-Morales JM, et al. a) Combinaciones basadas en antraciclinas. b) Dacarbazina. c) Ifosfamida. d) Todas las anteriores. • Respuesta: todas las anteriores. Los tratamientos más usados en pacientes con STB metastásicos son desde monodroga (dacarbazina, doxorrubicina, epirrubicina o ifosfamida5) o las combinaciones basadas en antraciclinas (doxorrubicina o epirrubicina con ifosfamida y/o dacarbazina 6). Otros agentes que también han sido evaluados son gemcitabina, docetaxel, vinorelbina, doxorrubicina liposomal pegilada y temozolomida.7 Figura 2. PET-CT con 18 FDG. Se aprecia malla en hemidiafragma derecho, cubriendo defecto posterior a resección quirúrgica. Existen nódulos pulmonares hipercaptantes en ambos pulmones, depósitos secundarios del sarcoma. 3. ¿Cuál es el beneficio de la quimioterapia adyuvante posterior a la resección quirúrgica de STB localmente avanzados en extremidades? a) b) c) d) Prolongan la supervivencia libre de enfermedad. Prolongan la supervivencia global. Prolongan la tasa de respuesta objetiva. Todas las anteriores. • Respuesta: prolongan la supervivencia libre de enfermedad. El grupo de metaanálisis en sarcomas (SMAC) realizó un metaanálisis de 14 estudios aleatorizados (1,568 pacientes) que comparó la quimioterapia adyuvante contra sólo observación y algunos casos con radioterapia posterior a la resección quirúrgica de sarcomas.4 Los resultados del metaanálisis mostraron que la quimioterapia basada en doxorrubicina prolonga el tiempo de recurrencia local y a distancia, y la supervivencia libre de enfermedad en pacientes adultos con enfermedad localizada y resecable de extremidades. El beneficio de supervivencia global no fue significativo, aunque mostró una tendencia favoreciendo la quimioterapia adyuvante. 4 ¿Cuál de los siguientes es un esquema aceptado de quimioterapia paliativa en un paciente con sarcoma de tejido blando metastásico? 5. ¿Cuál es el mecanismo de acción del inhibidor de tirosinocinasa, pazopanib? a) Inhibe el receptor del factor de crecimiento del endotelio vascular (VEGFR). b) Inhibe el cromosoma Filadelfia. c) Inhibe el ligando de la proteína de muerte programada - 1 (L-PD1). d) Provoca inestabilidad micro satélite. • Respuesta: inhibe el receptor del factor de crecimiento del endotelio vascular (VEGFR). Pazopanib es una segunda línea de tratamiento para los pacientes con STB. Este medicamento que se administra de forma oral demostró en un estudio fase III (estudio PALETTE) con dosis de 800 mg al día vs. placebo en 369 pacientes con diferentes tipos de STB que progresaron a una primera línea de quimioterapia, una mejoría en la supervivencia global (mediana de 4.6 vs. 1.6 meses) y un beneficio en todos los subtipos histológicos. No hubo diferencia en supervivencia global (12.5 vs. 10.7 meses, HR 0.86 IC95% 0.67-1.1). La mejor tasa de respuesta fue de tipo parcial 6 vs. 0%, respectivamente, y enfermedad estable en 67 vs. 38%.8 ABREVIATURAS • PET-CT: positron emission tomography-computed tomography. • SMAC: sarcoma meta-analysis collaboration. • STB: sarcomas de tejidos blandos. • VEGFR: receptor del factor de crecimiento del endotelio vascular. Rev Invest Med Sur Mex, 2014; 21 (2): 73-76 75 Sarcoma epitelioide de diafragma metastásico REFERENCIAS 1. Siegel R, Naishadham D, Jemal A. Cancer statistics, 2012. CA Cancer J Clin 2012; 62: 10-29. 2. Coindre J, Terrier P, Guillou L, et al. Predictive value of grade for metastasis development in the main histologic types of adult soft tissue sarcomas: a study of 1240 patients from the French Federation of Cancer Centers Sarcoma Group. Cancer 2001; 91: 1914-26. 3. Pisters PWT, Weiss M, Maki R. Soft-Tissue Sarcomas en: Haller DG, Wagman LD, Camphausen C, Hoskins WJ (eds.). Cancer Management:A Multidisciplinary Approach Medical, Surgical, & Radiation Oncology (ed. 14): UBM Medica LLC; 2011. 4. Adjuvant chemotherapy for localised resectable soft-tissue sarcoma of adults: meta-analysis of individual data. Sarcoma Meta-analysis Collaboration. Lancet 1997; 350: 1647-54. Revista de Investigación 76 5. Mouridsen HT, Bastholt L, Somers R, et al. Adriamycin versus epirubicin in advanced soft tissue sarcomas. A randomized phase II/phase III study of the EORTC Soft Tissue and Bone Sarcoma Group. Eur J Cancer Clin Oncol 1987; 23: 1477-83. 6. Bramwell VHC, Anderson D, Charette ML. Doxorubicin-based chemotherapy for the palliative treatment of adult patients with locally advanced or metastatic soft tissue sarcoma. Cochrane Database Syst Rev 2003. 7. Hensley ML, Maki R, Venkatraman E. Gemcitabine and docetaxel in patients with unresectable leiomyosarcoma: results of a phase II trial. J Clin Oncol 2002; 20: 2824-31. 8. van der Graaf WT, Blay JY, Chawla SP, Kim DW, Bui-Nguyen B, Casali PG, Schöffski P, et al. Pazopanib for metastatic softtissue sarcoma (PALETTE): a randomised, double-blind, placebo-controlled phase 3 trial. Lancet 2012; 379(9829): 1879-86. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 73-76 Carrillo-Esper R, et al. CASO PROBLEMA Bursitis anserina Raúl Carrillo-Esper,* Adriana Denise Zepeda-Mendoza,** Augusto Pérez-Calatayud,** Alejandro Díaz-Carrillo,** Carlos Peña-Pérez,** Jesús Arturo Rivero-Martínez*** RESUMEN ABSTRACT La bursitis anserina es una de las causas más frecuentes de dolor en rodilla. El síndrome de tendinobursitis anserina se caracteriza por el dolor en la parte interna de la pierna, justo debajo de la articulación de la rodilla que es el lugar donde se unen los tres tendones de los músculos para insertarse al hueso. Los músculos son el sartorio, gracilis y semitendinoso. Por sus características anatómicas también es conocida como inflamación de la "pata de ganso". Se observa con mayor frecuencia en mujeres de mediana edad o ancianos con sobrepeso y artrosis. El objetivo de este trabajo es describir el caso de una enferma que presentó esta inflamación y revisar conceptos actuales relacionados con esta poco diagnosticada, pero frecuente enfermedad. The anserina bursitis is one of the most frequent causes of knee pain. The anserina tendinobursitis syndrome is characterized by pain in the internal part of the leg, right under the knee joint that is the place where the three muscle sinews are join to be attached to the bone, the muscles are named after sartorius, gracilis and semitendinosus. Due to its anatomical characteristics, it is also known as "goose leg" inflammation. It is most frequently observed in middleaged or old women with overload and arthrosis. The aim of this paper is to describe the case of a patient who presented this inflammation and a review of current concepts related to this common but underdiagnosed disease. Palabras clave. Pata de ganso. Tendinobursitis. Inflamación. Key words. Goose leg. Tendinobursitis. Inflammation. CASO CLÍNICO Enferma de 30 años de edad, sin antecedentes de importancia para padecimiento actual que posterior a realizar actividad física presentó dolor en la rodilla derecha que se intensificaba a la marcha, a las 48 h el dolor se localizó a nivel de la cara interna de la rodilla y produjo incapacidad a la deambulación. A la exploración física no se observó edema o cambios de coloración en rodilla, no se presentó evidencia de lesión ligamentaria o meniscal, pero presentó hipersensibilidad a la palpación profunda sobre la cara medial de la tibia, 2-4 cm distal a la línea articular. Se realizó ultrasonido de rodilla en el que se observó líquido en la bursa anserina con aumento de diámetro en el sitio de inserción al hueso (Figura 1). EVALUACIÓN DEL CASO PROBLEMA 1. ¿Qué es la bursitis anserina? a) Tumefacción dolorosa del olecranon. b) Desgaste de articulación debida a movimientos repetitivos de fricción. c) Dolor de rodilla secundario a artritis reumatoide. d) Inflamación de la bursa constituida por los tres tendones que toma la apariencia de los pies del ganso. * Academia Nacional de Medicina. Academia Mexicana de Cirugía. Unidad de Terapia Intensiva. Fundación Clínica Médica Sur. Fundador Grupo Mexicano para el Estudio de la Medicina Intensiva. ** Residencia de Medicina Intensiva. Fundación Clínica Médica Sur. Grupo Mexicano para el Estudio de la Medicina Intensiva. *** Residencia de Medicina Interna. Hospital Manuel Gea González. Correspondencia: Dr. Raúl Carrillo-Esper Unidad de Terapia Intensiva. Fundación Clínica Médica Sur Puente de Piedra, Núm. 150. Col. Toriello Guerra, México, D.F. CP. 14050 Tel. 5424-7200, Ext. 4139. Correo electrónico: [email protected] Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 77-80 Rev Invest Med Sur (2): 77-80 77 Bursitis anserina A B + Long. 0.328m Músculo vasto medial B + Prof. 1.44 cm x Long. 0.439 cm Músculo sartorio Músculo gracilis Músculo semitendinoso Tendón del cuadriceps femoral Patela Cóndilo medial del fémur Retinaculum patelar medial Ligamento patelar Músculo semimembranoso Bursa semimembranosa Fibras paralelas Fibras oblicuas Bursa anserina Semitendinoso Gracilis Sartorio Tuberosidad tibial { { Tendón tibial colateral Pes anserina Músculo gastrocnemio Músculo soleo Figura 2. Tendón conjunto denominado pata de ganso, conformado por los tendones de los músculos semitendinoso, gracilis y sartorio. • Respuesta: Inflamación de la bursa constituida por los tres tendones que toma la apariencia de los pies del ganso. La bursitis anserina es una condición inflamatoria de la parte medial de la rodilla, especialmente común en ciertos grupos de pacientes (atletas, mujeres jóvenes, diabetes mellitus y ancianos). El nombre se debe a que la apariencia de la bursa inflamada constreñida por los tres tendones toma la apariencia de las patas de ganso.1 2. ¿Cuáles son los músculos y tendones que componen al pes anserinus? 78 Figura 1. Ultrasonido. A. Sitio de inserción del tendón de la pata de ganso derecha, con diámetro de 32 mm (flecha). B. Pata de ganso izquierda con diámetro de 43 mm con líquido en la bursa, característico de la bursitis anserina, pes anserina (flecha). a) b) c) d) Gracilis, tibial anterior, peroneo corto. Semimembranoso, peroneo largo, sartorio. Sartorio, gracilis, semitendinoso. Abductor, supinador largo, gracilis. • Respuesta: sartorio, gracilis, semitendinoso. Los músculos sartorio, gracilis (recto interno) y semitendinoso son flexores primarios de la rodilla. Estos tres músculos también influyen en la rotación interna de la tibia y protegen la rodilla contra la tensión rotatoria y del valgus. La bursitis resulta de la tensión en esta área, los estudios patológicos no indican si los síntomas son atribuibles predominante a la bursitis, a la tendinitis, o a la fascitis en este sitio y clínicamente es difícil determinar el sitio de la inflamación2 (Figura 2). 3. De los siguientes, ¿cuál es factor de riesgo directo para su desarrollo? a) b) c) d) Diabetes. Valgo excesivo de la rodilla. Bursitis séptica de la rodilla. Artritis reumatoide. • Respuesta: valgo excesivo de la rodilla. La técnica de entrenamiento incorrecta (ejemplo: correr excesivamente por pendientes, no hacer estiramientos, correr grandes distancias sin entrenamiento, poco periodo de descanso entre sesiones de entrenamiento) genera valgo excesivo de la rodilla con rotación interna de la extremidad inferior, lo cual produce bursitis y se relaciona de forma directa con su desarrollo. Hasta el Rev Invest Med Sur Mex, 2014; 21 (2): 77-80 Carrillo-Esper R, et al. momento la bursitis séptica en la pata de ganso no está descrita en la literatura. La enfermedad común degenerativa (artrosis) de la rodilla se asocia con frecuencia a bursitis y hasta 75% de pacientes con artrosis pueden tener síntomas de la bursitis anserina.3 4. De los siguientes, ¿cuál es factor de riesgo modificable? a) b) c) d) Obesidad. Pie plano. Diabetes mellitus. Hipertensión arterial sistémica. • Respuesta: obesidad. ras. El dolor puede ser observado con el paciente en posición sentada o por la noche en la cama. Típicamente los pacientes niegan dolor al caminar en superficies planas. En la bursitis crónica, en personas mayores, no se experimenta generalmente ningún dolor con la flexión o la extensión de la rodilla. Se evidencia dolor local a la palpación, pero no se observa ningún dolor en la línea articular a menos que existan otras patologías activas. La bursitis se encuentra con mayor frecuencia en el lado derecho que en el lado izquierdo, y aproximadamente un tercio de pacientes tiene implicación bilateral.5 7. De los siguientes, ¿cuál es el mejor estudio para corroborar el diagnóstico? La obesidad se asocia a bursitis anserina, particularmente en mujeres de mediana edad. Las actividades deportivas que requieren el movimiento de balanceo sobre la rodilla aumenta el riesgo de desarrollar bursitis anserina.4 a) b) c) d) 5. ¿En qué género se presenta con mayor frecuencia? • Respuesta: ultrasonido. a) Femenino. b) Masculino. • Respuesta: femenino. La incidencia de la bursitis anserina es más alta entre mujeres de mediana edad y obesas. Entre los individuos de mayor edad con artrosis, hay un leve predominio de las mujeres sobre los hombres, lo cual se observa entre pacientes. Este predominio de mujeres puede ser debido a la pelvis femenina más amplia y a la mayor angulación de las piernas en las rodillas, lo que provoca tensiones adicionales en estas estructuras.4 6. Signo característico a la exploración física. a) b) c) d) Crepito a la movilizacion pasiva. Cambios de coloración. Edema. Dolor en la parte medial de la rodilla a 5 cm de la línea articular. • Respuesta: dolor en la parte medial de la rodilla a 5 cm de la línea articular. Dolor en la parte medial de la rodilla a 5 cm de la línea articular y que se agrava al subir y bajar escale- Resonancia magnética. Radiografía. Ultrasonido. Tomografía. El diagnóstico debe de ser clínico y éste se debe de corroborar con estudios de gabinete. La radiografía simple de rodilla habitualmente es normal, a menos que exista alguna exóstosis u osteoartritis, por lo que no son una buena opción. Uson, et al. realizaron un estudio ultrasonográfico de 37 pacientes con sospecha de bursitis anserina observándose cambios significativos hasta las 48 h después del diagnóstico clínico, esta técnica ofrece la ventaja de evaluar tejidos blandos superficiales, tales como tendones y bursas. El diagnóstico se basa en medir el grosor en la inserción del pes anserinus y la presencia de líquido en la bursa > 2 mm. 5,6 En el caso de esta paciente se realizó ultrasonido, encontrando una longitud de 43 mm con líquido libre en la rodilla afectada (Figura 2). 8. ¿Cual es el tratamiento médico de elección? a) b) c) d) Reposo y antiinflamatorios. Electrofisioterapia y ultrasonido. Ejercicios de rehabilitación. Todos los anteriores. • Respuesta: todos los anteriores. El tratamiento de la bursitis de rodilla está encaminado a reducir el dolor y la inflamación. Se inicia con reposo, Rev Invest Med Sur Mex, 2014; 21 (2): 77-80 79 Bursitis anserina antiinflamatorios no esteroideos y frío local durante 10 min, con cuidado de no producir quemaduras. Si el dolor persiste, ejercicios de rehabilitación con estiramientos y potenciación del abductor y del cuadriceps (especialmente en los últimos 30º de extensión de la rodilla usando el vasto medial), así como estiramientos de los tendones de la corva, son efectivos. También se debe considerar el uso de ultrasonido y electroterapia.7 9. Cuando fracasa el manejo médico conservador, ¿cuál es el tratamiento quirúrgico para su corrección? a) b) c) d) Colocación de prótesis de rodilla. Liberación de estenosis poplítea. Incisión y drenaje de bursa. Colocación de injerto de tendón. Realizar calentamiento previo a actividad física. Ejercicio diario. Bajar de peso. Todas las anteriores. • Respuesta: todas las anteriores. Antes de realizar ejercicio enérgico hay que precalentar y estirar de forma correcta, aumentar paulatinamente la intensidad de su entrenamiento, ejercitar y hacer deporte diariamente o casi todos los días, mantener la postura y la mecánica del cuerpo apropiadas, así como una dieta equilibrada para bajar de peso.5 REFERENCIAS • Respuesta: incisión y drenaje de bursa. En caso de que falle el tratamiento médico conservador está indicada la resección quirúrgica de la bursitis con una incisión simple seguida por el drenaje de la bursa dilatada, lo cual puede proporcionar mejoría de los síntomas. Acto seguido se deben iniciar ejercicios de flexión activa, y posteriormente contra resistencia después de tres semanas poscirugía.7 10.¿Qué medidas se recomiendan para la prevención de la bursitis anserina? Revista de Investigación 80 a) b) c) d) 1. Nemegyei A, Jose M, Canoso J. Evidence-Based Soft Tissue Rheumatology IV: Anserine bursitis. J Clin Rheumatol 2004; 10: 205-6. 2. Gnanadesigan N, Smith RL. Knee pain: osteoarhritis or anserine bursitis? J Am Med Dir Assoc 2003; 4: 164-6. 3. Kang I, Han SW. Anserine bursitis in patients with osteoarthritis of the knee. South Med J 2000; 93: 207-9. 4. Rennie WJ, Saifuddin A. Pes anserine bursitis: Incidence in symptomatic knees and clinical presentation. Skeletal Radiol 2005; 34: 395-8. 5. Uson J, Aguado P, Bernad M, Mayordomo L, Naredo E, Balsa A, et al. Pes anserinus tendino-bursitis: what are we talking about? Scand J Rheumatol 2000; 29: 184-6. 6. Voorneveld C, Arenson AM, Fam AG. Anserine bursal distension: diagnosis by ultrasonography and computed tomography. Arthr Rheum 1989; 32: 1335-8. 7. Anderson BC. Office orthopedics for primary care: diagnosis and treatment. 2nd Ed. Philadelphia: W.B. Saunders; 1999, p. 157-8. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 77-80 Carrillo-Esper R, et al. CASO CLÍNICO Onda de Osborne secundaria a hipotermia terapéutica Raúl Carrillo-Esper,* Dulce María Carrillo-Córdova,** Carlos Alberto Carrillo-Córdova,** Luis Daniel Carrillo-Córdova,*** Jorge Raúl Carrillo Córdova**** RESUMEN ABSTRACT La hipotermia puede ser secundaria a exposición ambiental o puede ser inducida y usada como estrategia de protección cerebral (hipotermia terapéutica). La hipotermia, aun la de tipo terapéutica, se asocia a complicaciones como acidosis, disfunción miocárdica, hemorragia y disminución en la función orgánica. Las manifestaciones electrocardiográficas de la hipotermia son la onda de Osborn también conocida como onda J, alargamiento de los intervalos PR, QRS y QT y arritmias auriculares y ventriculares. El objetivo del presente trabajo es describir el caso de un enfermo que bajo hipotermia terapéutica presentó onda de Osborn. Hypothermia can result from exposure to a cold environment or it can be induced and used as a brain protection strategy (therapeutic hypothermia). Hypothermia, even therapeutic type, is associated with complications such as acidosis, impaired myocardial function, bleeding and decline in organ function. The electrocardiographic manifestations of hypothermia are the Osborn wave, also known as J wave, prolonged PR, QRS and QT intervals and atrial and ventricular arrhytmias. The aim of this paper is described the presentation of an Osborn wave in a patient treated with therapeutic hypothermia. Palabras clave. Onda J. Hipotermia. Key words. J wave. Hypothermia. INTRODUCCIÓN La hipotermia terapéutica, definida como inducción de temperatura corporal central entre 32 a 34 ºC, se introdujo en la práctica de la cirugía cardiaca a partir de 1950 con el objetivo de proteger al cerebro durante la isquemia. Durante esta década se desarrollaron los primeros trabajos en los cuales esta maniobra se implementó para el manejo de los enfermos posterior al paro cardiocirculatorio, pero se abandonó debido a la dificultad para implementarla y por considerarse de poco impacto en el patrón evolutivo. Recientemente se ha renovado el interés por esta importante estrategia con base en los resultados de estudios en animales y clínicos, en los que se ha demostrado que la hipotermia disminuye la lesión neu- ronal y el edema cerebral post-parocardiaco y mejora la evolución clínica en lo relacionado con la sobrevida y función cognitiva. Por lo anterior, diferentes guías recomiendan su implementación en el post-parocardiaco, aun en la fase prehospitalaria, y en otros escenarios clínicos.1-7 La hipotermia, aun la terapéutica, no está exenta de complicaciones, dentro de las cuales destacan: el incremento en el riesgo de procesos infecciosos, en especial neumonía, coagulopatía, isquemia miocárdica, desviación de la curva de disociación de la hemoglobina a la izquierda, alteraciones hidroelectrolíticas, acidosis, disfunción cardiorenal e inmunológica y arritmias.8 La onda de Osborn, conocida como onda J, fue descrita en 1953 por Osborn al estudiar los efectos de la hipotermia a nivel cardiaco. Se caracteriza por ser una * Academia Nacional de Medicina. Academia Mexicana de Cirugía. Jefatura de la Unidad de Terapia Intensiva. Fundación Clínica Médica Sur. ** Facultad de Medicina. UNAM. *** Departamento de Investigación. Fundación Clínica Médica Sur. **** Servicio de Cirugía. Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán. Correspondencia: Dr. Raúl Carrillo-Esper Unidad de Terapia Intensiva. Fundación Clínica Médica Sur Puente de Piedra, Núm. 150. Col. Toriello Guerra. Deleg. Tlalpan. C.P. 14050, México, D.F. Correo electrónico: [email protected] Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 81-84 Rev Invest Med Sur (2): 81-84 81 Onda de Osborne secundaria a hipotermia terapéutica I aVR V1 V4 II aVL V2 V5 III aVF V3 V6 Figura 1. Electrocardiograma en el que se observa bradicardia sinusal, alargamiento del QT y onda de Osborn en las derivaciones DI, V4, V5 y V6 (flechas). I aVR V1 V4 II aVL V2 V5 III aVF V3 V6 Figura 2. Electrocardiograma en el que se observa ritmo sinusal, normalización del QT y desaparición de la onda de Osborn. deflexión positiva en forma de joroba que se inscribe después del complejo QRS y en ocasiones como una pequeña onda R secundaria. Aunque se considera patognomónica de hipotermia grave (temperatura central < 28 ºC), también se ha descrito en hipercalcemia, hemorragia subaracnoidea, lesión cerebral aguda, como variante del síndrome de Brugada, angina y fibrilación ventricular idiopática.9-11 El objetivo de este trabajo es reportar el caso de un paciente que durante hipotermia terapéutica desarrolló onda de Osborn, las características electrofisiológicas de ésta y su significado. 82 CASO CLÍNICO Paciente que ingresó a la Unidad de Terapia Intensiva (UTI) en el periodo post-parocardiaco. Se inició manejo para control del síndrome post-parocardiaco, en el que se incluyó hipotermia terapéutica con objeto de alcanzar una temperatura corporal central de 32 ºC. La técnica que se siguió fue con base en protocolo de manejo implementado en la UTI y que consiste en colocación de termómetro esofágico a nivel de tercio medio para monitoreo de temperatura central, infusión de 1 L de solución Hartman a 20 ºC, lavados gástricos con agua a 20 ºC y colocación de Rev Invest Med Sur Mex, 2014; 21 (2): 81-84 Carrillo-Esper R, et al. E D d Epicardio Endocardio J ECG Figura 3. Diferencia de potencial epicárdico-endocárdico que condiciona la génesis de la onda de Osborn. E: espiga. d: depresión. D: domo. J: onda de Osborn (onda J). dispositivo externo de enfriamiento, hasta lograr la temperatura objetivo de 32 ºC, la cual se mantuvo por 24 h. Monitoreo estrecho con base en medición continua de temperatura central y Doppler transcraneano para evaluación de flujo sanguíneo cerebral (FSC) y vasorreactividad. Durante el periodo de hipotermia el electrocardiograma (ECG) presentó cambios caracterizados por bradicardia, alargamiento del QT, cubeteo del ST y la inscripción de una onda con deflexión positiva en forma de joroba posterior al complejo QRS en V4, V5 y V6, característica de onda de Osborn (Figura 1). Durante la fase de hipotermia terapéutica el paciente presentó adecuado FSC, no presentó hiperemia cerebral y la vasorreactividad se conservó, motivo por el cual se inició con recalentamiento pasivo hasta lograr temperatura objetivo de 36 ºC en un periodo de 24 h. En los ECG’s de control, una vez que se alcanzó la normotermia, se observó desaparición de la onda de Osborn y normalización de la frecuencia cardiaca y del intervalo QT (Figura 2). DISCUSIÓN En este paciente se hicieron evidentes las manifestaciones electrocardiográficas características de la hipotermia, como son: bradicardia sinusal, alargamiento del QT y en especial por la inscripción de la onda de Osborn.12 La onda de Osborn, conocida como onda J, fue descrita desde 1922 por Kraus y en 1938 por Tomashewski en pacientes con hipercalcemia e hipotermia, respectivamente; sin embargo, debido al excelente trabajo de Osborn, relacionado con la génesis de esta onda y sus características, fue a quien se le atribuyó la autoría y de ahí el epónimo.13 El punto J es el sitio de unión isoeléctrico del complejo QRS con el segmento ST. Representa el final de la despolarización y el inicio de la repolarización. Su duración es de 10 mseg. Al supradesnivel de este punto que adopta la morfología de giba o joroba se le denomina onda J o de Osborn, que se inscribe con más frecuencia en las derivaciones DII, DIII y aVF y de V4 a V6.14 En estudios iniciales, la onda de Osborn fue atribuida a una variedad de factores como anoxia, acidosis, despolarización ventricular tardía o temprana. En los años 80 se atribuyó a una diferencia electrofisiológica entre el epicardio y el endocardio. Con base en este modelo electrofisiológico, se propuso que la onda de Osborn se genera a partir del potencial de acción epicárdico transmural por un gradiente de voltaje inducido por incremento en la corriente de cloro activada por calcio que da la morfología de espiga-depresión-domo. La depresión es la diferencia de voltaje entre el final de la fase 1 y el pico de la fase 2 del potencial de acción. El voltaje y la duración de la depresión determinan la amplitud y morfología de la onda J. El potencial de acción de las células endocárdicas no presenta la morfología de espiga-depresión-domo, lo cual condiciona un desfasamiento y retardo entre los potenciales de acción epicárdico-endocárdico, evento eléctrico fundamental para la inscripción de la onda de Osborn15-17 (Figura 3). El significado clínico de la onda de Osborn es interesante, ya que además de ser indicador de hipotermia y otras entidades que ya fueron descritas, es marcador de riesgo para el desarrollo de arritmias ventriculares, en especial cuando la depresión de su representación electrofisiológica es acentuada. Por otro lado, predispone a un fenómeno de reentrada de fase 2, lo que favorece la actividad extrasistólica, arritmias por reentrada y síndrome de repolarización temprana. Otro mecanismo que favorece la presencia de arritmias es el incremento en la automaticidad, condicionado por incremento en el flujo de calcio. La onda J idiopática se ha relacionado con el desarrollo de arritmias ventriculares letales, como las que se presentan en el síndrome de Brugada.18,19 CONCLUSIONES La onda de Osborn, aunque es característica de la hipotermia, no es patognomónica, ya que se presenta en Rev Invest Med Sur Mex, 2014; 21 (2): 81-84 83 Onda de Osborne secundaria a hipotermia terapéutica diferentes escenarios clínicos. Su mecanismo electrofisiológico es complejo y su presencia debe de alertar al clínico, ya que se considera factor de riesgo para el desarrollo de arritmias graves y potencialmente letales. ABREVIATURAS • ECG: electrocardiograma. • FSC: flujo sanguíneo cerebral. • UTI: Unidad de Terapia Intensiva. REFERENCIAS 1. Benson DW, Williams GR, Spencer FC. The use of hypothermia after cardiac arrest. Anesth Analg 1959; 38: 423-8. 2. The Hypothermia after Cardiac Arrest Study Group. Mild Therapeutic hypothermia to improve the neurologic outcome after cardiac arrest. N Engl J Med 2002; 346: 549-56. 3. Colbourne F, Sutherland G, Corbett D. Postischemic hypothermia: a critical appraisal with implications for clinical tratment. Mol Neurobiol 1997; 14: 171-201. 4. Varon J, Acosta P. Therapeutic hypothermia: past, present and future. Chest 2008; 1267-74. 5. Varon J. Therapeutic hypothermia implications for acute care practicioners. Postgrad Med 2010; 122: 19-27. 6. Kochanek PM, Drabek T, Tisherman SA. Therapeutic hypothermia: The Safar visión. J Neurotrauma 2009; 26: 417-20. 7. Bernard SA, Smith K, Cameron P, Masci K, Taylor DM, Cooper DJ, et al. Induction of prehospital therapeutic hypothermia after resuscitation from nonventricular fibrillation cardiac arrest. Crit Care Med 2012; 40: 747-53. Revista de Investigación 84 8. Reynolds L, Beckman J, Kurz A. Perioperative complications of hypothermia. Best Prac Res Clin Anaesthesiol 2008; 22: 645-57. 9. Osborn JJ. Experimental hypothermia: Respiratory and blood pH changes in relation to cardiac function. Am J Physiol 1953; 175: 389-98. 10. Kalla H, Yan GX, Marinchak R. Ventricular fibrillation in a patient with prominent J (Osborn) waves and ST segment elevation in the inferior electrocardiographic leads: a Brugada syndrome variant? J Cardiovasc Electrophysiol 2000; 11: 95-8. 11. Maruyama M, Atarashi H, Ino T, Kishida H. Osborn waves associated with ventricular fibrillation in a patient with vasospastic angina. J Cardiovasc Electrophysiol 2002; 13: 486-9. 12. Mattu A, Brady WJ, Perron AD. Electrocardiographic manifestation of hypothermia. Am J Emerg Med 2002; 20: 314-26. 13. Tomaszewski W. Changements electrocardiographiques observes chez un homme mort de froid. Arch Mal Coer 1938; 31: 525-9. 14. Hurst JW. Naming of the waves in the ECG with a brief account of their genesis. Circulation 1998; 98: 525-8. 15. Carrillo ER, Limón CD, Vallejo MH, Contreras DV, Hernández AC, Carvajal RR, et al. Onda J no hipotérmica en hemorragia subaracnoidea. Cir Cir 2004; 72: 125-9. 16. Gan-Xinx, Antzelevitch C. Cellular basis for the electrocardiographic J wave. Circulation 1996; 93: 372-9. 17. Litovsky SH, Antzelevich C. Differences in the electrophysiology of ventricular epicardium and endocardium as the basis for the Osborn wave. Circulation 1989; 80: 129. 18. Bjerregaard P, Gussak I, Kotar S, Gssler JE, Janosik D. Recurrent syncope in a patient with prominent J-wave. Am Heart J 1994; 30: 1426-30. 19. Gussak I, Bjerrgaard P, Egan TM, Chaitman BR. ECG phenomenon called the J wave: history, pathophysiology, and clinical significance. J Electrocardiol 1995; 28: 49-58. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 81-84 Carrillo-Esper et al. IMÁGENES ENR,MEDICINA Bone metastases from renal carcinoma 20 years after diagnosis Raúl Carrillo-Esper,* Amy Peralta-Prado,** Verónica Zarate-Vega,*** María Isabel Lavenant-Borja**** CLINIC CASE A 83 years old female with familiar history of lung cancer. The patient’s history includes Pott’s disease at 29 years old and systemic arterial hypertension. She underwent right nephrectomy for clear cell carcinoma 20 years ago with oncological follow-up by 13 years without evidence of tumor activity. 30 days before hospital admission she fell and developed severe pain in lower back and right hip for which she received non-steroidal anti-inflammatory, pregabaline and buprenorphine without presenting improvement. She denies fever or weight loss. Physical examination with pallor, tachycardia and pain on right hip movilization, shortening and external rotation of right leg. Laboratories showed hemoglobin 10.2 g/dL, calcium 9.5 mmol/L, corrected calcium 10.5 mmol/L. On plain pelvis radiograph, it was observed right hip pathologic fracture (Figure 1). The magnetic resonance imaging (MRI) showed right hip fracture with significant perilesional edema and tumoral infiltration (Figure 2). The patient underwent bone biopsy of the right hip. The histological diagnosis was bone metastasis of renal clear cell carcinoma (RCCCa) (Figure 3). Renal adenocarcinoma (RCC) originates in renal cortex and accounts for 3% of adult malignancies and 85% of adult kidney cancers.1,2 In 2007, 58,000 new cases of RCC were reported in the United States with a mortality of 12,980 patients. Diagnostic age is 40 years old, and the disease occurs predominantly in the seventh and eighth decades of life with a male predominance at 1.6:1.0, and a peak of incidence in the sixth and seventh decade.3 Risk factors are cigarrete smoking, obesity, hypertension and intakes of red meat cooked by grilling or pan-frying.4 Five types of carcinomas are distinguished: clear-cell carcinoma, chromophilic (papillary), chromophobic, oncocytic, and collecting-duct (Bellini’s duct) tumors.4,5 RCCCa is considered from 75 to 85% of the tumors developed in the proximal tubule, and characterized by a deletion of chromosome 3p. The presence of a sarcomatoid pattern correlates with a poorer prognosis.2,3 Figure 1. Plain pelvis radiograph showing right hip fracture associated with expansive bone lesion (arrow). * National Medicine Academy. Mexican Surgery Academy. Intensive Care Unit. Médica Sur Clinical Foundation. ** Internal Medicine Residency. Dr. Manuel Gea González Hospital. *** Intensive Care Residency. Médica Sur Clinical Foundation. **** Pathology Deparment. Médica Sur Clinical Foundation. Correspondencia: Verónica Zarate-Vega Intensive Care Unit. Médica Sur Clinical Foundation Puente de Piedra, Núm. 150. Col. Toriello Guerra, México, D.F. C.P. 14050 Tel.: 5424-7200. Ext. 4139. Correo electrónico: [email protected] Rev Invest MedMex, Sur Abril-Junio Mex, 2014;2014; 21 (2):21 85-87 Rev Invest Med Sur (2): 85-87 85 Bone metastases from renal carcinoma 20 years after diagnosis A B Figure 2. MRI shows basicervical proximal fracture of the right femur with varus angulation of the epiphysis, edema and tumoral infiltration (arrow). A B Figure 3. Bone biopsy showing. A. Well-formed cells nests delimited by vascular pattern, characterized by neoplastic cells with clear cytoplasm, hyperchromatic and large nuclei and atypical mitosis. B. Malignant renal carcinoma cells characterized by clear cytoplasm and atypical mitosis (arrow). Thirty percent of cases have advance disease at the time of diagnosis. In these cases, mortality can be up to 99% in 5 years, due to the lack of response to current treatments. A third of the patients who undergo nephrectomy of localized disease will have a recurrence, reports demonstrates recurrence after 10 years.5,6 Ohno, et al., 2012, showed a recurrence after nephrectomy, when preoperative neutrophil-to-lymphocyte ratio was > 2.7 at 10 years follow-up.7 Renal cell carcinoma has been found to metastasize virtually to all areas. Hoffman, et al., 2008, reported that lung metastases accounts for 51% and bone metastases for 21%.8 In the last percent (20 to 25%), the most common sites of involvement were the pelvis and ribs (48%), follo- 86 wed by the spine (42%), then the long bones and skull. The mechanisms are complex and involve tumor stimulation of the osteoclasts, osteoblasts and other components of the bone microenvironment. Median survival for patients with metastatic disease is about 13 months. Patients with a clear-cell histological type, with bone metastases, and a solitary metastasis have superior survival rates.9 ABBREVIATIONS • MRI: magnetic resonance imaging. • RCC: renal adenocarcinoma. • RCCCa: renal clear cell carcinoma. Rev Invest Med Sur Mex, 2014; 21 (2): 85-87 Carrillo-Esper R, et al. REFERENCES 1. Cohen HT, McGovern FJ. Renal-Cell Carcinoma. N Engl J Med 2005; 353: 2477-90. 2. Motzer J, Bander N, Nanus D. Renal Cell carcinoma. N Engl J Med 1996; 12: 865-75. 3. Sahi C, Knox J, Clemons M, Joshua A, Broom R. Renal cell carcinoma bone metastases: clinical advances. Therapy Advances Med Oncol 2010; 2: 75-83. 4. Daniel CR, Cross AJ, Graubard BI, Park Y, Ward MH, Rothman, et al. Large prospective investigation of meat intake, related mutagens, and risk of renal cell carcinoma. Am J Clin Nutr 2012; 95: 155-62. Revista de Investigación 5. Szendroi A, Dinya E, Kardos M, Szász AM, Németh Z, Ats K, et al. Prognostic factors and survival of renal clear cell carcinoma patients with bone metastases. Pathol Oncol Res 2010; 16: 29-38. 6. Arroyo C, Palacios P, Uribe N, Barrera M, Feria G. Metástasis atípicas en carcinoma renal. Gac Med Mex 2005; 141: 543-6. 7. Ohno Y, Nakashima j, Ohori M, Gondo T, Hatano T, Tachibana M. Follow-up of neutrophil-to-lymphocyte ratio and recurrence of clear cell renal cell carcinoma. J Urol 2012; 187: 411-7. 8. Hoffmann N, Gillett M, Cheville JC, Lohse CM Leibovich BC, Blute M. Differences in organ system of distant metastasis by renal cell carcinoma subtype. J Urol 2008; 179: 474-7. 9. Lin PP, Mirza AN, Lewis VO, Cannon CP, Tu SM, Tannir NM, et al. Patient survival after surgery for osseous metastases from renal cell carcinoma. J Bone Joint Surg Am 2007; 89: 1794-801. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 85-87 87 RESÚMENES DEL XI CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. XIV CONGRESO ANUAL RESÚMENES TRABAJOS 2014 Rev Invest Med Sur Mex, 2011; 18 (2): 72-78 89 RESÚMENES DELCONGRESO XIV CONGRESO ANUAL DE MÉDICA SOCIEDAD DE MÉDICOS, A.C. XIV ANUAL DESUR MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. TRABAJOS LIBRES BÁSICOS 01 SÍNDROME DE RESISTENCIA A LA INSULINA EN PACIENTES CON OBESIDAD INFANTIL Y DE LA ADOLESCENCIA DIAGNOSTICADOS POR ÍNDICE HOMA Y MARCADORES CLÍNICOS 02 PREVALENCIA DE HELICOBACTER PYLORI UTILIZANDO EL MÉTODO DIAGNÓSTICO 13C- UREA PRUEBA DE ALIENTO: EXPERIENCIA EN EL LABORATORIO DE PATOLOGÍA, CLÍNICA MÉDICA SUR José Alberto Hernández-Martínez,* Ma. Eugenia Ibarzábal-A.,** Martha Helena Ramos-Ostos* *Centro Integral de Diagnóstico y Tratamiento, **Clínica de Trastornos de la Conducta Alimentaria, Médica Sur. Carlo Andrés Briones-Torres, Xochitl Mauricio Villegas, Gregorio Alcazar González, Adriana Mendoza Noguez, José C. Pérez Jáuregui. Laboratorio de Patología Clínica, Médica Sur. Introducción. La obesidad es sin duda el factor de riesgo más importante para el desarrollo del síndrome de resistencia a la insulina y, posteriormente, diabetes mellitus tipo 2 en pacientes genéticamente predispuestos. La resistencia a la insulina es la característica principal de la diabetes mellitus tipo 2 (DM2) y ésta habitualmente precede al desarrollo clínico de la enfermedad por 10 a 20 años. Este síndrome es altamente prevalente en Estados Unidos de Norteamérica y América Latina. Objetivo. Mostrar una población de pacientes con obesidad infantil y de la adolescencia que tiene síndrome de resistencia a la insulina diagnosticado con el índice HOMA y marcadores clínicos. Material y métodos. En la Clínica de Trastornos de la Conducta Alimentaria de noviembre 2006 a noviembre 2012 se evaluaron 73 pacientes con obesidad infantil o sobrepeso, todos menores de 18 años; de esa población, 16 pacientes fueron diagnosticados con síndrome de resistencia a la insulina según el índice HOMA y marcadores clínicos. La obesidad se definió de acuerdo con el criterio de la Academia Americana de Pediatría según el índice de masa corporal (IMC) > centil 95. El índice HOMA-IR modelo de homeostasis para la valoración de la resistencia a la insulina. Síndrome metabólico según la Asociación Americana de Endocrinólogos Clínicos (AACE). Resultados. La edad tuvo un rango de siete a 17 años, 11 pacientes tenían 12 o más años. De 16 pacientes con síndrome de resistencia a la insulina, 14 pacientes tenían un Índice HOMA > 3.2, en dos pacientes índice HOMA < 3.2, dislipidemia en nueve pacientes, hiperuricemia seis pacientes, hipertensión arterial en tres pacientes. Los 16 pacientes presentaban acantosis nigricans (marcador específico de resistencia a la insulina), antecedentes hereditarios positivos (diabetes, obesidad, hipertensión arterial, dislipidemia) y síndrome metabólico. El IMC en siete pacientes fue de 25 a 30 kg/m2, en nueve pacientes fue de 31 a 48 kg/m2. Hubo siete pacientes más sólo con marcadores clínicos que no fueron incluidos en esta muestra. Conclusión. El síndrome de resistencia a la insulina puede identificarse con el índice HOMA-IR, que comparable en certeza diagnóstica con el índice de sensibilidad cuantitativa denominado como QUICKI. Y se completó el diagnóstico con marcadores clínicos como acantosis nigricans y dislipidemias. Introducción. Helicobacter pylori (H. pylori) es una infección de distribución mundial, con un alta tasa de morbi-mortalidad, siendo la causa principal de la dispepsia no ulcerosa, úlcera gástrica y tumores gástricos, incluyendo el maltoma. La prevalencia del H. pylori está disminuyendo en países desarrollados, aunque sigue siendo elevada en los países en desarrollo, donde se ha visto que la infección ocurre desde la infancia. Existen diversos métodos diagnósticos que varían en sensibilidad y especificidad, además de requerir procedimientos invasivos. La prueba de aliento de ureasa es una prueba sencilla no invasiva que evidencia la infección activa con alta sensibilidad y especificidad, con 93% en ambos casos. Material y métodos. Se realizó un estudio retrospectivo-observacional, usando la base de datos del sistema de información del LPC de enero 2005 a noviembre 2013. Un total de 2,395 pacientes acudieron por vez primera a realizarse la prueba de ureasa en aliento. Resultados. De los 2,395 pacientes se obtuvieron 626 resultados positivos (26.25%). Se encontró que los pacientes mayormente infectados están entre los 50 y 60 años de edad (6.3%). Se denota que la incidencia es mayor en el sexo femenino (15.65%) que en el masculino (10.48%). Conclusiones. En México se tiene una alta prevalencia de pacientes infectados con H. pylori. Como se demuestra en esta revisión, la mayoría de los infectados son adultos y principalmente mujeres. Con esta prueba disponible en el laboratorio tenemos la oportunidad de hacer un diagnóstico rápido y oportuno. 03 LA PROTEÍNA 14-3-3 Y PROTEÍNA TAU COMO MARCADOR BIOQUÍMICO EN ENFERMEDADES NEURODEGENERATIVAS DE ORIGEN NO DETERMINADO: EXPERIENCIA EN LABORATORIO DE PATOLOGÍA CLÍNICA DE MÉDICA SUR Carlo Andrés Briones-Torres, Juan Antonio Echeverría-Vargas, Víctor M. Noffal-Nuño, José Pérez-Jáuregui, Guillermo García-Ramos Laboratorio de Patología Clínica, Médica Sur. Rev Invest Med Sur Abril-Junio Mex, 2014; 2014; 21 (2):21 91-112 Rev Invest Med Sur Mex, (2): 91-112 91 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Introducción. El estándar de oro para el diagnóstico de estas enfermedades neurodegenerativas de origen no determinado es la biopsia cerebral; sin embargo, se han desarrollado nuevas técnicas que apoyan el diagnóstico de la misma. Una de éstas es la detección de marcadores proteicos en LCR, siendo la proteína 14-3-3 (S95%-E93%) y la proteína Tau (S93%-E91) las de principal importancia. Material y métodos. Se llevó a cabo una búsqueda retrospectiva-observacional, usando la base de datos del sistema de información del Laboratorio de Patología Clínica de Médica Sur de enero 2008 hasta diciembre 2013 de todas las pruebas solicitadas de la proteína 14-3-3 y Tau en LCR. Resultados. De 89 pruebas solicitadas, 42 resultaron positivas (proteína 14-3-3) (47.2%), de las cuales 69% correspondieron a mujeres con un promedio de edad de 55.7 años (29-73). El 31% correspondió a hombres con un promedio de edad de 59.76 años (36-72). El valor promedio de la proteína Tau en los pacientes positivos fue de 9,640 pg/mL (SD + 18,184 pg/mL). Conclusión. En el contexto de pacientes con demencia de origen no determinado se debe tomar en consideración la realización de la prueba 14-3-3 y Tau, ya que su presencia se correlaciona altamente en enfermedad por priones. En México no se encuentra bien documentada la incidencia de estas enfermedades debido al complicado diagnóstico que las caracteriza; sin embargo, los marcadores bioquímicos son de gran utilidad por no ser procedimientos post mortem. 04 05 Xochitl Mauricio-Villegas, Víctor M. Noffal-Nuño, Carlo A. Briones-Torres, José C. Pérez-Jáuregui Laboratorio de Patología Clínica, Médica Sur. Introducción. Se considera enfermedad renal crónica (ERC) cuando se tiene TFGe < 60 mL/min/1.73m2 (categoría G3a-G5) y presencia de daño renal, asociado a proteinuria. A causa de la alta prevalencia de estadios tempranos de la ERC en la población general y para identificar oportunamente a estos sujetos, la Kidney Disease: Improving Global Outcomes (KDIGO) recomienda que los laboratorios clínicos estimen y reporten la TFGe utilizando ecuaciones predictivas a partir de la creatinina sérica. Objetivo. Estimar la tasa de filtración glomerular (TFG) en pacientes ambulatorios. Material y métodos. Estudio retrospectivo y transversal. Se analizaron resultados de creatinina sérica de pacientes ambulatorios, hombres y mujeres ≥ 18 años, de enero 2011 a diciembre 2013, de la base de datos de resultados del laboratorio. Aplicando la fórmula MDRD se calculó la TFGe para clasificar a los pacientes en las diferentes categorías de ERC. Resultados. Se evaluaron 116,287 resultados de creatinina (52.7% F, 47.3% M). El 2.7% de ellos, dentro de las categorías de ERC G4 (gravemente disminuido) y G5 (insuficiencia renal). El 8.9% de los resultados (10,395) cayeron dentro de las categorías G3a y G3b que identifican a los pacientes con tasas de filtración leve a moderadamente disminuidas. Estos estadios son reversibles todavía. Con clusiones. El número de pacientes con ERC en pacientes Conclusiones. ambulatorios es elevado. Los resultados sugieren que el reporte por el laboratorio de la TFGe permitiría detectar un número importante de casos de ERC incipiente, permitiendo el beneficio de los pacientes al ofrecerles un diagnóstico y tratamiento oportuno. PREVALENCIA DE VIRUS RESPIRATORIOS UTILIZANDO PCR EN TIEMPO REAL PARA SU DETECCIÓN: EXPERIENCIA EN EL LABORATORIO DE PATOLOGÍA CLÍNICA MÉDICA SUR Adriana Mendoza-Noguez, Gregorio Alcazar-González, Carlo A. Briones-Torres, Víctor Manuel Noffal-Nuño, José C. Pérez-Jáuregui Laboratorio de Patología Clínica, Médica Sur. Introducción. Las infecciones respiratorias agudas virales son causa importante de hospitalización de niños y adultos mayores. Actualmente, las pruebas diagnósticas para estas infecciones incluyen la detección del ácido nucleico viral por técnicas de biología molecular, más sensibles y específicas en comparación con pruebas convencionales como la serología. El área de Diagnóstico Molecular del Laboratorio de Patología Clínica de Médica Sur, LPC, realiza la detección por la técnica de reacción en cadena de la polimerasa (PCR) en tiempo real de 16 virus respiratorios: parainfluenza 1, 2, 3 y 4, adenovirus, influenza A, influenza B, rinovirus A/B/C, metapneumovirus, bocavirus 1/2/3/4, coronavirus 229E, NL63 y OC43, enterovirus, virus sincitial respiratorio (VSR) A y B. Material y métodos. Se realizó un estudio retrospectivo-observacional, usando la base de datos del sistema de información del LPC de enero 2013 a enero 2014. Se analizaron un total de 228 pacientes en búsqueda de virus respiratorios utilizando el kit RV16 de Seegene®. Resultados. De 228 pacientes, 114 resultaron positivos (50%), obteniendo coinfección en 37% de estos. Los virus con mayor prevalencia fueron: rinovirus (27.1%), influenza A (15.6%), VSR A (12%) y adenovirus (10.8%). El 94.6% de los casos positivos fueron pacientes hospitalizados y 5.4% ambulatorios, de los cuales 49.5% eran de un mes a 18 años y el resto mayores de 18 años. La prevalencia en hombres fue de 55.8% y en mujeres de 44.2%. Conclusiones. Es de gran importancia para el LPC contar con pruebas específicas, sensibles y rápidas que le permita apoyar al médico en la toma de decisiones y así administrar el tratamiento más adecuado. 92 ESTIMACIÓN DE LA TASA DE FILTRACIÓN GLOMERULAR (TFG), ESTUDIO RETROSPECTIVO EMPLEANDO CREATININA SÉRICA. CRITERIO KDIGO 2012 06 ALTERACIONES METABÓLICAS Y PRESENCIA DE GINGIVITIS EN PACIENTES QUE ACUDEN A CHECK UP EN EL CENTRO INTEGRAL DE DIAGNÓSTICO Y TRATAMIENTO Héctor Damián Torres-Rodríguez, María Cruz López-González, Martha Helena Ramos-Ostos Centro Integral de Diagnóstico y Tratamiento, CIDyT, Médica Sur. Introducción. Los efectos de las complicaciones metabólicas de la obesidad no son del todo claros; a menudo es difícil establecer una relación causal con enfermedades y otras regiones como la cavidad bucal. Hoy en día muchos artículos no han podido establecer afirmaciones definitivas sobre la relación entre determinados factores sistémicos y la enfermedad periodontal (gingivitis), para una serie de condiciones sólo existen reportes de casos, mientras que en otras áreas existe extensa literatura al respecto. En el pasado, la gingivitis se ha asociado con alteraciones como diabetes, obesidad, enfermedades cardiovasculares o nacimiento prematuro. Recientemente, algunos estudios han sugerido que la gingivitis podría también estar asociada con un aumento de marcadores de inflamación sistémica, dislipidemia, alteraciones en la glucosa sérica posprandial y la disfunción endotelial. Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Objetivos. Determinar la relación de alteraciones metabólicas y la presencia de gingivitis en pacientes de check up que acudieron al Centro Integral de Diagnóstico y Tratamiento. Material y métodos. Se analizaron los resultados obtenidos del check up de pacientes (n = 3788) con hipertrigliceridemia, hipercolesterolemia e hiperglucemia, así como datos de salud bucal. Para este estudio se tomaron en cuenta los datos de laboratorio obtenidos de las muestras sanguíneas y las revisiones bucales realizadas dentro del check up. Como factor dependiente se utilizó el diagnóstico de gingivitis observado. Para el análisis estadístico se realizó la prueba de χ2 y una regresión logística con el paquete estadístico JMP versión 11. Resultados. Se observó que aquellos pacientes con triglicéridos altos tienen una mayor probabilidad de presentar gingivitis dando una r2 = 0.0013, O.R. 1.00-6.78, una p = 0.0098 y una χ2 de 6.66. Para los niveles de glucosa, colesterol total, colesterol HDL y LDL no se presentaron asociaciones estadísticamente significativas. Conclusión. Este estudio mostró una relación entre el aumento de triglicéridos y el desarrollo de gingivitis. En comparación con otros estudios, llama la atención que no se encontró relación con niveles altos de glucosa u otros estados de alteración metabólica. Los resultados anteriormente reportados podrían estar determinados por características de esta muestra y el diseño metodológico. 07 OBESIDAD Y TEJIDO ADIPOSO COMO FACTORES DE RIESGO PARA ENFERMEDAD PERIODONTAL EN PACIENTES QUE ACUDEN A CHECK UP EN EL CENTRO INTEGRAL DE DIAGNÓSTICO Y TRATAMIENTO, MÉDICA SUR María Cruz López-González, Héctor Damián Torres-Rodríguez, Martha Helena Ramos-Ostos Centro Integral de Diagnóstico y Tratamiento, CIDyT, Médica Sur. Introducción. La obesidad está asociada causalmente con pérdida de la salud al ser un factor de riesgo para el desarrollo de diabetes, hipertensión arterial, dislipidemias, enfermedades cardiovasculares, enfermedades osteoarticulares, algunos tipos de cáncer y otras enfermedades donde el impacto en la salud en general está bien documentado. Sin embargo, poco se sabe de las manifestaciones de la enfermedad relacionadas con la salud bucal, principalmente la enfermedad periodontal. Existe evidencia de que la obesidad se asocia con el aumento de la enfermedad periodontal, pero no hay datos fehacientes al respecto. Los estudios realizados hasta la fecha no han encontrado un patrón consistente de asociación entre la obesidad y la gingivitis. Por lo tanto, aunque la obesidad puede ser un factor de riesgo en el desarrollo de ésta, la literatura actual no es concluyente para establecer una asociación convincente. Objetivos. Determinar la relación entre obesidad y la presencia de gingivitis en pacientes que acuden a check up al Centro Integral de Diagnóstico y Tratamiento. Material y métodos. Se analizaron los resultados obtenidos del check up de pacientes que cumplían con los criterios para este estudio, obteniéndose variables de salud relacionadas con el estado de nutrición y salud bucal. Para este estudio se evaluó el peso, la talla y el porcentaje de grasa corporal por medio de impedancia bioeléctrica utilizando báscula clínica (Tanita). Se midió circunferencia de cintura utilizando una cinta métrica de fibra de vidrio (Seca). Como factor dependiente se utilizó el diagnóstico de gingivitis observado por un odontólogo que realizó una exploración bucal. Para el análisis estadístico se realizó la prueba χ2 y una regresión logística con el paquete estadístico JMP versión 11. Resultados. Se observó que la circunferencia de cintura (CCi) (n = 3,715) y el porcentaje de grasa (n = 3,719) se asocian con la presencia de gingivitis. Una cintura > 90 cm en hombres y 80 cm en mujeres presentó un O.R. de 1.21 con un I.C. al 95% de 1.04-1.42, mostrando asociación significativa (p ≤ 0.0106). Al no existir un punto de corte establecido para el porcentaje de grasa y al encontrarse esta asociación, se decidió hacer análisis de regresión lineal entre la CCi y el porcentaje de grasa y la presencia de gingivitis dando una r 2 = 0.0016, O.R. 1.008-3.13 con una p < 0.0001 y una χ2 de 8.30 para la CCi y una r2 = 0.0036, O.R. 1.01-3.46 con una p <0.0001 y una χ2 de 18.52 para el porcentaje de grasa. Conclusión. Los resultados de este estudio muestran que la asociación entre obesidad y el desarrollo de enfermedad periodontal, específicamente gingivitis es estrecha, lo cual concuerda con otros estudios realizados en otras poblaciones. 08 EL RECEPTOR NUCLEAR FXR AUMENTA LA EXPRESIÓN GÉNICA DE LOS TRANSPORTADORES DE ÁCIDOS BILIARES EN LA ESTEATOHEPATITIS NO ALCOHÓLICA Jorge A. López-Velázquez, Vicente Sánchez-Valle, Karen V. Silva-Vidal, Freddy Chablé-Montero, Norberto C. Chávez-Tapia, Misael Uribe-Esquivel, Nahúm Méndez-Sánchez Unidad de Hígado, Fundación Clínica Médica Sur. Introducción. En la actualidad, debido a las cifras alarmantes de obesidad en el mundo, la enfermedad por hígado graso no alcohólico (HGNA) se ha convertido en una condición clínica con una alta prevalencia y con diversos desenlaces. Recientemente, como parte de los mecanismos fisiopatológicos, se han asociado a los ácidos biliares (AB) en la progresión de diversas hepatopatías crónicas. Los AB juegan un papel importante en el metabolismo lipídico, y la homeostasis depende de los mecanismos que regulan la síntesis, el transporte y la acción biológica que ejercen en sus receptores a nivel hepático. Objetivo. Investigar la expresión de los receptores nucleares farnesoide (FXR) y hepático (LXR), del heterodímero pequeño (SHP), la bomba cotransportadora de sodio taurocolato (NTCP) y de la bomba exportadora de sales biliares (BSEP) en biopsias hepáticas de pacientes con diagnóstico de HGNA. Material y métodos. Se analizaron 40 biopsias de pacientes con diagnóstico de HGNA (desde 2009 hasta 2012), las cuales fueron clasificadas histopatológicamente de acuerdo con el espectro de la enfermedad (20 con esteatosis simple y 20 con esteatohepatitis no alcohólica). La expresión génica de FXR, LXR, NTCP, SHP y BSEP fue analizada por PCR en tiempo real. Resultados. A partir de 40 pacientes (51% mujeres y 49% hombres) con una media de edad en 52.4 ± 14 años. El 40% de la muestra presentó síndrome metabólico, 65% sobrepeso y/o obesidad, 24% diabetes, 73% hipertrigliceridemia, 38% hipercolesterolemia, 38% hipertensión arterial; mientras que 54, 56 y 65% mostraron elevaciones en las enzimas hepáticas AST, ALT Y GGT, respectivamente. FXR, SHP, NTCP y BSEP mostraron un mayor nivel de expresión en las biopsias con NASH en comparación con las biopsias con esteatosis simple (p < 0.01) (Figura 1). Conclusión. Los resultados sugieren que el receptor nuclear FXR regula positivamente la expresión génica del heterodímero SHP, y los transportadores de sales biliares NTCP y Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 93 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. BSEP en pacientes con NASH, lo cual probablemente se relacione con el grado de daño característico de la progresión de esteatosis simple hacia esteatohepatitis. Unidades relativas de expresión 5 4 3 2 1 0 aaaaaaa aaaaaaa a aaaaa aa a a aa aa aaaa a aa aa aa a aa aa aaaa aaaaaa a aaaaaa a aaaaaa a aaaaaa a a aaaaaaa aaaaaaa a aaaaa aa aaa aa aa aaaa a aaaa aaa aaaa aaa aaaa aaa aaaa aaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa a aaaaa aaaa a a aa aa aa aa aa aaaa a aaaa aaa aaaa aaa aaaa aaa aaaa aaa a aaaaaaa aaaaaaa aaaaaaa aaaaaaa a aaaaa aa aaa aa aa aaaa a aaaa aaa aaaa aaa aaaa aaa aaaa aaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aaaaaaa aa aaaaa aa aa aa aa aaaa aaaaaa aaaaaa Victoria Ornelas-Arroyo, Desirée Vidaña-Pérez, Guadalupe Delgado-Sánchez, Indira Mendiola-Pastrana, Eva Juárez-Hernández, Nahúm MéndezSánchez, Misael Uribe-Esquivel, Norberto Chávez-Tapia Servicio de Enfermedades Digestivas y Obesidad, Médica Sur E EH Introducción. La falla hepática crónica agudizada se asocia con un alta incidencia de mortalidad a corto y largo plazo. Actualmente, el trasplante de hígado ortotópico es el único tratamiento definitivo para los pacientes con falla hepática crónica agudizada. Modelos animales de falla hepática han demostrado que el factor estimulante de colonias de granulocitos (G-CSF) acelera el proceso de regeneración hepática y mejora la supervivencia. Objetivo. Evaluar los beneficios y efectos adversos del uso de G-CSF en pacientes con falla hepática crónica agudizada. Material y métodos. La búsqueda se realizó en el Registro Cochrane Central de Ensayos Controlados (CENTRAL), MEDLINE, EMBASE y LILACS hasta noviembre 2013. Se buscaron manualmente las referencias de los estudios identificados. Se seleccionaron ensayos clínicos controlados aleatorizados que compararan el uso de G-CSF contra el uso de placebo o la no intervención en pacientes con falla hepática crónica agudizada. Tres autores de manera independiente evaluaron la calidad de los ensayos, el riesgo de sesgo y efectuaron la extracción de datos. Resultados. Se incluyeron dos ensayos con un total de 102 pacientes. Uno de los ensayos comparó el uso de G-CSF vs. placebo. El segundo ensayo comparó el uso de G-CSF vs. la no intervención. En comparación con el grupo control, el grupo que recibió G-CSF presentó una reducción significativa en la mortalidad a corto plazo (OR0.23, 95% IC 0.10 a 0.55). No se demostró ninguna diferencia significativa en la mortalidad secundaria a sangrado gastrointestinal entre los dos grupos (OR 1.53, 95% IC 0.45 a 5.21). Los efectos secundarios reportados incluyeron: fiebre, rash, herpes zóster, cefalea y náusea. Conclusión. El uso de G-CSF en pacientes con falla hepática crónica agudizada reduce de manera significativa la mortalidad a corto plazo. aaaaaaa aaaaaaa aaaaaaa aa a aaa aaaa aaa aa aa aa aa -1 -2 FXR LXR SHP Genes BSEP NTCP Figura 1. 08. Expresión génica de FXR, SHP, NTCP y BSEP en biopsias de pacientes con NASH vs. esteatosis simple. 09 ASPERGILLOSIS PULMONAR EN PACIENTES INMUNOSUPRIMIDOS, NO-VIH Juan Antonio Echeverría-Vargas, Bárbara Valdivia-Correa, Scarlett Fest-Parra, Karina Hernández-Ayala, I. Roberto De la Peña-López, Rafael Valdez-Vázquez Medicina Interna, Médica Sur. La aspergillosis pulmonar invasiva representa una temible complicación en pacientes críticamente enfermos, especialmente en aquellos que se encuentran inmunocomprometidos. La neutropenia secundaria a agentes inmunosupresores constituye el factor de riesgo más importante para el desarrollo de aspergillosis pulmonar. El uso reciente de anticuerpos monoclonales ha incrementado de manera importante la incidencia de casos que presentan infecciones fúngicas invasivas. Se describe un caso de aspergillosis pulmonar invasiva con desenlace fatal en un paciente con inmunocompromiso, secundario a uso de rituximab y esteroides. Masculino de 75 años, con antecedentes de HTA, DM tipo 2, cardiopatía isquémica, ERC secundaria a glomeruloesclerosis focal y segmentaria, con diagnóstico de síndrome de Fisher-Evans en marzo de 2013, en tratamiento con rituximab y dexametasona. Ingresó el 14 de enero 2014 por cuadro de insuficiencia respiratoria y hemoptisis, diagnosticándose neumonía asociada a cuidados de la salud, de focos múltiples, con un patrón tomográfico alveolo-intersticial. Se inició manejo antiviral y antimicrobiano empírico y posteriormente se reportó en panel viral de expectoración positividad para influenza A y coronavirus. Se realizó desensibilización a sulfas ante sospecha de P. Jirovecci, posteriormente se reportó el crecimiento de hongo filamentoso, iniciándose amfotericina B; sin embargo, presentó deterioro clínico, motivo por el cual se firmó consentimiento de no reanimación. El paciente falleció el 30 de enero 2014 y se notificó reporte definitivo de identificación de hongo como Aspergillus sp. Ante el uso de nuevas terapias inmunológicas se debe considerar el riesgo y el beneficio que las mismas conllevan y cada paciente debe ser individualizado para el uso de las mismas. 10 94 FACTOR ESTIMULANTE DE COLONIAS DE GRANULOCITOS PARA LA FALLA HEPÁTICA CRÓNICA AGUDIZADA: REVISIÓN SISTEMÁTICA Y META-ANÁLISIS DE ENSAYOS CLÍNICOS ALEATORIZADOS 11 FACTORES ASOCIADOS A LA CONFIABILIDAD DE LA ELASTOGRAFÍA TRANSITORIA Martha Helena Uribe-Ramos, Eva Juárez-Hernández, Sofía Ornelas-Arroyo, Angélica Yanine López-Ramírez, Leticia Carolina González-Rodríguez, Martha Helena Ramos-Ostos, Nahúm Méndez-Sánchez, Misael Uribe-Esquivel, Norberto C. Chávez-Tapia Servicio de Enfermedades Digestivas y Obesidad, Médica Sur Introducción. La elastografía transitoria (ET) es un método no invasivo para la evaluación de fibrosis en enfermedades hepáticas; su confiabilidad es variable y los factores asociados a la precisión aún no han sido identificados completamente. Objetivos. Determinar los factores asociados con la confiabilidad de la ET. Material y métodos. Se analizaron 2,033 estudios de ET, realizados entre 2009 y octubre 2013. La confiabilidad se determinó de acuerdo con el rango intercuartilar/mediana (IQR/M) siendo confiables cuando IQR/M < 0.3 y extremadamente confiables cuando IQR/ M < 0.1. Se determinó el porcentaje de éxito (< 60%), el tiempo en que se realizaron los procedimientos y el tamaño de sonda seleccionada. Los factores que podían afectar la confiabilidad se analizaron mediante análisis multivariado de regresión logística. Resultados. La muestra incluyó 872 mujeres (42.9%), el promedio de índice de masa corporal fue de 27.9 ± 4.5 kg/m2, la prevalencia de fibrosis avanzada fue de 26%; 83% de los estudios fueron confiables. Los factores asociados con obtener estudios fallidos pertenecieron al género femenino, así como utilizar el tamaño de sonda incorrecto, y virus de hepatitis C; los estudios no confiables se asociaron con la tasa de Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. éxito y el realizarse durante un ensayo clínico, los estudios extremadamente confiables se asociaron con realizar más de 10 mediciones, enfermedades hepáticas crónicas y tasa de éxito > 60%. Conclusión. El operador, las características clínicas y antropométricas del paciente son factores que influyen en el éxito y la confiabilidad de la elastografía transitoria. Mejorar la calidad de procedimiento es necesario en la práctica clínica para ofrecer mayor precisión en los diagnósticos. 12 DETECCIÓN DE FIBROSIS AVANZADA POR MÉTODOS NO INVASIVOS EN PACIENTES CON ESTEATOSIS HEPÁTICA NO ALCOHÓLICA: ENSAYO CLÍNICO ALEATORIZADO Norberto Chávez-Tapia, Eva Juárez-Hernández, Angélica Yanine López-Ramírez, Sandra Ramírez-Álvarez, Leticia González-Rodríguez, Martha Helena Ramos-Ostos, José Pérez-Jáuregui, Nahúm Méndez-Sánchez, Misael Uribe-Esquivel Servicio de Enfermedades Digestivas y Obesidad, Médica Sur Introducción. La enfermedad hepática grasa no alcohólica es una de las causas más comunes de enfermedades crónicas hepáticas, comprende varias etapas, que van desde esteatosis, esteatohepatitis, fibrosis y cirrosis. Actualmente no existe evidencia que demuestre cuáles de los métodos no invasivos de fibrosis hepática tienen mejores resultados en la práctica clínica. Objetivos. Deter- minar la efectividad de los marcadores no invasivos para la detección de fibrosis avanzada en pacientes con diagnóstico de esteatosis hepática. Material y métodos. Se aleatorizaron pacientes con esteatosis hepática a cinco grupos: grupo A: control; grupo B: información detallada de fibrosis hepática; grupo C: NAFLD score; grupo D: NAFLD score y fibroscan; grupo E: fibroscan. Se realizaron seguimientos telefónicos para determinar qué estrategia para la detección de fibrosis favorece la atención con especialistas, la realización de otros marcadores de fibrosis avanzada y el tratamiento farmacológico en estos pacientes. Resultados. Se aleatorizaron 819 pacientes, 77.9% (491) correspondiente al género masculino, el promedio de índice de masa corporal fue de: 30.46 ± 3.6. La prevalencia de fibrosis avanzada fue de 2.31%. En comparación con los grupos en los que no se realizó algún marcador no invasivo, la determinación de fibrosis por fibroscan (9.37%), así como la combinación de éste con NAFLD score (6.6%), mostraron mayor efectividad en la detección de fibrosis avanzada (p = 0.0001 y p = 0.013, respectivamente). No se encontró asociación significativa entre alguna intervención y la atención especializada. El grupo que recibió material educativo, así como la combinación de métodos de detección, mostraron tendencia para favorecer el tratamiento farmacológico (p = 0.07). Conclusión. La prevalencia de fibrosis avanzada en pacientes con hígado graso no alcohólico es elevada, la determinación por medio de fibroscan y su combinación con NAFLD score ofrece mayor efectividad de diagnóstico. CIRUGÍA 13 USO DE ESTABILIZADOR INTERESPINOSO EN LA CIRUGÍA DE DISCO LUMBAR José Domingo Pérez-Pérez Unidad de Ortopedia, Médica Sur Introducción. Las enfermedades degenerativas de la columna vertebral y del disco intervertebral son tan antiguas como la misma humanidad y tienden a ser más frecuentes en la misma medida que aumente la expectativa de vida de las poblaciones. La cirugía de la hernia de disco lumbar tiende también a evolucionar, perfeccionando sus técnicas, instrumentos y auxiliares de diagnósticos, con el objeto de garantizar al paciente un alivio objetivo y permanente del dolor minimizando así las posibles complicaciones y recaídas. Recientemente se ha incorporado la posibilidad de utilizar cuando es preciso, una gama de dispositivos para la estabilización interespinosa de la columna vertebral con el objeto de evitar el colapso del espacio intervertebral y secundariamente la compresión radicular e inestabilidad vertebral segmentaria. Material y métodos. Se incluyeron 25 pacientes, distribuidos por sexo en 19 hombres y seis mujeres, que fueron sometidos a cirugía para hernia de disco lumbar entre octubre 2007 y noviembre 2013, cuyas edades que al momento de la cirugía estaban comprendidas entre los 26 y 48 años, con media aritmética de 37.6 años con historia clínica de dolor lumbociático hasta de un año de evolución que recibieron previamente manejo conservador, sin respuesta terapéutica adecuada. El dolor pre y postoperatorio fue valorado mediante escala visual análoga, y su duración oscilaba entre tres y 12 meses, se documentó la presencia de hipoestesia en territorio de L5 y debilidad para la extensión del dedo gordo del pie en la mayoría de estos pacientes con signo de Lassegue positivo, dificultad para la marcha de talones y valsalva positivo. Se aplicaron instrumentos de medición el inventario breve del dolor (BPI), el cuestionario De RolandMorris para valoración de discapacidad por lumbalgia, así como el cuestionario para calidad de vida SF-36. Se estudiaron mediante radiografías simples de la columna lumbar AP y lateral con el paciente en bipedestación y descalzo y se incluyeron proyecciones dinámicas en flexión y extensión. También fueron valorados estudios de resonancia magnética en los que se reportaron diferentes grados de patología herniaria discal como abombamientos, protrusiones y extrusiones. Se consideraron como criterios de exclusión la cirugía lumbar previa, aquellos pacientes con lesiones discales en niveles múltiples y aquellos casos con patología discal L5-S1 en quienes está contraindicada la colocación del espaciador por criterios anatómicos en este segmento. Objetivo. Determinar la eficacia de los dispositivos de estabilización interespinoso como coadyuvantes en la cirugía de liberación radicular lumbar por procesos degenerativos discales. Resultados. A veintidós pacientes con síntomas unilaterales se les realizó descompresión unilateral mediante hemilaminectomía, discoidectomía, foraminotomía y liberación de la raíz afectada. A los tres restantes con sintomatología clínica bilateral, se le realizó descompresión bilateral. Se encontraron 22 pacientes con lesión L4-L5 y tres pacientes con lesión L3-L4. Los 25 pacientes fueron tratados con estabilizador interespinoso tipo WALLYS sobre el nivel lesionado, corroborando el nivel adecuado mediante imagen radiográfica digital trans-operatoria. El tiempo quirúrgico osciló entre 60 y 105 min con media de 96 min, reportándose sangrado transquirúrgico de 60 a 100 mL aproximados. Todos los pacientes se incorporaron a caminar con uso de faja lumbar a las 24 h del postoperatorio y su estancia hospitalaria duró de tres a cinco días. Cuatro pacientes presentaron durante la Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 95 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. manipulación quirúrgica fístula de líquido cefalorraquídeo (LCR), que fue oportunamente reparado con puntos de sutura primarios, y también fueron incorporados a la deambulación a las 24 h de la cirugía. Se utilizó drenaje tipo drenovac colocado en el plano fascio-muscular de 24 a 36 h y el criterio para retirarlo fue el aspecto serohemático de la secreción y el volumen < 50 mL en 24 h. Actualmente los 25 pacientes están satisfechos con el resultado final, con ausencia total de dolor, integrados a sus actividades laborales a partir de la cuarta semana de la operación, ningún paciente requirió ser reintervenido, no se presentó luxación del estabilizador interespinoso y los arcos de los movimientos en flexiónextensión, rotación y lateralización de la región lumbar son completos a partir de la sexta semana del postoperatorio. Conclusiones. Es bien sabido que el alivio inmediato del dolor radicular que sigue a la cirugía del disco lumbar herniado asegura un excelente resultado de las técnicas convencionales; sin embargo, un grupo de pacientes regresa al cabo de un tiempo con reagudización y aparición de dolor o síntomas de claudicación neurogénica explicados en parte por el colapso intersomático y de nueva cuenta compresión radicular. En pacientes jóvenes y con demanda de actividad física, siempre y cuando su lesión sea un solo nivel de afección, se considera útil la colocación de un dispositivo de espaciamiento interespinoso que parece coadyuvar el buen resultado postoperatorio. Sin embargo, es importante establecer que la técnica quirúrgica requiere de una curva de aprendizaje y la decisión final respecto a la utilización de dispositivos interespinoso vertebral en la cirugía de disco lumbar será tomada de acuerdo con los criterios del cirujano. De cualquier manera, el seguimiento a largo plazo de este grupo de pacientes será objeto de evaluación ulterior y sus resultados deberán ser analizados objetivamente luego de un seguimiento más prolongado de esta población. 14 COLANGITIS ESCLEROSANTE PRIMARIA ASOCIADA A CUCI Ricardo Ray Huacuja-Blanco, Alejandro Díaz-Girón-Gidi Unidad de Cirugía General, Médica Sur Caso clínico. Paciente masculino de 58 años de edad con los siguientes antecedentes de importancia: hipertensión arterial sistémica (2003), colitis ulcerativa crónica inespecífica (2004) que requirió proctocolectomía total con íleo-ano anastomosis y reservorio ileoanal, postoperado de colecistectomía abierta en 2005. Inició su padecimiento actual cuatro días antes de su ingreso con cuadro caracterizado por dolor abdominal tipo cólico en mesogastrio con irradiación a hipocondrio derecho, de intensidad moderada, acompañado de distensión abdominal, evacuaciones disminuidas en consistencia y fiebre cuantificada en hasta 39.3 ºC, astenia, adinamia y mialgias. A la exploración física FC 112 lpm, FR 14 rpm, TA 140/70 mmHg, SaO2 96%, Tº 39.3 ºC, palidez generalizada de tegumentos, cavidad oral y mucosas deshidratadas, campos pulmonares y exploración cardiaca sin ruidos ni soplos agregados, abdomen distendido, peristalsis aumentada en intensidad y frecuencia, blando, depresible, doloroso a la palpación profunda en mesogastrio e hipogastrio, sin datos de irritación peritoneal, el resto sin alteraciones. Laboratorios con Hgb 17.2 g/dL, Hto 52%, Leu 11.7, Neu absolutos 10.5, Na 133, K 3.66, Cl 100, CO2 22.4, Gluc 134, BUN 8.3, Cre 1.28, tiempos de coagulación y EGO sin alteraciones. Se realizó TAC de abdomen simple en la cual únicamente se reportaron cambios compatibles con colecistectomía previa y proctocolectomía, así como cambios degenerativos en columna 96 vertebral y calcificaciones aórticas. Se ingresó a piso con manejo analgésico y antibiótico; sin embargo, un día después persistía con la sintomatología, con aumento de dolor abdominal y agregándose icterica conjuntival, por lo mismo se tomaron pruebas de función hepática reportando BT 7.38, BD 3.25, BI 4.13, ALT 184, AST 79, FA 136, GGT 533, DHL 126. Se realizó USG de abdomen superior en el que se encontró esteatosis hepática difusa y ectasia de la vía biliar intra y extrahepática sin identificar sitio de obstrucción. Posteriormente, se realizó colangiorresonancia magnética en la cual se reportó estenosis segmentaria del tercio medio del conducto colédoco con tejido engrosado en su periferia asociado a dilatación ampulosa en su tercio distal, dilatación retrógrada de la vía biliar, quiste simple en el borde superior de la cabeza del páncreas y cambios inflamatorios pericapsulares renales. Debido a estos hallazgos se decidió realizar USG endoscópico complementario, así como CPRE con toma de biopsias, encontrando múltiples estenosis segmentarias de la vía biliar intra y extrahepática. El reporte de la biopsia transendoscópica de colédoco reportó fragmentos de epitelio biliar con metaplasia mucinosa e inflamación crónica leve, sin datos de malignidad. Se realizó el diagnóstico definitivo de colangitis esclerosante primaria, como manifestación extraintestinal de CUCI, el paciente evolucionó favorablemente y fue dado de alta a los seis días de internamiento. 15 SIGMOIDECTOMÍA Y RECONEXIÓN INTESTINAL LAPAROSCÓPICA, TRATAMIENTO INTEGRAL DE LA ENFERMEDAD DIVERTICULAR COMPLICADA Alejandro Díaz Girón-Gidi,* Noel Salgado-Nesme,** Francisco Vélez-Pérez,* Luis Alberto Espino-Urbina,** Hugo Alberto Luna-Torres,** José Manuel Correa-Rovelo* *Unidad de Cirugía, Médica Sur. **Departamento de Cirugía de Colon y Recto, INCMNSZ. Caso clínico. Masculino de 72 años de edad con los siguientes antecedentes de importancia: pólipo adenomatoso de colon tratado con polipectomía, gastritis erosiva aguda diagnosticada por endoscopia en julio 2009, en tratamiento actual con omeprazol. Antecedente de enfermedad diverticular de colon tres años previos, sin eventos previos de diverticulitis. Padecimiento actual: inició padecimiento aproximadamente 10 días previos a su ingreso con dolor abdominal tipo cólico, difuso predominantemente en hemiabdomen izquierdo, y fosa iliaca izquierda, sin irradiaciones, de intensidad 5/10 sin náusea ni vómitos, que no cedía tras la automedicación con mebeverina, por lo que acudió con médico tratante quien prescribió ciprofloxacino; posteriormente presentó progresión de los síntomas de forma abrupta, llegando a intensidad 8/10, por lo que acudió al Servicio de Urgencias para valoración. Al interrogatorio dirigido negó fiebre, cambio en hábitos intestinales, náusea o vómito. Exploración física: alerta, orientado, Glasgow 15, adecuada coloración de piel y tegumentos, buen estado de hidratación, cráneo y cuello sin alteraciones, tórax normolíneo, simétrico, con movimientos de amplexión y amplexación simétricos; a la percusión claro pulmonar, campos pulmonares bien ventilados, sin estertores ni sibilancias, ruidos cardiacos rítmicos, de buen tono e intensidad, sin soplos; abdomen blando, distendido, depresible, doloroso a la palpación media y profunda de fosa iliaca izquierda, rebote positivo en FII. Signo de Murphy (-), Giordano (-) McBurney (-). A la auscultación, peristalsis normal en intensidad y frecuencia, sin resistencia muscular. Resto sin alteraciones. Estudios de laboratorio y gabinete: Labs: hb 15.5, hto 45.6, pla 158, leu 10.3, neu abs Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. de estos pacientes presentan. Objetivo. Evaluar una serie corta de casos tratados por cirugía endovascular para salvamento de extremidad en pacientes con diabetes mellitus e isquemia crítica a los cuales se les realizó revascularización y angioplastia mediante técnica sub-intimal anterógrada. Material y métodos. Se revisaron los expedientes de 13 pacientes diabéticos con isquemia crítica, de los cuales ocho pacientes con un total de 10 extremidades inferiores fueron tratados mediante angioplastia subintimal anterógrada. Resultados. En siete extremidades inferiores, el segmento afectado fue la arteria femoral superficial, en cinco casos estaba asociada a lesiones de la arteria poplítea y en tres casos había afección únicamente de las arterias tibiales y arcos plantares y en cuatro casos estaba asociado a lesiones del segmento fémoropoplíteo. La angioplastia sub-intimal tuvo éxito técnico en nueve casos, de los cuales ocho tuvieron salvamento de extremidad a los seis meses, seis a los nueve y 12 meses. Se realizaron tres procedimientos de amputación menor y dos amputaciones supracondileas. La sobrevida libre de amputación a los 12 meses fue de 76% y la tasa de permeabilidad primaria fue de 89%. La sobrevida general fue de 100% a 12 meses. El índice de cicatrización fue de 3.8 meses ± 0.8. En cuatro casos se utilizó el sistema VAC y manejo avanzado de curación de heridas. Todos los pacientes fueron tratados en el postoperatorio con cilostazo, aspirina y/o clopidogrel. Ninguno estuvo anti-coagulado y todos recibieron estatinas en el postoperatorio. Conclusiones. La angioplastia subintimal anterógrada para salvamento de extremidad inferior en paciente con isquemia crítica y diabetes mellitus es un procedimiento adecuado con resultados aceptables en términos de salvamento de extremidad y menor morbi-mortalidad asociada a los procedimientos quirúrgicos abiertos convencionales. 8.8, linfo abs 1, tp 10.9, inr 0.99, glc 103, bun 25.3, creat 0.88, ac ur 3.34, na 136, p 3.32, alb 2.67, bt 0.82, alt 38, ast 23, fa 35, ggt 81, dhl 164. Tac simple de abdomen cambios en la grasa a nivel de sigmoides y colon descendente, absceso pélvico tabicado, inflamación de grasa perirrenal bilateral, lito en tercio medio de unión. pielocaliceal izquierda. Diagnóstico: diverticulitis Hinchey III. Tratamiento: hemicolectomía izquierda y colostomía por laparoscopia (29 de mayo 2013), reconexión intestinal laparoscópica 02 de diciembre 2013. 16 NUEVA TÉCNICA QUIRÚRGICA EN ALTERACIONES FACIALES. PROGNATISMO Aída F. López-Paredes,* Yesid J. Bolívar-Flores,** Guillermo Castorena-Arellano*** *Unidad de Cirugía Maxilofacial, **Unidad de Cirugía Plástica y Reconstructiva, ***Unidad de Anestesiología, Médica Sur Introducción. La cirugía ortognática es una práctica quirúrgica que involucra una precisa evaluación, diagnóstico y tratamiento de las alteraciones de crecimiento y desarrollo óseo facial. Específicamente hablando del prognatismo mandibular existen técnicas quirúrgicas descritas desde 1848 por el Dr. S.P. Hullhen, en 1957 por Trauner y Obwegeser, Epker, y Bell (1968), evolucionando hasta nuestros días. Objetivo. Aportar una nueva técnica quirúrgica minimizando las osteotomías, con resultados similares, disminuyendo la morbilidad. Material y métodos. Tomografía 3-D volumétrica, estereolitografía, cefalometría, ortopantomografía, modelos de estudio, fotografías intra-orales, fotografías extra orales, arco facial. Resultados. Se diseñó el procedimiento quirúrgico en la cefalometría, los modelos de estudio y estereolitografía. Diseñando guías quirúrgicas para realizar las osteotomías en el paciente con el objetivo de obtener el resultado quirúrgico planeado. Los resultados fueron satisfactorios, con estética facial, oclusión ortognática, conservando la función de la articulación temporomandibular, sin lesión del nervio mandibular, sin cicatrices faciales y satisfacción del paciente. Conclusiones. Es una técnica quirúrgica alternativa para la reducción de prognatismo mandibular, en los casos en los que para lograrlo se necesitan varias osteotomías mandibulares. 17 ANGIOPLASTIA SUB-INTIMAL ANTERÓGRADA PARA SALVAMENTO DE EXTREMIDAD INFERIOR EN PACIENTES DIABÉTICOS CON ISQUEMIA CRÍTICA Ignacio Escotto-Sánchez, Anaya S.E, Sougarret G.B, González D.N. Clínica Vascular, Unidad de Cirugía, Médica Sur Introducción. La isquemia crítica de las extremidades inferiores se puede presentar hasta en 48% de los pacientes diabéticos con enfermedad arterial periférica. Es la causa de amputación de miembros pélvicos más frecuente en este grupo de pacientes diabéticos, y asociada a enfermedad renal terminal en fase de hemodiálisis tiene una sobrevida menor a 27% a cinco años, lo cual complica mucho la estrategia a seguir para revascularizar estas extremidades con la finalidad de evitar su pérdida. La angioplastia trans-luminal percutánea es una opción en pacientes con lesiones estenóticas cortas, pero tiene resultados muy variables en términos de salvamento de extremidad en lesiones oclusivas y largas tanto por abajo como por arriba de rodilla como habitualmente más de 64% 18 GUÍA QUIRÚRGICA PARA LA COLOCACIÓN DE IMPLANTES DENTALES Aída F. López-Paredes,* A. Carolina Rosales-López** *Unidad de Cirugía Maxilofacial, **Unidad de Odontología Prostodoncia. Introducción. Es complejo lograr paralelismo al colocar uno o varios implantes dentales, maxilares o mandibulares, independientemente del sistema de implantes que se utilice. El estándar de oro para la colocación de implantes está disponible desde hace muchos años en diversas casas comerciales a un costo elevado y gran inversión de tiempo. Objetivo. Lograr una alternativa de guía quirúrgica de muy bajo costo, de pronta elaboración, con la que sea posible la adecuada ubicación de los implantes (paralelismo, angulación) sin lesionar estructuras vitales, sin realizar colgajos, con heridas quirúrgicas de 3 a 6 mm, facilitando su rehabilitación protésica en función y estética. Material y métodos. La guía quirúrgica que se presenta se ha utilizado en la colocación de 100 implantes dentales de diversas casas comerciales. Criterios de inclusión: necesidad de uno o varios implantes dentales, independientemente de su localización u origen de la pérdida dental (infecciones, tumores, traumatismos, etc.), edad entre 12 y 81 años, ambos sexos con o sin necesidad de reconstrucción ósea o de tejidos blandos con autoinjertos o aloinjertos. Criterios de exclusión: enfermedades metabólicas o endocrinas descompensadas. Perfil preoperatorio, ortopantomografía, tomografía volumétrica 3D. Resultados. En los pacientes en los cuales se usó esta guía quirúrgica se obtuvo una adecuada colocación de los implantes, teniendo en cuenta paralelismo, angulación, profundidad, distancia entre diente e implante, o entre implante e implante, además de Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 97 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. 19 valorar disponibilidad ósea y grosor de la mucosa. Conclusiones. Con este método se obtuvo adecuado paralelismo, angulación, profundidad, distancia entre implantes o diente e implante, minimizando morbilidad. Con una rehabilitación protésica estética y funcional. El método tuvo un costo significativamente menor que el de guías quirúrgicas existentes, con resultados similares. edad con antecedente de DM2 (2003), HPB, dislipidemia (2013) y síndrome de Hakim-Adams (2012) (hidrocefalia normotensiva idiopática) en tratamiento. Colocación de válvula de derivación ventrículo-peritoneal en septiembre 2012. Colocación de Stent carotídeo en marzo 2013. Tres meses de evolución con protuberancia a nivel inguinal derecho, no reductible, de consistencia blanda, no dolorosa, sin cambios en la coloración dérmica, no asociada a otra sintomatología. USG 20 de abril 2013: hernia inguino-escrotal derecha con contenido de epiplón y asas intestinales. Durante su estancia hospitalaria se realizó plastia inguinal derecha tipo Lichtenstein, bajo anestesia general balanceada de 1:45 h, con tiempo quirúrgico de 1:15 h, con sangrado de 20 mL, con BT +680, sin incidentes reportados, con hallazgo de hernia con contenido de asas intestinales y catéter ventrículo-peritoneal. Las complicaciones informadas relacionadas con la derivación VP incluyen su migración y extrusión a través de la vagina, ano, boca, ombligo y uretra. Como factores responsables de la propulsión del extremo peritoneal del shunt VP, se incluyen: a) Peristaltismo intestinal, b) Efecto de “martillo de agua” del fluido cerebro espinal, y c) Aumento intermitente de la presión intraabdominal. La presencia de un saco herniario puede ser un factor predisponente disponible automáticamente para la migración de la derivación VP al escroto. GASTRECTOMÍA LAPAROSCÓPICA EN EL TRATAMIENTO DE ANGIODISPLASIAS GÁSTRICAS: REPORTE DE UN CASO Francisco Vélez-Pérez,* Fredy Chablé-Montero,** Eduardo Cerda-Contreras,*** Alejandro Díaz-Girón,* Carlos López-Caballero,* Ricardo Ray Huacuja-Blanco,* Eduardo Villegas-Tovar,* Mario González-Chávez,* Gonzalo Ramón-Lemus* *Unidad de Cirugía General, **Anatomía Patológica, ***Departamento de Gastroenterología y Endoscopia, Médica Sur Caso clínico. Femenino 72 años de edad, infección por virus de hepatitis C (VHC) 2009, diabetes mellitus (DM) de larga evolución, hipertensión arterial sistémica (HAS) de larga evolución 2010, sangrado de tubo digestivo alto (STDA) secundario a gastritis erosiva por consumo de medicamentos. Padecimiento actual. Astenia, adinamia, ataque al estado general, palidez de piel y tegumentos, evacuaciones melénicas, STDA. Motivo de ingreso. Anemia, Hb (hemoglobina) 7.1 g/dL, descenso de Hb hasta 5.3 g/dL, STDA. Estudios de extensión. Octubre 2013, panendoscopia: ectasias vasculares antrales, tratadas con argón plasma a 30 watts 2 L/min, sin evidencia de hipertensión portal. Diciembre 2013, panendoscopia: evidencia de re-sangrado en capa a nivel de antro gástrico a pesar de tratamiento con argón plasma. Tratamiento: antrectomía laparoscópica en Y de Roux. 20 21 Feria Luis Lemus Ramón, Ricardo Ray Huacuja-Blanco, Carlos López-Caballero Unidad de Cirugía, Médica Sur Introducción. Las metástasis cutáneas son un evento raro en dermatología, hay que tener en cuenta que pueden ser el primer marcador de la enfermedad y que asimismo pueden ser la primera señal de progresión. Generalmente las cutánides tienen la misma distribución por sexos que los primarios, siendo las cutánides más frecuentes en mujeres las procedentes de la mama, y en el hombre las procedentes de pulmón. La pared abdominal es la localización más frecuente de las metástasis cutáneas y hasta en 10% se afecta el ombligo. Caso clínico. Femenino de 87 años a quien en febrero 2009 se realizó PET-CT encontrándose tumoración apical izquierda, motivo por el cual se realizó resección en cuña de dicha tumoración (reporte de patología: cáncer adenoescamoso de pulmón). No recibió tratamiento con quimioterapia ni radioterapia dado el estadio del tumor. Inició con dolor abdominal seis meses previos, localizado en meso e hipogastrio de tipo punzante, el cual aumentaba al realizar esfuerzos físicos y con maniobra de Valsalva, disminuyendo en el decúbito supino y durante la relajación de la pared abdominal. Asociado al cuadro, presentó distensión abdominal posprandial con dispepsia. El sitio del dolor lo refirió en la zona donde le realizaron la plastia umbilical hace seis años. En febrero 2013 se realizó plastia de pared abdominal, durante la cirugía se hizo disección cuidadosa de todo el saco herniario y se colocó malla de prolene, se envió saco herniario y piel a patología, que reportó adenocarcinoma escamoso de pulmón. CONTENIDO INUSUAL DEL SACO HERNIARIO. HERNIAS RARAS O POCO COMUNES Gonzalo Manuel Torres-Villalobos, José Manuel Correa-Rovelo, Mario Andrés González-Chávez, Carlos López-Caballero, Angélica Yanine López-Ramírez, Humberto Hidalgo-Ibarra Unidad de Cirugía General, Médica Sur Introducción. Las hernias raras de pared abdominal se denominan así por lo infrecuente de su presentación y por el contenido inusual de su saco. En este grupo pueden incluirse: a) La hernia de Amyand (apéndice vermiforme inflamado dentro de un saco herniario inguinal), b) Hernia de Garengeot (presencia del apéndice vermiforme en una hernia femoral), c) Hernia de Littre [divertículo de Meckel (persistencia de la parte intestinal de conducto onfalomesentérico, comunicación entre el saco vitelino y el intestino primitivo medio) en el interior de cualquier orificio herniario], d) Hernia de Petit [evaginación de peritoneo o saco, con o sin contenido visceral (grasa retroperitoneal, colon, intestino delgado o riñón) a través del triángulo de Petit o triángulo lumbar inferior], e) Hernia de Grynfeltt-Lesgaft [evaginación de peritoneo o saco, con o sin contenido visceral (grasa retroperitoneal, colon, intestino delgado o riñón) a través del triángulo de Grynfeltt-Lesgaft o triángulo lumbar superior], f) Hernia de Richter (o enterocele parcial. Protrusión y/o estrangulación de sólo una parte de la circunferencia del borde antimesentérico del intestino a través de un defecto de pared abdominal pequeño y rígido), g) Hernia de Spiegel, entre otras. Caso clínico. Varón de75 años de 98 ADENORCARCINOMA ESCAMOSO DE PULMÓN CON METÁSTASIS A PIEL Y SACO HERNIARIO 22 MANEJO DE FÍSTULA AV RENAL POSTRAUMÁTICA. REPORTE DE UN CASO Eduardo Villegas, Regina Faes, Ricardo Ray Huacuja Blanco, Mario Andrés González, Ramón Lemus-Suárez, Alejandro Díaz, Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Daniel Gómez, Francisco Vélez-Pérez, Arturo Ramírez, Manuel Ojeda-Valdez, José Manuel Correa-Rovelo Unidad de Cirugía General, Médica Sur Caso Clínico. Masculino de 45 años de edad con los siguientes antecedentes de importancia: alérgicos, traumáticos, quirúrgicos y transfusionales negados. Negó enfermedades crónico-degenerativas, negó consumo de medicamentos. Originario y residente de Estados Unidos, estancia en México desde una semana previa, consumo de alcohol y tabaco negados. Padecimiento actual: inició padecimiento actual el día de su ingreso, aproximadamente a las 3:45 de la mañana, a nivel de la carretera México-Puebla, sobre la lateral de la autopista, al presentar caída y rodamiento aproximadamente de 40 m, sin pérdida del estado de alerta y refiriendo dolor en tórax de predominio izquierdo y en región lumbar, por lo que se solicitó apoyo a transporte aéreo, el cual trasladó al paciente a esta institución para su manejo urgente. Exploración física: TA 90/52, FC 117, FR 25, T 36. Estuporoso, Glasgow de 10, con facies dolorosa, palidez generalizada de tegumentos, frío a la palpación, dermoabrasión periorbitaria que ocasionaba asimetría en hemicara izquierda, ojos simétricos, pupilas isocóricas y normorreflécticas, conjuntivas normocrómicas, escleras sin alteraciones, cavidad oral con mucosa oral deshidratada, con crepitación a la palpación de parrilla costal del lado izquierdo, presencia de yelco izquierdo a nivel de segundo espacio intercostal del lado izquierdo, abdomen blando depresible, doloroso a la palpación profunda en epigastrio, hipogastrio y fosa iliaca izquierda, peristalsis presente disminuida en intensidad y frecuencia, extremidades con crepitación a nivel de ambos tobillos, pelvis no vasculada, sin rotación de extremidades, al tacto rectal no se percibe descenso de la próstata, se evidenció sangrado a la colocación de sonda Foley. Estudios de laboratorio y gabinete. Hb de ingreso a Urgencias 9.3; Hto 25; plaq 98,000; VPM 9.1; TP 12.6 s; INR 1.1; TPT 33.4 s; fibrinógeno 118; DD 7,990. Glucosa 177; Na 140; k 5.6; Cl 112; CaC 8.6; P 4.4; Mg 1.4; GA pH 7.26; pCO2 31; HCO3 13; DIF 33. GA reportó pH 7.26; pCO2 31; pO2 138; SO2 99; HCO3 13.9; GAa 149; PaO2/FiO2 230; Shunt 8.9; EB -11.7; lactato 7. Tomografía con protocolo de trauma: lesión en hemisferios cerebrales, sin hemorragia subdural o epidural, neumotórax izquierdo de 70%, contusión pulmonar izquierda con presencia de colapso parcial, líquido libre en la cavidad peritoneal, sin presencia de neumoperitoneo, con laceración de 2 x 2 del riñón izquierdo, presencia de fractura bilateral de ambos tobillos. Impresión Dx y tratamiento: 1) Laparotomía exploradora: drenaje de hemoperitoneo de 3,000 mL, esplenectomía por lesión grado IV, hepatorrafia de dos laceraciones hepáticas, contusión pancreática, drenaje de hemotórax izquierdo con colocación de sonda endopleural. 2) Exploración retroperitoneal: hematomas perirrenales no expansivos. 3) Fístula traqueal por broncoscopia, y toracoscopía diagnóstica contusión pulmonar, aorta distal al cayado contundida, mediastino normal. Fracturas costales izquierdas sin tórax inestable. Colocan dos puentes línea axilar media y posterior. El paciente salió con apoyo hemodinámico con aminas, con sedación y ventilación mecánica invasiva a la Unidad de Terapia Intensiva donde se mantuvo con sonda foley, y con hematuria durante ocho días hasta presentar sangrado por sonda vesical abundante con hematoma vesical por lo que se interconsultó al Servicio de Urología, que colocó catéter de tres vías para cistoclisis continua, se realizó cistografía con presencia de sangrado activo, aproximadamente 1,000 cc, por lo que se decidió programar para cistografía con fluoroscopia donde se evidenció fístula AV renal secundaria a trauma contuso de abdomen cerrado, por lo que se decidió realizar embolización por parte de radiología intervencionista, la cual se realizó exitosamente, el paciente permaneció tres días más con irrigación continua por sonda de tres vías, pasó a piso para cuidados generales donde evolucionó favorablemente y 19 días después de su ingreso se decidió su egreso a domicilio por mejoría. 23 ESTUDIO COMPARATIVO DE AGENTES INTRAPERITONEALES PROFILÁCTICOS EN LA PREVENCIÓN DE ADHERENCIAS POSTOPERATORIAS Alejandro Díaz Girón-Gidi, Francisco Vélez-Pérez, Ricardo Ray Huacuja-Blanco, Mario Andrés González-Chávez, Eduardo Villegas-Tovar, Ramón Lemus-Suárez, Carlos López-Caballero, José Manuel Correa-Rovelo Unidad de Cirugía General, Médica Sur Introducción. Las adherencias postoperatorias surgen en casi 100% de cirugía abdominal. Los métodos utilizados actualmente tienen poca eficacia y son caros. Este estudio evaluó la eficacia del dióxido de cloro (ClO2) para disminuir el índice de adhesión intraabdominal en ratas. Se comparó con solución salina, así como dos fármacos actualmente aprobados por la FDA, Guardix® e Interceed®. Material y métodos. Se utilizaron ratas macho Wistar, de 10-12 semanas de edad con un peso de 250-300 g, se dividieron en cuatro grupos (n = 8) y se sometieron al modelo experimental Buckenmaier de adhesiones postoperatorias. Al final de la intervención quirúrgica a los animales se les administró uno de los cuatro tratamientos: Guardix®, Interceed®, solución salina 0.09% o una solución de ClO2 (10 mL de fórmula patentada a 70-100 ppm). Siete días más tarde se realizó una laparotomía para evaluar el número de adherencias, el índice de adhesión y tomar muestras histológicas. Para la comparación de resultados se emplearon la prueba de Kruskal-Wallis y análisis multivariable de Dunn. Resul tados. El número de adherencias y el índice de adherencias sultados. fueron significativamente menores en el grupo tratado con ClO2 (p < 0.05). No hubo diferencia significativa entre los fármacos aprobados por la FDA (Guardix® e Interceed®) y la solución salina. Los hallazgos histológicos fueron similares entre todos los grupos. Conclusiones. El tratamiento de ClO2 reduce significativamente la formación de adhesiones postoperatorias sin afectar el proceso de cicatrización de la herida. 24 RECTOCELE, UNA NUEVA ALTERNATIVA PARA SU MANEJO QUIRÚRGICO Ricardo Ray Huacuja Blanco, José Manuel Correa-Rovelo, Alejandro Díaz-Girón-Gidi, Francisco Vélez-Pérez, Eduardo Villegas-Tovar, Mario Andrés González-Chávez, Ramón Lemus-Suárez, Carlos López-Caballero, Ricardo Masao Buentello-García, C. Martínez-Miranda Unidad de Cirugía General, Médica Sur Introducción. El rectocele se define como una herniación de la pared anterior del recto y la pared posterior de la vagina en el lumen vaginal. Su prevalencia varía dependiendo de los estudios desde 30 hasta 93%; sin embargo, en la mayoría de las ocasiones el prolapso no es tan severo como para producir sintomatología, por lo que sólo 5 a 11% requerirá cirugía en algún momento. Este trastorno se produce por una debilidad o un defecto en el tabique rectovaginal, así como de la pared anterior del recto y posterior de la vagina. Afecta principalmente a multíparas. La sintomatología no Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 99 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. siempre es clara; el síntoma que se vincula con mayor frecuencia es el estreñimiento, pero las pacientes pueden presentar prolapso, sensación de ocupación constante del ámpula rectal, dolor y opresión vaginal, incontinencia urinaria, incontinencia fecal, dispareunia, hemorragia, así como dificultad para la evacuación que involucra la necesidad de maniobras digitales para facilitar la misma. Gran parte del tratamiento quirúrgico se ha descrito en la literatura ginecológica, por lo general, en asociación con otros procedimientos para corregir trastornos de la estática pélvica. Existen diferentes técnicas quirúrgicas descritas para el tratamiento del rectocele, utilizando diferentes tipos de abordaje: transanal, transvaginal, transperineal o transabdominal; sin embargo, ninguna de estas técnicas es óptima. El abordaje transanal fue descrito por Sullivan, et al. y modificado por Bresler, et al., usando una engrapadora lineal ENDO GIA de 30 mm. Objetivo. Describir una modificación, ideada por nuestro grupo, de algunas técnicas ya conocidas en cuanto a su reparación por vía transanal mediante el uso de una engrapadora lineal GIA de 75 mm. Material y métodos. Entre los meses de octubre y noviembre 2008 se intervinieron quirúrgicamente tres pacientes con un promedio de edad de 65 años, con diagnóstico de rectocele anterior con defectos mayores de 3 cm evaluados por defecograma. Una paciente con diagnóstico de enfermedad hemorroidal mixta crónica, misma que se corrigió quirúrgicamente junto con su patología de base. Preparación preoperatoria: se preparó mecánicamente el colon 24 h previas a la intervención con 45 mL de una solución de fosfato de sodio, se administró una dosis intravenosa de 1 g de Ertapenem 30 min antes de iniciar la intervención y se utilizó bloqueo peridural en todas las pacientes. Técnica quirúrgica: se colocó a las pacientes en posición de litotomía, posteriormente se infiltró lidocaína al 0.5% en 1:200,000 unidades de epinefrina en el tabique rectovaginal con el objetivo de elevar la pared posterior vaginal y evitar lesiones a la misma; se localizó el rectocele, el cual fue traccionado a través del canal anal con pinzas de Allis y se realizó grapeo desde la base del mismo con un solo disparo con una engrapadora lineal cortante de 75 mm (PROXIMATE LINEAR CUTTER Ethicon Endo-Surgery, Inc. Cincinnati R), extrayendo por completo la pieza quirúrgica. Conclusión. Dentro de las complicaciones postoperatorias más frecuentes de la reparación del rectocele se encuentran la incontinencia fecal, infección, formación de fístulas recto-vaginales y recurrencia del prolapso. Son múltiples las vías de abordaje para esta patología, pero la transanal se ha visto como la mejor, ya que repara anatómicamente el defecto y mejora la calidad de vida, así como la morbilidad. Los resultados son satisfactorios en nuestros pacientes, aunque requerimos una muestra mayor a largo plazo para su correcta evaluación. 25 DIVERTÍCULOS YEYUNALES. UNA EXTRAÑA CAUSA DE SANGRADO DE TUBO DIGESTIVO Ricardo Ray Huacuja-Blanco, José Manuel Correa-Rovelo, Alejandro Díaz-Girón-Gidi, Francisco Vélez-Pérez, Eduardo Villegas-Tovar, Mario Andrés González-Chávez, Ramón Lemus-Suárez, Carlos López-Caballero, Ricardo Masao Buentello-García, C. Martínez-Miranda Unidad de Cirugía General, Médica Sur Caso clínico. Masculino de 41 años que inició su padecimiento cuatro días previos a su ingreso con dolor abdominal difuso de tipo cólico, intensidad 5/10, sin irradiaciones, que mejoraba con el reposo, acompañado de aproximadamente cuatro evacuaciones 100 de características melénicas, fétidas, por día, malestar generalizado, astenia, adinamia, hiporexia, palidez generalizada de tegumentos y pérdida del estado de alerta, motivo por el cual acudió a un hospital no gubernamental en su lugar de origen en donde se realizó panendoscopia, la cual se reportó sin alteraciones. Durante su internamiento persistió con evacuaciones melénicas y disminución de los niveles de hemoglobina hasta 6.1 g/dL, requiriendo hemotransfusión de tres paquetes globulares; se decidió realizar colonoscopia, con reporte verbal por parte del familiar de múltiples coágulos, sin encontrar sitio de sangrado activo. El paciente decidió alta voluntaria y fue referido a la Fundación Clínica Médica Sur para continuar con abordaje diagnóstico y terapéutico. A su ingreso al Servicio de Urgencias se encontraba alerta, orientado, con palidez generalizada de tegumentos y hemodinámicamente estable, se decidió su hospitalización en la cual persistió con evacuaciones sanguinolentas de aproximadamente 2,500 mL en 24 h, además de compromiso hemodinámico con hipotensión y taquicardia, requiriendo hemotrasfusión de dos paquetes globulares y manejo integral del estado de choque. Fue valorado por el Servicio de Cirugía General, que debido a las condiciones clínicas decidió intervención quirúrgica, realizando laparotomía exploradora debido a sangrado de tubo digestivo de etiología a determinar. Durante la intervención se identificaron múltiples divertículos en la porción antimesentérica del yeyuno, aproximadamente a 20 y 40 cm del ángulo de Treitz, por lo cual se realizó resección intestinal de dicho segmento de yeyuno (aproximadamente 20 cm), entero-enteroanastomosis latero-lateral mecánica y lavado de cavidad. En el reporte de patología se reportaron múltiples divertículos con notable adelgazamiento de la capa muscular de yeyuno y hemorragia reciente. El paciente evolucionó de manera favorable durante su estancia, con adecuado control analgésico y tolerancia de la vía oral, se decidió su egreso sin complicaciones. 26 TRATAMIENTO DEL PROLAPSO RECTAL RECIDIVANTE. ABORDAJE PERINEAL. REPORTE DE UN CASO C Martínez-Miranda, José Manuel Correa-Rovelo, Ricardo Ray Huacuja-Blanco, Carlos López-Caballero, Eduardo Villegas-Tovar, Ramón Lemus-Ramírez, Mario Andrés González-Chávez, Francisco Vélez-Pérez, Alejandro Díaz Girón-Gidi, Ricardo Masao Buentello-García Unidad de Cirugía General, Médica Sur Caso clínico. Femenino de 73 años de edad. Inició padecimiento actual seis meses previos a su valoración por salida completa, a través del ano, de todas las estructuras del recto. En un principio, el prolapso podía reducirse de forma espontánea, en especial en decúbito, posteriormente, eran necesarias maniobras manuales con ayuda de un familiar. Además, presentaba incontinencia anal importante, 20 puntos en una escala de Wexner. Como antecedente fue intervenida en otra institución, realizándose procedimiento de Ripstein. A la exploración física se evidenció disminución del tono del aparato esfinteriano, flacidez del anillo esfinteriano y una modesta contracción involuntaria. Posterior a estudios de laboratorio y gabinete fue intervenida quirúrgicamente, realizándose rectosigmoidectomía perineal, anastomosis coloanal (procedimiento de Altemeier) y plastia posterior de los elevadores del ano. La paciente evolucionó satisfactoriamente al procedimiento quirúrgico. Actualmente se encuentra con incontinencia anal parcial, que mejoró gradualmente. El procedimiento de Altemeier (rectosigmodectomía) es una técnica quirúrgica por vía perineal con una baja Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. morbilidad y mortalidad. Útil como alternativa para el manejo del prolapso rectal completo recidivante. Es indicado en pacientes de edad avanzada, enfermedades concomitantes y riesgo quirúrgico elevado. 27 REPORTE DE CASO: TUMORES CARCINOIDES ATÍPICOS MULTICÉNTRICOS CON COMPONENTE TUBULAR EXTENSO Y DIFERENCIACIÓN DE CÉLULAS DE PANETH Ricardo Masao Buentello-García, José Manuel Correa-Rovelo Unidad de Cirugía General, Médica Sur Introducción. Los tumores carcinoides gastrointestinales tienen una incidencia de 10/1,000,000 hab, presentan un crecimiento lento comparado con adenocarcinomas gastrointestinales, generalmente son indolentes, pero en algunos casos tienen una clínica agresiva. En 1888 Lubarsch describió las características microscópicas de un paciente con múltiples carcinoides de íleo, pero se refirió a ellos como carcinoma; dos años después, Ransom reportó la clínica del síndrome carcinoide en un paciente con un tumor carcinoide de íleon y metástasis hepáticas. En 1907 Oberndorfer introdujo el término karzinoide para describir estos tumores. El íleon es la localización más frecuente, afectando más a mujeres que a hombres (1.6 vs. 1.1, respectivamente), la edad de diagnóstico es en general a los 64.2 años. Caso clínico. Paciente de 89 años que ingresó al Servicio de Urgencias de nuestra institución el 09 de febrero 2014 con dolor tipo cólico ENA 8/10 en fosa iliaca derecha, sin irradiaciones, sin datos exacerbantes o atenuantes acompañado de náusea sin llegar a vómito, diaforesis nocturna y cuatro evacuaciones diarreicas, pérdida de peso 6 kg en seis meses. A la exploración física se encontró paciente alerta, reactiva, orientada, cooperadora, palidez de tegumentos, cabeza y cuello normales, ruidos cardiacos rítmicos con adecuado tono e intensidad, campos pulmonares con adecuada ventilación, abdomen blando, distendido, depresible, doloroso a la palpación media y profunda en fosa iliaca derecha e hipogastrio, peristalsis aumentada en frecuencia e intensidad, a la percusión timpánica en marco cólico, talopercusión (+), Rovsing (+), extremidades superiores e inferiores sin alteraciones. SV: TA 120/65, FC 100, FR, 20, Temp 36.5 ºC. AHF: carga DM2 lado paterno, APNP: tabaquismo 10 cigarros/día/10 años. APP: alergia (quinolonas). En 1970 extirpación de nódulo tiroideo y colecistectomía. USG 09 de febrero 2014: Masa en hueco . pélvico, derecho vs. ovario quístico de gran tamaño. PET-CT: región pélvica, lesión quística multilobulada de 12.5 cm x 8 cm, discreto metabolismo en una lesión quística con componente sólido en TAC del anexo derecho, bocio intratorácico multinodular a expensas de lóbulo 4, asociada a otra lesión de las mismas características adyacente a mesocolon. Hígado con dos imágenes heterogéneas en segmento II y VI. Dx. Prequirúrgico: tumor ovárico derecho. Cirugía realizada: laparotomía exploradora + oforectomía derecha + adherenciolisis + resección intestinal + entero-entero anastomosis latero-lateral mecánica + omentectomía total + lavado peritoneal. Manejo: conservador. Histopatología, descripción de la muestra: tumor de ovario derecho (midió 13.6 cm, 12.2 cm y pesó 425 g), tumor maligno compatible + múltiples metástasis con tumor de células + múltiples metástasis en mesenterio y pared abdominal. Dx: carcinoides atípicos multicéntricos con componente tubular extenso y diferenciación de células de Paneth, con extensión a la capa muscular y la serosa, e invasión. La paciente presentó una evolución favorable después del procedimiento quirúrgico y fue dada de alta del servicio con estudios de control programados y cita con su médico tratante. Discusión. La paciente presentó un tumor carcinoide de íleon con una clínica característica de síndrome carcinoide que ocurre en 8-10% de los pacientes con tumor carcinoide, la localización más frecuente es gastrointestinal (67%), del cual 25% son de intestino delgado, 12% apéndice y 14% recto. Manifestaciones locales como masa, sangrado, obstrucción o perforación, reflejan invasión o fibrosis, síntomas como diaforesis, diarrea o broncoespasmo son reflejo de la secreción de aminas y péptidos. El procedimiento quirúrgico es el único que puede lograr curación, dependiente de la cuidadosa selección del paciente. Los carcinoides atípicos son formas agresivas con actividad mitótica aumentada. A pesar de ser reconocidos por más de un siglo, la sobrevida de los pacientes no ha cambiado a lo largo de tres décadas, debido a que un diagnóstico temprano no es frecuente porque la mayoría de los tumores son asintomáticos; por lo tanto, es necesario que estos pacientes sean manejados por endocrinólogos, gastroenterólogos, oncólogos, radiólogos intervencionistas y cirujanos. Conclusiones. Se presenta un caso de tumor carcinoide atípico intestinal el cual fue manejado quirúrgicamente, el correcto diagnóstico y selección del paciente para tratamiento quirúrgico es resultado de un trabajo interdisciplinario que tiene impacto positivo en la calidad de vida del paciente. Se requieren de más líneas de investigación para determinar marcadores séricos, reportes de series quirúrgicas y el desarrollo de terapéutica molecular para mejorar la localización y pronto diagnóstico que aumenten la sobrevida y calidad de vida. IMAGEN-RADIOLOGÍA 28 TROMBOSIS “DEBUT DE LA AUTOINMUNIDAD” Daniela Alejandra Martínez-Del Razo, Luis Felipe Alva-López, Ricardo Becerra-Ulloa Unidad de Imagenología, Médica Sur Introducción. Se presenta el caso de seis pacientes, aparentemente sanos en la tercera década de la vida, hombres y mujeres cuya primera manifestación de enfermedad autoinmune fue trombosis. Estos pacientes negaron alguna enfermedad y acudieron al Servicio de Urgencias por disnea o dolor abdominal, los estudios de laboratorio de rutina de primer contacto como biometría hemática, examen general de orina, entre otros, no mostraron alteración; sin embargo, posterior a los estudios tomográficos con contraste se decidió ingreso para buscar la causa de trombosis. Cabe destacar que cuatro de los seis pacientes refirieron antecedentes heredofamiliares de enfermedades autoinmunes. Material y métodos. Por medio de tomografías contrastadas o angiografías se diagnostica trombosis en diversos sitios, como es tromboembolia pulmonar masiva, con infartos pulmonares, trombosis mesentérica, trombosis de tronco celiaco y arterias renales con infarto renal. Resultados. Durante la estancia hospitalaria de los pacientes se diagnostica a cuatro pacientes con lupus eritematoso sistémico y dos más con Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 101 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Daniela Alejandra Martínez-Del Razo, Luis Felipe Alva-López, Diana Luz Gutiérrez-Espinosa Unidad de Imagenología, Médica Sur síndrome anti-fosfolípidos, que son estados pro-coagulantes y no se encontró alguna otra entidad a la cual se debiera la trombosis en estos pacientes. Conclusiones. La revisión de estos casos clínicos es interesante, ya que todos se conocían sanos y ninguno de los pacientes refería manifestaciones articulares, oculares, muco-cutáneas, eventos previos de trombosis o algún otro signo o síntoma de enfermedad autoinmune. 29 Introducción. Se presenta el caso de dos pacientes con síndrome aórtico agudo, el primer paciente presentó dolor torácico de tipo lacinante, irradiado a la mandíbula, acompañado de síntomas vasovagales como diaforesis; paciente fumador y con diabetes mellitus tipo 2, hipertensión arterial sistémica de larga evolución, ambas mal controladas; la segunda paciente cursaba la tercera década de la vida, negó dolor; sin embargo, presentó síncope, padecía síndrome de Marfán. Material y métodos. Mediante la historia clínica, el interrogatorio dirigido y la clínica, se sospechó síndrome coronario agudo y mediante la angiotomografía se confirmó el diagnóstico de disección aórtica, en ambos casos involucraban los vasos supraórticos y la aorta torácica abdominal hasta su bifurcación en las arterias iliacas. Resultados. Gracias a los clínicos se pensó en el diagnóstico de disección aórtica por medio de la angiotomografía, la cual tiene como ventaja la rapidez, además de ser un estudio no invasivo que cuenta con un equipo dual helicoidal y presenta una sensibilidad de 94% y especificidad de 100%, excepto en los casos de disección aórtica ascendente, para lo cual la especificidad y sensibilidad baja a 87%. Al realizar la angiotomografía se observó la imagen del flap o colgajo de la capa media, lo cual es indicativo de disección aórtica, y además de ser diagnóstico, tiene gran importancia, ya que mientras más grueso sea el colgajo o flap más delgada será la pared externa de la luz falsa ergo, siendo más probable la ruptura. Conclusión. La tomografía no sólo confirma el diagnóstico, sino también orienta al manejo y advierte de complicaciones. NO TODO LO QUE CAPTA ES CÁNCER Daniela Alejandra Martínez-Del Razo, Luis Felipe Alva-López, Juan Carlos García-Reyna, Ricardo Becerra-Ulloa Unidad de Imagenología, Médica Sur Introducción. Los casos presentados representaron un reto diagnóstico, ya que los pacientes manifestaron alteraciones sistémicas, como ataque al estado general, astenia, adinamia, pérdida ponderal, entre otros; lo cual sustentó la posibilidad de neoplasia, y posteriormente por medio de estudios de patología y laboratorio fueron descartados. Sin embargo, aunque el PET/CT fue negativo para malignidad, fue positivo para proceso inflamatorio. Material y métodos. La imagen funcional con la tomografía por emisión de positrones (PET) desempeña un papel cada vez más importante en el diagnóstico, la estadificación de la enfermedad maligna, en la planificación terapéutica y en el seguimiento posterior a tratamiento. Las imágenes PET con el flúor-18 marcado con análogo de la glucosa 18-fluorodeoxiglucosa (FDG) es una herramienta de imagen para el estudio del cáncer. FDG PET complementa las modalidades de imágenes anatómicas de la tomografía computarizada (TC) y resonancia magnética. Mientras la TC proporciona una localización precisa de los órganos y las lesiones, PET proporciona información sobre la función de los tejidos, tanto normal como patológica. Los diseños actuales constituyen un escáner TC con un escáner de PET, con una cama de paciente común para ambos sistemas. Las imágenes de TC se adquieren primero y se utilizan para generar los factores de atenuación de corrección que deben aplicarse a los datos de PET para corregir el efecto de la atenuación de fotones. Al finalizar el escaneo TC y PET están disponibles para su revisión por separado o en el modo de fusión con una mezcla seleccionable de datos de las dos modalidades. Resultados. La FDG no es específica para el cáncer, se sabe que hay un aumento del transporte de glucosa en las células malignas. Sin embargo, existen muchas otras entidades que producen aumento anormal del metabolismo en diferentes sitios corporales. Al combinar PET/CT facilita la separación de la captación fisiológica normal de captación patológica, proporciona la localización exacta de las anomalías funcionales y reduce la incidencia de los estudios de imágenes de falsos positivos y falsos negativos. Valores de captación estandarizados (SUV) sólo con PET se han utilizado para ayudar a diferenciar un tumor benigno de una lesión maligna, con un SUV de 2.5 a menudo se cita como una guía para el corte entre la captación benigna (SUV < 2.5) y maligna de SUV ≥ 2.5. Conclusión. El propósito de este trabajo es presentar diversos procesos inflamatorios, no neoplásicos por PET/CT, como son sarcoidosis, amiloidosis, vasculitis, histoplasmosis, infecciones por el complejo MAC y procesos virales como VHC. 30 ROLL DE LA TOMOGRAFÍA HELICOIDAL EN EL DIAGNÓSTICO DE DISECCIÓN AÓRTICA 102 31 HEMANGIOMA ESCLEROSANTE “NÓDULO PULMONAR DOLOROSO” Daniela Alejandra Martínez-Del Razo, Luis Felipe Alva-López, Carlos Rojas-Marín, Ricardo Becerra-Ulloa Unidad de Imagenología, Médica Sur Introducción. Se presenta el caso de un paciente femenino de 20 años de edad, de raza latina, sin antecedentes de importancia, la cual inició con dolor siete días previos a su ingreso a esta institución con dolor torácico de tipo opresivo, sin atenuantes ni exacerbantes, acompañado de disnea de medianos esfuerzos, el dolor se intensificaba, motivo por el cual acudió al Servicio de Urgencias, donde se realizó exploración física, la cual no arrojó ninguna alteración además del dolor referido; los signos vitales y exámenes de laboratorio se encontraron dentro de parámetros normales, en los estudios de gabinete resaltó en la placa simple de tórax un nódulo en el hemitórax izquierdo. Material y métodos. Se realizó posterior a la placa simple una tomografía con contraste en la cual se identificó un nódulo apical izquierdo de bordes bien definidos de 2.6 cm y con realce al medio de contraste, motivo por el cual se decidió realizar biopsia guiada por tomografía. Resultados. El estudio histológico reportó hemangioma esclerosante. Conclusión. El hemangioma esclerosante es una neoplasia benigna del pulmón descrita en los años 50, poco frecuente, hasta 2012 se reportaron sólo 160 casos en la literatura mundial. Los neumocitos tipo II son los células más aceptadas de su histogénesis, también es conocido como neumocitoma, histiocitoma pulmonar y pseudotumor xantomatoso, su forma de Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. presentación clásica es como un nódulo pulmonar solitario y puede presentar extensión a ganglios linfáticos locales. Clínicamente se caracteriza por dolor torácico, hemoptisis e historia de neumonía previa. 32 publicados para la valoración de estos dispositivos. Los cuerpos extraños pueden simular dispositivos médicos o los dispositivos médicos se pueden comportar como cuerpo extraño, se deben reconocer, ya que pueden ser un problema más adelante. Objetivo. Mostrar los casos más sobresalientes de hallazgos inesperados en estudios de imagen, donde algunos no fueron sospechados inicialmente. Material y métodos. Se realizó un estudio retrospectivo, retroelectivo del 2010 a 2014 con registro en el archivo médico y en el archivo del Departamento de Imagen en Médica Sur. Se analizaron imágenes representativas de los casos más sobresalientes. Resultados. Se obtuvieron 20 casos de pacientes con diagnóstico por imagen de cuerpo extraño en un rango de edad entre uno a 88 años, con una media de 39.1 años, sin predominio de sexo. La localización anatómica en el tracto digestivo más frecuente fue en el tercio superior de esófago (30%). Se obtuvieron 20 casos de pacientes con diagnóstico por imagen de cuerpo extraño en un rango de edad entre uno a 88 años, con una media de 39.1 años, sin predominio de sexo. La localización anatómica en el tracto digestivo: en el tercio superior del esófago en 30%; 25% en estómago, 15% en tercio medio del esófago, 10% en colon ascendente y sigmoides, 5% para tercio inferior del esófago, yeyuno, peritoneo y subhepático. Los cuerpos extraños más comunes encontrados fueron: monedas, cáscaras de camarón y espinas de pescado. Entre los menos comunes: tornillos, prótesis, vidrio, piedras DIU en espiral y tabletas. Sólo un paciente tenía antecedente psiquiátrico. El tratamiento por el Servicio de Endoscopia fue realizado en 95% y 5% fue intervenido quirúrgicamente. Conclusión. Los cuerpos extraños son poco frecuentes, pero son importantes e interesantes, pueden ser pasados por alto y pueden causar daño al paciente, incluso pueden simular la apariencia de un dispositivo médico. La interpretación del ultrasonido, tomografía computarizada y la resonancia magnética deben diferenciar entre un dispositivo médico o un cuerpo extraño. La ingestión de cuerpo extraño se ve en cuatro grandes categorías de pacientes: a) Niños, b) Personas mentalmente discapacitadas, c) Adultos con comportamiento sexual inusual y d) Adultos normales con factores predisponentes. Afortunadamente, la gran mayoría de todos los objetos tragados pasan a través del tracto gastrointestinal sin ningún problema, se ha descrito que menos de 1% tiene riesgo de perforación intestinal. Se debe tomar en cuenta el tamaño, el material y la monitorización continua con estudios de imagen cuando se toma una conducta expectante. CÁNCER DE MAMA EN HOMBRES Daniela Alejandra Martínez-Del Razo, Luis Felipe Alva-López, Juan Carlos García-Reyna Unidad de Imagenología, Médica Sur Introducción. El cáncer de mama masculino en una entidad poco frecuente, representa menos del 1% de todos los cánceres en el género masculino, por lo que existe poca información acerca de esta patología. Aunque todos los subtipos de carcinomas de mama observados en mujeres también pueden ser observados en los hombres, el subtipo histológico más común es carcinoma ductal invasivo. La patología benigna más común en hombres es la ginecomastia, otras entidades raras en la mama masculina se pueden presentar en la piel o tejido subcutáneo, por ejemplo, necrosis grasa, lipomas, quistes, schwannomas papiloma intraductal, quistes sebáceos, mastopatía diabética, hematoma, absceso subareolar, malformaciones venosas, sífilis secundaria y fascitis nodular. La tasa de supervivencia en hombres con cáncer de mama es inferior a las mujeres, a pesar de que existen indicios de que el cáncer de mama en los hombres es igualmente curable en etapas comparables. La etapa de la enfermedad predice la tasa de supervivencia, los hombres se presentan con estadios más avanzados que las mujeres. Material y métodos. Se presenta el caso de siete pacientes con mastalgia y nódulo palpable, en los cuales se sospechó ginecomastia, cabe destacar que de treinta pacientes masculinos en esta institución durante los últimos dos años siete fueron diagnosticados con neoplasia maligna. Resultados. Por medio de estudios de imagen como mastografía y ultrasonido mamario se identificaron datos de malignidad, motivo por el cual se realizó biopsia en las cuales se reportó neoplasia maligna y para el estadiage se practicó tomografía por emisión de positrones. Conclusión. Durante los últimos años, el cáncer de mama en hombres ha aumentado, de 0.8 a 2.4%, el género masculino ahora representa 1% de todos los casos de cáncer de mama. Sin embargo, la mayoría de los hombres sintomáticos tienen una enfermedad benigna, es por eso que el diagnóstico es un reto para los proveedores de salud. En los hombres adultos como en las mujeres, el primer estudio diagnóstico de imagen es la mamografía seguido por ecografía específica. Es importante reconocer que el primer reto es diferenciar entre el tejido mamario agrandado o sensible, la ginecomastia, pseudoginecomastia o un tumor de mama, es por esto que el propósito de este estudio es identificar el comportamiento del cáncer de mama por medio de medicina nuclear, así como la utilidad en el diagnóstico y estadiage. 33 INESPERADO: CUERPO EXTRAÑO EN TRACTO DIGESTIVO, HALLAZGOS POR IMAGEN Sebastián Arturo Castillo-Rodríguez, Luis Felipe Alva-López, Lilian M. Navarro-García, Lima Ávalos, Juan C. Hernández-Chavolla Unidad de Imagenología, Médica Sur Introducción. Existe una gran cantidad de dispositivos de uso médico que tienen que ser evaluados día a día por diferentes estudios de imagen, incluso se menciona la necesidad de guías para su valoración ante el reto de una placa portátil de tórax, hay artículos 34 ¿DÓNDE ESTÁ EL CATÉTER? PERSISTENCIA DE VENA CARDINAL IZQUIERDA Jorge Ramírez-Landero, Sebastián Arturo Castillo-Rodríguez, Carlos I. Félix Saguchi G., Rocío C. Brom, Luis F. Alva-López Unidad de Imagenología, Médica Sur Caso clínico. Paciente masculino de 69 años con antecedente de carcinoma epidermoide de pulmón y fibrilación auricular paroxística, a quien se le realizó una colocación de catéter yugular izquierdo, posteriormente se solicitó control con radiografía portátil anteroposterior de tórax, en la que se hace evidente su ubicación no habitual. En seguida se adquirió una prueba dinámica fluoroscópica con contraste y una tomografía de tórax contrastada con reconstrucciones multiplanares y en tercera dimensión, en donde se encontró persistencia de vena cardinal común, la cual discurrió en la porción lateral del mediastino, sobre el pericardio a nivel del ápex cardiaco, continuó por la cara diafragmática hasta drenar en la vena cava inferior; la vena cava superior derecha presentó calibre normal. Discusión. La vena cava superior izquierda (VCSI) representa la persistencia de la vena cardinal común izquierda, Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 103 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. permeable durante el periodo embriológico. Esta persistencia es un hallazgo incidental en menos de 0.5% de la población general, pero ocurre en aproximadamente 4-10% de pacientes con cardiopatías congénitas. Las cardiopatías más comúnmente asociadas son defectos septales auriculares y ventriculares, entre otras. La VCSI transcurre a través del mediastino superior izquierdo y generalmente drena a la aurícula derecha a través del seno coronario (drenaje normal de las venas cardiacas). La mayoría de las formas de VCSI se asocian a ausencia de la vena braquiocefálica izquierda. Es típico que persista la vena cava superior derecha, la cual puede ser de calibre normal o disminuido y en una minoría estará ausente. Típicamente se describe como una anomalía incidental con poca importancia funcional, aunque puede tener impacto en los procedimientos que requieran accesos venosos de miembros superiores. De igual forma la VCSI se ha asociado a un riesgo aumentado de arritmias, comúnmente fibrilación auricular. Atípicamente el drenaje de la VCSI en la aurícula derecha resulta en un corto circuito de derecha a izquierda, presentando cianosis, tromboembolia paradójica, embolismo aéreo y séptico. 35 36 Sebastián Arturo Castillo-Rodríguez, Gissela Corte-Ocampo, Rocío Citlalli Brom, Luis Felipe Alva-López Unidad de Imagenología, Médica Sur Introducción. Los quistes maxilares comprometen la integridad maxilo-facial, usualmente resulta de un hallazgo por estudios de ortopantomografía. Existen diversas clasificaciones de acuerdo con su ubicación y apariencia, son lesiones radiolucentes de la mandíbula que tiene un papel importante en su diagnóstico. Objetivo. Ampliar el conocimiento de los quistes mandibulares y mostrar la prevalencia en estudios de ortopantomografía. Material y métodos. Estudio retrospectivo, descriptivo de lesiones quísticas mandibulares en estudios de ortopantomografía de 2011 a 2013 de la base de datos del área de Imagen. Resultados. Se identificaron 99 pacientes con lesiones quísticas de mandíbula: 13 quistes dentígeros, un quiste residual, 66 quistes periapicales, dos queratoquistes, un quiste óseo, seis defectos óseos de Stafne, seis quistes de erupción, tres quistes paradentarios y quiste dentígero. Conclusiones. Los quistes tienen un origen y un comportamiento clínico distinto, el crecimiento es siempre lento, expansivo; son asintomáticos y descubiertos en exámenes radiológicos de rutina. Los quistes maxilares más frecuentes son los quistes epiteliales odontogénicos, de los cuales los radiculares y los dentígeros son los de mayor incidencia, y el defecto de Stafne es poco frecuente. Dentro de éstos se localizaron seis pacientes, siendo una imagen pseudoquística. LIPOMATOSIS PANCREÁTICA: HALLAZGO SUBESTIMADO POR TOMOGRAFÍA COMPUTARIZADA Sebastián A. Castillo-Rodríguez, Jorge Ramírez-Landero, Carlos I. Félix Saguchi, Rocío Citlali Brom, Luis F. Alva-López Unidad de Imagenología, Médica Sur Introducción. En el estudio de la tomografía computarizada de abdomen pueden existir infinidad de hallazgos, de los cuales el páncreas puede tener la densidad de la grasa mesentérica o en el caso de la resonancia magnética, tener la misma intensidad de la señal, pudiendo ser no identificable. La diferenciación entre la lipomatosis y agenesia de páncreas es importante, identificando cuando el sistema ductal está presente (lipomatosis) o ausente (agenesia). Existen síndromes clínicos y factores predisponentes que tienen relevancia asociada a la lipomatosis pancreática, donde se observa una expresión en la imagen de forma focal o difusa, para entender así el comportamiento de la patología aportando al diagnóstico clínico. Caso clínico. Masculino de 34 años con síndrome de Shwachman-Diamond a quien se realizó un estudio de tomografía computarizada simple de abdomen por dolor abdominal difuso, al principio de la lectura del estudio se concluyó como agenesia pancreática. El reemplazo graso no es homogéneo por todo el páncreas, puesto que las partes ventral y dorsal de la glándula demuestran diferentes composiciones histológicas. La preservación focal de la región peribiliar con reemplazo graso de la porción anterior de la cabeza del páncreas es común encontrarla en los estudios de imagen, al contrario de la presentación difusa y homogénea, como en el caso de nuestro paciente. Hay cuatro tipos diferentes de lipomatosis pancreática: tipo 1a (35% de los casos) que se caracteriza por el reemplazo de la cabeza con preservación del proceso uncinado y la región peribiliar; tipo 1b (36%) por la sustitución de la cabeza, el cuello, y el cuerpo con preservación del proceso uncinado y la región peribiliar; tipo 2a (12%) por la sustitución de la cabeza, incluyendo el proceso uncinado, y preservación de la región peribiliar, y tipo 2b (18%), por la sustitución total del páncreas con preservación de la región peribiliar. Conclusión. La lipomatosis pancreática se puede ver en pacientes con antecedente de fibrosis quística y el síndrome de Shwachman-Diamond, así como en los pacientes diabéticos, obesos y ancianos. 104 QUISTES O PSEUDOQUISTES EN LA MANDÍBULA. HALLAZGOS POR ORTOPANTOMOGRAFÍA 37 SÍNDROME DE ENCEFALOPATÍA POSTERIOR REVERSIBLE (SÍNDROME DE PRES). ANÁLISIS DESCRIPTIVO DE LAS CARACTERÍSTICAS DEMOGRÁFICAS Y HALLAZGOS POR RESONANCIA MAGNÉTICA Sebastián Castillo-Rodríguez, Carlos Adrián Chávez-Mendoza, Carmen Zavala-García, Luis Felipe Alva-López, Juan E. Cosme L. Unidad de Imagenología, Médica Sur Introducción. El síndrome de PRES es una entidad clínico-radiológica de presentación aguda o subaguda caracterizada por cefalea, vómito, alteraciones del estado de alerta, trastornos visuales o convulsiones, con cambios no siempre reversibles del parénquima cerebral. Se presenta la frecuencia de síndrome de PRES diagnosticados por resonancia magnética en Médica Sur durante 2009 a 2013. Objetivos. Describir las características demográficas, así como los hallazgos por resonancia magnética de los pacientes con diagnóstico de síndrome de PRES en Médica Sur. Material y métodos. Se realizó una búsqueda retrospectiva en el archivo de resonancia magnética de la Fundación Clínica Médica Sur hasta 2009. Se realizó un análisis descriptivo de las características generales de la población, así como de los hallazgos por resonancia magnética a través de secuencias multiplanares en T1, T2, FLAIR, difusión y eco gradiente. Resultados. Se identificaron un total de cuatro reportes, dos hombres y el resto mujeres. El promedio de edad fue de 64 años. Se documentó que 75% presentaba antecedente de hipertensión arterial sistémica y 50% de enfermedad renal crónica; un caso contaba con antecedente de hepatopatía no especificada y enfermedad inflamatoria intestinal. Los síntomas neurológicos se asociaron a descontrol hipertensivo en dos pacientes presentando cifras de PAM Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. desde 131 hasta 150 mmHg. La indicación del estudio de imagen fue deterioro neurológico asociado a pérdida del estado de alerta y amaurosis fugaz (75%); un caso presentó crisis convulsivas tónico clónico generalizadas. Los hallazgos por imagen en común se caracterizaron por la presencia de imágenes hiperintensas (100%), difusas (100%), de localización cortical y subcortical bilateral y simétricas de localización frontal (75%), occipital (75%), parietal (75%), así como en regiones talámicas, periacueductales, cerebelares y en cuerpos mamilares, así como otras de localización infratentorial. Conclusiones. El síndrome de PRES forma parte del diagnóstico diferencial en aquellos sujetos con manifestaciones neurológicas de presentación aguda asociadas a crisis hipertensivas. La colaboración entre hallazgos clínicos y por imagen, como los reportados por resonancia magnética, es indispensable para brindar una mejor aproximación diagnóstico-terapéutica. 38 TESTÍCULOS SUPERNUMERARIOS Diana Luz Gutiérrez-Espinosa, Daniela Martínez-Del Razo, Rocío Brom-Valladares, Carolina Culebro-García Unidad de Imagenología, Médica Sur Introducción. Se presenta el caso de un paciente con antecedente de carcinoma testicular derecho metastásico diagnosticado 20 años previos, recibió quimioterapia y tratamiento quirúrgico. El seguimiento se realizó de forma exclusiva con marcadores tumorales, los cuales permanecieron dentro de parámetros normales, y clínicamente asintomático. Durante el protocolo de estudio, por medio de ultrasonido se diagnosticó duplicidad gonadal izquierda, como variante. El ultrasonido testicular dejó en evidencia los cambios posquirúrgicos en el campo derecho del escroto, mientras que el campo izquierdo mostró poliorquidismo y una lesión sospechosa de malignidad en uno de los testículos. Objetivos. Reportar un caso clínico radiológico de poliorquidismo. Material y métodos. Se realizó una revisión bibliográfica de tumores testiculares bilaterales, poliorquidismo y tumores en gónadas supernumerarias. Resultados. Hasta 2009 existían aproximadamente 100 casos de poligonadismo testicular en la literatura mundial. La incidencia de tumores testiculares bilaterales es de 2-5%, siendo más frecuentes las formas sincrónicas respeto a las metacrónicas (75% de los casos). El tiempo medio de aparición es de cinco años. La concordancia histológica de los tumores bilaterales es de 50%. El poliorquidismo no se asocia a alteraciones cromosómicas. El 60% de los casos es de localización izquierda. Su presencia se asocia con cáncer en tan sólo 6% de los casos. El ultrasonido testicular es una técnica efectiva, no invasiva, en la detección de lesiones gonadales diminutas o incluso no palpables. El aspecto por imagen puede sugerir el origen histológico de la tumoración. Conclusión. Los tumores testiculares bilaterales, el poliorquidismo y la presencia de tumor en gónadas supernumerarias, son entidades en sí mismas poco frecuentes; sin embargo, nuestro paciente presentó de manera excepcional todas éstas en conjunto. 39 EL CORAZÓN DEL DEPORTISTA: HALLAZGOS ECOCARDIOGRÁFICOS MÁS COMUNES Lady Liliana Crespo-Serje, Manuel García-Graullera, Martha Helena Ramos-Ostos *Servicio de Ecocardiografía, **Dirección Centro Integral de Diagnóstico y Tratamiento, Médica Sur. Introducción. La práctica de deportes de alto rendimiento produce adaptaciones en el aparato cardiovascular que se manifiestan a través de diversos cambios clínicos, electrocardiográficos y ecocardiográficos, los cuales se detectan en el examen general del atleta. Los cambios en el corazón del deportista se manifiestan como resultado de modificaciones morfológicas, funcionales y en el sistema nervioso autónomo. El electrocardiograma puede presentar trastornos del ritmo, de la conducción auriculoventricular e intraauricular y ventricular, aumentos de voltaje del QRS y alteraciones diversas de la repolarización ventricular. Los cambios morfológicos detectados por ecocardiografía, por lo general, no son muy manifiestos y están relacionados con aumentos en las dimensiones cavitarias y en los espesores parientales, disfunción diastólica y aumento de volúmenes intracavitarios. En últimas fechas se ha utilizado la nueva tecnología para evaluar los hallazgos tempranamente en deportistas de alto rendimiento y atletas convencionales para predecir daño estructural temprano y así evitar complicaciones a mediano plazo. Objetivos. Estudiar con ecocardiografía a los atletas: futbolistas de alto rendimiento de la Federación Mexicana de Futbol, maratonistas, para valorar cambios ecocardiográficos tempranos y su repercusión funcional. Material y métodos. Se estudiaron 120 atletas (futbolistas profesionales) con edad media de 17 ± 5.9 años y comparados con 63 individuos normales, igualados por edad y sexo que practicaban ejercicio aeróbico convencional. Se determinaron medidas ecocardiográficas comunes: grosores de paredes, dimensiones de cavidades, volúmenes, función sistolodiastólica por métodos convencionales y por Doppler tisular, strain bidimensional, por cuantificación acústica y técnica del speckle tracking en 12 segmentos del ventrículo izquierdo, a los cortes apicales de cuatro y dos cámaras. Se indexaron los valores a la superficie corporal. Resultados. Los atletas evaluados presentaron valores aumentados en los diámetros, principalmente telsistólico del VI, en 15% también hubo aumento de volúmenes especialmente de ventrículo derecho y atrios, en 18% igualmente se encontraron alteraciones en la función diastólica basal a pesar de ser en su mayoría pacientes jóvenes, manifestados por tiempo de relajación alargado, tiempo de desaceleración de E aumentado y en 5% incremento en presiones de llenado del ventrículo izquierdo; los valores de strain bidimensional de 14.9 a 24.9%. Los valores medios del strain por región en los atletas analizados, fueron: 17.1% (región basal), 19.2% (región medial), 23.3% (región apical), evidenciando un aumento significativo de la deformidad miocárdica de la base hacia el ápice (p < 0.005). No se observaron diferencias significativas al comparar los valores encontrados en atletas con los del grupo de individuos que practicaban ejercicio convencional. Conclusión. En futbolistas profesionales y en atletas que hacen ejercicio aeróbico se observa un incremento de las dimensiones internas del ventrículo derecho del espesor de su pared libre, adquiriendo una forma más redondeada y con mayor evidencia de la trabeculación del mismo y de la banda moderadora, además del incremento del diámetro de la aurícula derecha y la vena cava, lo cual se produce de forma proporcional al incremento del ventrículo izquierdo con similar comportamiento de la relación E m/A m en anillo mitral por Doppler pulsado tisular, indican función sistólica y diastólica elevadas que caracterizan una dirección funcional del entrenamiento; los valores del strain bidimensional miocárdico del VI varían entre 15 y 25%, aumentando de la base hacia el ápice ventricular, observándose el mismo comportamiento en la población normal. Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 105 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. MEDICINA INTERNA 40 57 años con antecedente de carcinoma urotelial metastásico y posteriormente en el seguimiento un carcinoma papilar de tiroides metastásico. Hipertensión arterial sistémica en tratamiento, insuficiencia cardiaca desde septiembre 2013. Antecedentes quirúrgicos: amigdalotomía a los cinco años, histerectomía por miomatosis uterina + ooforectomía izquierda en 2005. Nefrectomía en octubre de 2012 por tumor renal, requirió hemotransfusión con dos paquetes globulares. Nódulo pulmonar izquierdo + PO resección en cuña de nódulo pulmonar en abril 2013. Su padecimiento oncológico inició en octubre de 2012, nefrectomía izquierda + urecterectomía ipsilateral por presencia de tumoración. Reporte de carcinoma urotelial de alto grado. Recibió pseudoadyuvancia por seis ciclos, último 31 de agosto 2013 a base de gemcitabina y carboplatino. Posterior al tercer ciclo de quimioterapia inició con disnea y edema bimaleolar, secundario a insuficiencia cardiaca G IV con edema agudo pulmonar + cardiotoxicidad y mielotoxicidad (trombocitopenia + anemia) requirió ventilación mecánica asistida. En noviembre 2013 se le realizó PET-CT de seguimiento en el que se observó aumento de la actividad metabólica a nivel de tiroides con tumor de 4 cm. En menor grado en ganglios mediastinales, peripancreáticos y retroperitoneales. BAAF: cáncer papilar de tiroides de células altas. El 17 de diciembre se realizó tiroidectomía total con reporte: carcinoma papilar de tiroides variante células altas en lóbulo derecho de 2 cm de diámetro. Bocio coloide en lóbulo izquierdo. Posteriormente sin sustitución hormonal, con TSH de enero 2014: 150 µUI/mL. Se administró iodo radioactivo a dosis ablativas. Discusión. Los tumores uroteliales en ocasiones pueden tener diferenciación papilar, y se consideran agresivos una vez metastásicos. En el caso de esta paciente se logró resección de toda la enfermedad y control sistémico con quimioterapia adyuvante. Posteriormente en el PET-CT se identificó lo que inicialmente se pensó que era una recurrencia, pero fue un tumor de naturaleza indolente como son los papilares de tiroides. Es rara esta asociación metacrónica entre ambos tumores, y no reportada en la literatura actualmente. En este caso, se ejemplifica la utilidad del PET-CT para identificar lesiones nuevas en el seguimiento de los pacientes. En la revisión de la literatura parece que la aparición del segundo primario tiroideo incluye alteraciones en la vía p53 y MAPKinasa. Conclusión. Los tumores uroteliales y papilares de tiroides tienen tratamientos muy diferentes y no ha sido reportada una asociación directa entre ambos. Es posible una correlación entre las vías de señalización intratumoral que hayan desencadenado la presencia de un segundo primario. DISFAGIA COMO MANIFESTACIÓN INICIAL DE CARCINOMA TÍMICO Gerardo Akram Darwich Del Moral, José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Óscar Gerardo Arrieta-Rodríguez Unidad de Oncología Médica, Médica Sur Introducción. El carcinoma tímico es un tipo de neoplasia epitelial de timo caracterizado por un alto potencial maligno. Se desconocen su prevalencia e incidencia exactas. Representa 1% de las neoplasias malignas de timo y ocurre a cualquier edad, aunque más frecuentemente entre los 30 y 60 años. Los pacientes pueden ser asintomáticos pero, generalmente, presentan síntomas a nivel torácico (tos, dolor), parálisis del nervio frénico o síndrome de la vena cava superior. Al contrario que los pacientes con timoma, la Miastenia gravis o los síndromes paraneoplásicos se observan raramente. Caso clínico. Hombre de 41 años de edad sin antecedentes de importancia, inició su padecimiento con disfagia tanto a sólidos como líquidos, sin horario específico u otras manifestaciones. Se tomó dentro del abordaje una placa de tórax simple que demostró un aumento del volumen mediastinal anterior y superior de 10 x 10 cm. Así como derrame pleural izquierdo de 20%. PET-CT con neoformación mediastinal hipermetabólica asociado con adenopatías peritumorales y una supraclavicular izquierda. Se realizó una resección parcial en cuña con reporte de neoplasia tímica rica en linfocitos compatible con carcinoma tímico. Debido a lo anterior e imposibilidad de resección quirúrgica completa, se inició neoadyuvancia con quimioterapia a base de ciclofosfamida, cisplatino y adriamicina. Discusión. El carcinoma tímico se diagnostica por exclusión, ya que no existen signos morfológicos, inmunohistoquímicos, ultraestructurales o citogénico/moleculares que sean patognomónicos de este tumor. Histológicamente los tumores pueden parecerse a los tumores que surgen con frecuencia en otros órganos. Por esta razón, el diagnóstico sólo puede establecerse por exclusión, demostrando, a través del historial clínico y de análisis clínico, radiográfico y endoscópico, la ausencia de un tumor primario en otra parte del cuerpo. Conclusión. La base del tratamiento de los carcinomas tímicos es la cirugía, en el caso de que estas lesiones sean irresecables en un primer intento, se puede obtener beneficio con la neoadyuvancia, buscando reducción de carga tumoral y una cirugía curativa. Si lo anterior no es posible, los pacientes pueden beneficiarse del uso concomitante de quimiorradioterapia. 41 CARCINOMA ORUTELIAL Y CARCINOMA PAPILAR DE TIROIDES METASTÁSICO Gerardo Akram Darwich del Moral, José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Daniel Motola-Kuba Unidad de Oncología Médica, Médica Sur Introducción. Los segundos primarios son comunes en pacientes con tumores de cabeza y cuello, colon y recto. Rara vez los tumores de la vía urinaria, especialmente los uroteliales, desarrollan posteriormente segundos primarios en tiroides. Caso clínico. Mujer de 106 42 TUMOR CARCINOIDE RENAL Gerardo Akram Darwich del Moral, José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Dan Green-Renner Unidad de Oncología Médica, Médica Sur Introducción. Los tumores carcinoides son poco comunes, de crecimiento lento, que se originan en las células del sistema neuroendocrino difuso. Se presentan con mayor frecuencia en los tejidos que se derivan del intestino embrionario. Los tumores del intestino primitivo anterior, los cuales constituyen hasta 25% de los casos, surgen en el pulmón, timo, estómago o duodeno proximal. Se consideran excepcionales los casos de neuroendo- Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. crinos originados en riñón con pocos casos reportados a la fecha. Caso clínico. Hombre de 37 años de edad, con antecedente de hipertensión arterial sistémica. Inició padecimiento actual desde mayo 2005 con episodios intermitentes de hematuria, sin tratamiento específico. USG renal y vía urinaria sin alteraciones. En diciembre 2012 hematuria y coágulos, por lo que acudió a Urgencias donde se realizó una TC de abdomen con riñón derecho normal y riñón izquierdo con zonas quísticas, sólidas y con calcificaciones en relación con proceso infiltrativo, tumor de 8.5 x 7 cm. No se identificaron sistema pielocaliceal ni uréter izquierdo. Se realizó nefrectomía radical y disección ganglionar para aórtica izquierda. El reporte definitivo fue de un tumor primario neuroendocrino carcinoide renal. Discusión. Los tumores neuroendocrinos son raros, y se originan principalmente del tracto gastrointestinal y pulmones. Se clasifican de acuerdo con su fisiopatología en funcionales y no funcionales, cuando secretan o no hormonas-péptidos vasoactivos que provocan ciertos síntomas en algunos pacientes. En el presente caso, el tumor no producía ninguna hormona que indujera síntomas al paciente. Menos de 1% de los tumores renales son neuroendocrinos, debido a la ausencia de células neuroendocrinas per se en riñón. El primer caso de un primario carcinoide renal fue reportado en 1966, y actualmente hay menos de 80 publicaciones en la literatura. Son tumores indolentes de gran tamaño cuando se diagnostican. Conclusión. Los tumores neuroendocrinos se consideran una rareza sobre todo cuando son primarios de riñón. El tratamiento de estos tumores es la resección quirúrgica y vigilancia posterior. 43 SARCOMA MIOFIBROBLÁSTICO DE MANO José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Daniel Motola-Kuba Unidad de Oncología Médica, Médica Sur Introducción. Los sarcomas corresponden a menos de 1% de los tumores sólidos reportados. Existen más de 100 variedades de sarcomas descritos. Una variedad rara son los sarcomas con diferenciación miofibroblástica, y se consideran excepcionales en carpo. Caso clínico. Mujer de 22 años de edad sin antecedentes de importancia. Treinta meses previos fractura de carpo derecho secundario a esfuerzo mínimo. Recibió sólo manejo conservador, pero debido a la persistencia del dolor acudió con especialista en mano quien solicitó resonancia magnética de la misma. Reportó lesión lítica del primer metacarpiano derecho. Fue llevada a cirugía con reporte definitivo de sarcoma miofibroblástico de alto grado sin invasión linfovascular. Inmunotinciones para músculo liso y calponina intensas y difusamente positivas. Posterior a la resección y colocación de injerto, recibió radioterapia adyuvante 48 Gy en 24 sesiones y 39 días. Al momento de este reporte sin evidencia de actividad tumoral. Discusión. Los sarcomas miofibroblásticos son parte de un espectro de tumores mesenquimatosos malignos que muestran diferenciación miofibroblástica. Ocurren principalmente en regiones de cabeza y cuello y son menos frecuentes en miembros, tórax y cavidad abdomino-pélvica. La base del tratamiento de este tipo de tumores es la resección quirúrgica, con intención de resecar todo el tejido maligno posible. Posteriormente se benefician de terapia local como radio-terapia para evitar recurrencias locales de la enfermedad, en este caso, ambas modalidades de tratamiento fueron empleadas. El uso de quimioterapia adyuvante en los sarcomas es controversial debido a la resistencia intrínseca de estas neoplasias a los agentes citotóxicos. Conclusión. Esta paciente recibió un tratamiento quirúrgico y radioterapia como adyuvancia para control local a mediano y largo plazo. Requiere de un seguimiento estrecho los primeros años con resonancia magnética. 44 COMPRESIÓN MEDULAR POR TUMOR GERMINAL José Manuel Ruiz-Morales,* Rita Dorantes Heredia,* Jerónimo Rafael Rodríguez Cid,* Ernesto Roldán Valadez** *Unidad de Oncología Médica, **Unidad de Imagenología, Médica Sur Introducción. Los tumores germinales de testículo son neoplasias raras mundialmente, actualmente con gran potencial curativo por nuevos medicamentos de quimioterapia que permiten a los pacientes sobrevivir a esta enfermedad. El principal patrón metastásico de estas neoplasias es a ganglios retroperitoneales y pulmón. Menos de 1% de estos tumores metastatizan a hueso y son anecdóticos los casos de compresión medular. Caso clínico. Se reporta el caso de un hombre de 21 años de edad con diagnóstico de tumor germinal mixto de testículo derecho que ingresó a Urgencias por paraplejia a nivel de T10 por síndrome de cauda equina secundario a metástasis. En septiembre 2013 notó tumoración en testículo derecho. USG con reporte de tumor testicular, se realizó orquiectomía. RHP: tumor germinal mixto de 6 cm de eje mayor, abundante necrosis, infiltración hasta cordón espermático: componente de carcinoma embrionario 50%, tumor de saco vitelino 30%, seminoma clásico 20% con permeación vascular y linfática (pT3). Acudió a valoración el 28 de septiembre. Ese día se solicitaron marcadores tumorales y estudios de extensión (TC tórax-abdomen). El lunes 30 de septiembre fue valorado nuevamente por paresia de ambas miembros pélvicos. Debido a lo anterior, se realizó IRM con datos de enfermedad metastásica con múltiples nódulos pulmonares bilaterales, lesiones hiperintensas en T1-5 y T 11-12, involucra el neuroforamen ipsilateral, espacio paraespinal bilateral, y disminuye la amplitud del conducto raquídeo hasta en 90%, condiciona hiperintensidad medular de estos niveles. Debido a lo anterior se decidió iniciar dexametasona y laminectomía descompresiva a cargo de neurocirugía. El paciente recuperó función al 100% e inició quimioterapia curativa a base de bleomicina, etopósido y cisplatino. Discusión. Los tumores germinales se clasifican en dos grandes grupos: seminomatosos y no seminomatosos. El tratamiento es muy diferente de acuerdo con cada uno de los grupos, sobre todo en etapas muy tempranas. Este paciente se benefició de una intervención quirúrgica temprana, en un evento excepcional por la rareza de la metástasis en compresión medular. Sólo existen reportes de caso en la literatura y el abordaje va desde descompresión medular hasta sólo el uso de quimioterapia por la gran sensibilidad de estos tumores a los agentes citotóxicos. Conclusión. Los tumores germinales mixtos son tumores raros, cuyos patrones de metástasis son ganglios linfáticos regionales y pulmón. Rara vez metastatizan a columna vertebral. Ante esta situación, el paciente debe de someterse a descompresión quirúrgica e iniciar tratamiento con agentes de quimioterapia por el potencial curativo de estos tumores con medicamentos modernos. Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 107 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. 45 ADENOMA PAPILAR ONCOCÍTICO PULMONAR, REPORTE DE DOS CASOS José Manuel Ruiz-Morales, Rita Dorantes-Heredia, Daniel Motola-Kuba Unidad de Oncología Médica, Médica Sur. Introducción. El cáncer de pulmón es la primera causa de muerte por cáncer en el mundo. Los tumores malignos con histología papilar oncocítica se presentan principalmente en tumores primarios de tiroides, riñón y glándulas salivales. El adenocarcinoma es el tipo histológico más predominante de todos los tumores primarios de pulmón; sin embargo, existen varios subtipos histológicos del adenocarcinoma, uno de ellos es el oncocítico papilar, el cual es poco frecuente. Caso clínico. Caso 1. Mujer de 59 años de edad con antecedente de tabaquismo durante 15 años. Como antecedentes de importancia refirió hipertensión arterial de larga evolución y síndrome depresivo, ambos bajo tratamiento médico y con buen control. Inició su padecimiento tres meses previos a acudir a esta institución con dolor en hombro izquierdo progresivo hasta ser incapacitante. Acudió con médico, el cual al realizar estudio radiográfico encontró como hallazgo incidental un nódulo pulmonar solitario retrocardiaco en lóbulo inferior de pulmón izquierdo. Se realizó tomografía, la cual mostró la presencia de nódulo único a nivel del segmento antero-medial del lóbulo inferior del pulmón izquierdo, lobulado, sin evidencia de aumento de volumen en ganglios mediastinales ni lesiones a otro nivel. Se realizó biopsia percutánea guiada por tomografía de la lesión, en la cual se dio reporte histopatológico de carcinoma papilar oncocítico metastásico con probable primario en glándula tiroides. Se realizó ultrasonido de glándula tiroides que no mostró ninguna alteración en la anatomía. Por la presencia de un tumor maligno único en pulmón sin evidencia de metástasis a órganos distantes se decidió tratamiento quirúrgico a base de lobectomía pulmonar inferior izquierda sin complicaciones. Caso 2. Hombre de 65 años de edad con antecedentes de tabaquismo durante 20 años (IT 20) e hipertensión arterial sistémica. Un mes antes presentó tos y expectoración que mejoró parcialmente con antibióticos, durante su seguimiento se tomó placa de tórax que documentó tumor de 8 x 8 cm en lóbulo superior izquierdo. PET-CT sin datos de enfermedad a distancia. Se sometió a lobectomía y disección ganglionar que reportó adenocarcinoma papilar oncocítico, sin enfermedad metastásica a ganglios. Discusión. Series de casos de tumores oncocíticos primarios de pulmón han demostrado una incidencia por género mujer-hombre de 2:1, con medianas de edad de 75 años (rango de 47-81) y antecedente de tabaquismo en 88% de los pacientes. Los síntomas y signos referidos principalmente son tos, falta de aire y dolor torácico. El porcentaje de diagnóstico en estadio I fue de 88%, 11% en estadio II y 11% en estadio III. El 99% de las lesiones son periféricas como lesiones únicas, predominando en lóbulos izquierdos en 56% de los casos. Conclusión. El adenocarcinoma papilar oncocítico primario de pulmón ha demostrado ser un tumor de buen pronóstico principalmente al ser detectado en estadios tempranos. La resección quirúrgica llega a ser curativa en un elevado porcentaje de los pacientes con enfermedad en estadios tempranos. 108 46 FIBRILACIÓN AURICULAR COMO PREDICTOR DE MORTALIDAD EN PACIENTES CON INFARTO AGUDO DEL MIOCARDIO Daniel Aguilar-Zapata,* Octavio González-Chon,** Lidia Moreno-Castañeda,* Norberto Carlos Chávez-Tapia,*** Sandra García-López,* Carlos Alberto Bogard-Fuentes* * Medicina Interna, **Anestesiología Cardiovascular. *** Servicio de Enfermedades Digestivas y Obesidad. **** Unidad de Cuidados Coronarios, Médica Sur. Introducción. La fibrilación auricular (FA) coexiste con los síndromes coronarios agudos (SICA). Los predictores para FA en el contexto de los SICA son: edad avanzada, síntomas de insuficiencia cardiaca y una función ventricular disminuida. La FA en asociación al SICA incrementa la mortalidad secundaria a enfermedad cerebrovascular e insuficiencia cardiaca. Objetivo. Determinar la morbimortalidad de los pacientes con FA en coexistencia con un SICA. Material y métodos. Estudio de casos y controles, llevado a cabo en la Unidad de Cuidados Coronarios del Hospital Médica Sur. Se definió como casos aquellos pacientes que presentaran FA al ingreso o durante su estancia hospitalaria. El desenlace primario fue mortalidad. Las variables continuas se analizaron con T de Student y las categóricas con χ2. Se realizó análisis de regresión logística univariado y multivariado para identificar factores de riesgo para presentar FA y muerte. Resultados. Se incluyeron 239 pacientes con diagnóstico de SICA, 22 pacientes con FA (12 con SICASEST y 10 con SICAEST). Los pacientes con SICA y FA presentaron mayor edad en comparación con el grupo sin FA (68 vs. 60 años, p = 0.002). Los pacientes con FA presentaron con mayor frecuencia diabetes (59 vs. 31%, p = 0.016), e insuficiencia cardiaca (59 vs. 35%, p = 0.036). Los factores de riesgo para presentar FA fueron: edad mayor a 55 años (OR 10.5, IC95% 1.38-79.62), diabetes (OR 3.14, IC95% 1.28-7.7) y tabaquismo (OR 2.66, IC95% 0.959-7.497). La FA es un factor de riesgo independiente de mortalidad (OR 8.36, IC95% 1.7-40.17). Conclusión. La FA en pacientes con SICA es un factor de riesgo independiente de muerte. La edad, diabetes y tabaquismo se asocian a la presencia de FA en este grupo de pacientes. 47 SÍNDROME DE HAMMAN RICH: PRESENTACIÓN DE CASO Y REVISIÓN DE LA LITERATURA Diego Araiza-Garaygordobil, Itzel González-Martínez, Ricardo Barajas-Campos, Oliver Pérez-Bautista Medicina Interna, Médica Sur Introducción. El síndrome de Hamman-Rich es una enfermedad pulmonar intersticial idiopática caracterizada por disnea de inicio súbito que progresa rápidamente a insuficiencia respiratoria y fibrosis pulmonar terminal. Caso clínico. Hombre de 67 años de edad, sin antecedentes de importancia. Se presentó a Urgencias con disnea, insuficiencia respiratoria y fiebre. La TC de tórax en donde se demuestra infiltrado mixto alvéolo-intersticial difuso. Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. Fue tratado de forma empírica con antibióticos de amplio espectro. Se le realizaron cultivos de secreciones orgánicas, panel viral, pruebas para influenza, perfil de hepatitis, perfil reumatológico, con resultados negativos. Se descartó fístula GI-traqueal mediante trago de bario. Un ECO-TT reportó FEVI 58%, disfunción diastólica tipo 1. Se realizó biopsia pulmonar por toracotomía, donde se demostró daño alveolar difuso. Previo a su fallecimiento el paciente presentaba SatO2 de 74% con puntas nasales de alto flujo con FiO2 al 100%, con descensos hasta 50% ante la actividad física mínima en cama. Falleció por paro cardiorrespiratorio en su séptima semana de internamiento. Discusión. Desarrollo. El síndrome Hamman Rich es una enfermedad pulmonar sin causa aparente. El hallazgo de daño alveolar difuso es necesario para el diagnóstico, así como la exclusión de otras causas de SDRA. El tratamiento se basa en corticoesteroides e inmunosopresores. Hacen falta estudios controlados donde se demuestre la efectividad de las intervenciones comúnmente realizadas. La mortalidad es alta: de entre 50 hasta 100%. Conclusión. Una alta sospecha clínica es indispensable para el diagnóstico y tratamiento, lo cual podría mejorar la superviviencia del paciente con síndrome de Hamman Rich. 48 LINFOMA ANAPLÁSICO ALK NEGATIVO PRIMARIO DE SISTEMA NERVIOSO CENTRAL. REPORTE DE UN CASO Vanessa Cano-Nigenda, Alejandro Zavala-Reina, Josune Echevarría-Keel, Brenda Viridiana Balderas-Garcés, Sandra García-López, Magali Herrera-Gomar, Carlos Roberto Gutiérrez-González Medicina Interna, Médica Sur Introducción. Los linfomas primarios del sistema nervioso central (SNC) son una variedad poco frecuente de linfomas no Hodgking (LNH) que constituyen alrededor de 4% de los tumores del SNC y entre 1-2% de todos los linfomas malignos no hodgkinianos. Dentro de ellos, una variedad rara es el linfoma anaplásico, representando 5% de todos los LNH; con el uso de criterios clínicos y moleculares se han identificado tres entidades de linfoma anaplásico: linfoma anaplásico ALK positivo (+), ALK negativo (-) y el linfoma anaplásico cutáneo primario. Se presenta el caso de una paciente con linfoma anaplásico de células grandes variedad sarcomatoide CD30+, CD45+, CD20- y ALK negativo, por ser una patología poco frecuente. Caso clínico. Paciente femenino de 47 años, sin antecedentes de importancia. Inició su padecimiento con dolor retro-ocular y cefalea frontotemporal derecha de tipo pulsátil, se realizó estudio de imagen por resonancia magnética (IRM) de cráneo, el cual reportó captación anormal tumoral extra axial dependiente del tercio medio del ala menor del esfenoides derecho, recibió manejo con esteroides y anticonvulsivantes. Se realizó PET-CT donde se observó lesión intracerebral extra axial derecha con compresión de la fosa temporal y en radio de la órbita. Por lo anterior, se realizó craneotomía fronto-órbito-temporal derecha con durotomía, resección de la tumoración y retiro de fragmento tumoral intraconal y descompresión de nervio óptico y músculos intraorbitarios, con reporte histopatológico de linfoma anaplásico de células grandes variedad sarcomatoide CD 30+, CD45+, CD 20-, ALK negativo. IRM posquirúrgica con persistencia de lesión dependiente del ala mayor del esfenoides derecho, con extensión a la porción intraconal de la órbita derecha con involucro de músculos recto superior y lateral. Se inició tratamiento con radioterapia, metotrexate y quimioterapia a base de vorinostat y citarabina. Con clusión. El linfoma anaplásico ALK- es una patología poco Conclusión. frecuente que se presenta en personas alrededor de 65 años y que tiene peor pronóstico (supervivencia < 12.5% a los cinco años) comparado con el ALK+. En el caso de nuestra paciente se observó pobre respuesta al tratamiento. 49 SÍNDROME DE HIPOTENSIÓN/HIPOVOLEMIA DE LÍQUIDO CEFALORRAQUÍDEO SEVERO SECUNDARIO A FÍSTULA ESPINAL ESPONTÁNEA. REPORTE DE UN CASO Vanessa Cano-Nigenda, Alejandro Zavala-Reina, Josune Echevarría-Keel, Brenda Viridiana Balderas-Garcés, Sandra García-López, Magali Herrera-Gomar, Carlos Roberto Gutiérrez-González Medicina Interna, Médica Sur Introducción. El síndrome de hipotensión/hipovolemia de líquido cefalorraquídeo (SHLCR) resulta de la disminución de la presión y volumen de líquido cefalorraquídeo (LCR), secundario a pérdida del mismo, generalmente debido a una fístula dural espinal de LCR. Su prevalencia es de 5/100,000 habitantes. El 10% puede presentar complicaciones graves como hematomas subdurales, que pueden requerir manejo quirúrgico urgente. Caso clínico. Masculino de 39 años sin antecedentes de importancia, presentó síndrome de hipotensión de LCR, con cefalea ortostática holocraneana intensa. Se realizó imagen por resonancia magnética (IRM) de cráneo y médula espinal, sin hallazgos significativos, manejándose conservadoramente. Tres semanas después continúa con cefalea, se reinició reposo e hidratación. Cinco días después cambió el patrón de la cefalea, sin datos de focalización. Nueva IRM de cráneo documentó hematoma subdural fronto-témporo-parietal izquierdo, desviación de línea media, hernia uncal, reforzamiento paquimeníngeo y pseudo-Chiari (herniación de amígdalas cerebelosas), así como disminución del volumen de LCR, manejado con craneostomía frontal y parietal izquierda y drenaje del hematoma. Posquirúrgico inmediato asintomático, 48 h posquirúrgicas presentó disfasia mixta con fluctuaciones, agitación, errores de juicio y paresia fluctuante de mano derecha, se realizó nueva IRM de cráneo con cambios posquirúrgicos, hemorragia subaracnoidea frontoparietal izquierda Fisher I y neumoencéfalo, la difusión no mostró alteraciones, el electroencefalograma (EEG) mostró actividad delta frontal rítmica intermitente izquierda. La sintomatología continuó con múltiples fluctuaciones, 24 h después nueva IRM cráneo-secuencia de difusión sin datos de isquemia, nuevo EEG mostró mayor lentificación izquierda, por lo que se realizó Doppler transcraneal, mostrando datos de vasoespasmo severo de arteria cerebral media izquierda (ACMI), con velocidad sistólica máxima (VSM) de 240 cm/s; se inició manejo con nimodipino, hemodilución, hipervolemia e hipertensión, disminuyendo VSM de ACMI hasta valores normales en 48 h y con mejoría progresiva de disfasia y paresia de mano derecha hasta su resolución. Diez días después de su ingreso se realizó mielotomografía, encontrándose fístula de LCR a nivel de C1-C2, se colocó parche hemático autólogo de forma exitosa, con resolución de la cefalea. El paciente egresó asintomático y asignológico. Conclusión. El SHLCR es una patología sub-diagnosticada y considerada generalmente como una entidad benigna. El presente caso muestra que esta entidad nosológica no siempre responde a manejo conservador y que puede tener complicaciones severas que comprometen la vida y funciones de los pacientes, por lo que una rápida intervención médico-quirúrgica y una documentación adecuada de la Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 109 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. fístula son indispensables para contribuir a mejorar el pronóstico. La literatura reporta que las fístulas espontáneas de LCR espinales son más frecuentes en la región torácica, en el presente caso la fístula se localizó a nivel cervical. 50 la tractografía por IRM mediante la técnica de tensor de difusión (t-IRM). Caso clínico. Mujer joven sin antecedentes de importancia, que se presenta con síntomas focales agudos, progresivos, cuyo diagnóstico por biopsia fue de ECB, coincidiendo con el resultado en estudios de imagen. Se realizó IRM de cráneo que mostró imagen ovoidea de localización cápsulo-putaminal izquierda, hiperintensa en difusión, FLAIR y T2, hipointensa en T1 con realce anular posterior a la aplicación de gadolinio. Se realizó t-IRM, observando cambios en sentido vertical en el haz corticoespinal (CE) a nivel de ventrículos laterales, por destrucción de las vainas de mielina. La tractografía mostró ruptura de fibras a nivel de la lesión capsuloputaminal izquierda. Se realizó biopsia estereotáxica que reportó desmielinización con preservación relativa de los axones, infiltrado inflamatorio linfocitario leve perivascular con escasas células plasmáticas, pérdida de astrocitos y fagocitosis de detritus celular y mielina fragmentada. Se observaron focalmente astrocitos atípicos con patrón cromatínico de mitosis anormal, astrocitos de Creutzfeldt. Se inició tratamiento con bolos de metilprednisolona mejorando ostensiblemente. Se egresó a los 13 días de estancia hospitalaria. Conclusión. El artículo corresponde a una forma no fatal de ECB, con buena respuesta al tratamiento temprano con glucocorticoides. Como aportación original se resalta la importancia de la tractografía por tensor de difusión para el diagnóstico y tratamiento temprano. ¿ENDOCABLITIS? INFECCIONES QUE INVOLUCRAN DISPOSITIVOS CARDIACOS IMPLANTABLES Juan Antonio Echeverría-Vargas, Karina Hernández-Ayala, Scarlett Fest-Parra, Lorena Cabrera-Ruiz, Luis Enrique Soto-Ramírez, Rafael Vidal-Tamayo Medicina Interna, Médica Sur Introducción. Como todo cuerpo extraño, los dispositivos cardiacos implantables se pueden infectar. Las infecciones profundas de estos dispositivos incluyen aquellas donde está involucrada la porción transvenosa de los cables de los mismos. La incidencia real de estas infecciones se desconoce, pero de los episodios registrados, cerca de 90% son ocasionados por S. aureus y estafilococos coagulasa negativos. Caso clínico. Se describe un caso que no aceptó manejo quirúrgico. Paciente masculino de 77 años con antecedente de DM tipo 2, HTA, colocación de marcapasos en 2003, con posterior cambio de fuente en enero 2013. Diagnóstico de endocarditis en abril 2013 tratada con ceftriaxona por tres semanas, retiro de fuente de marcapaso sin poder retirar los cables y colocación de uno epicárdico. Ingresó en diciembre de 2013 por neuroglucopenia inducida y fiebre. Durante su internamiento se diagnosticó influenza y se aisló Staphylococcus aureus en hemocultivos. Un ecocardiograma transesofágico documentó vegetación de 15 x 4-5 mm a la salida del cable atrial, dándose manejo antimicrobiano con dicloxacilina y gentamicina y rechazándose el manejo quirúrgico ante las posibles complicaciones. Se egresó con dicloxacilina oral y se mantuvo afebril, pero con elevación de marcadores inflamatorios. La infección de los cables transvenosos de un marcapaso se considera esencialmente una endocarditis derecha, la cual se presenta generalmente de manera subaguda, requiriendo del retiro del dispositivo como tratamiento definitivo. Ante la imposibilidad del uso de dispositivos endovasculares, actualmente en nuestro país el manejo sólo puede ser quirúrgico con elevada morbimortalidad o médico a largo plazo con resultados inciertos. 51 DIAGNÓSTICO TEMPRANO DE ESCLEROSIS CONCÉNTRICA DE BALÓ MEDIANTE TRACTOGRAFÍA POR TENSOR DE DIFUSIÓN: REPORTE DE CASO Y REVISIÓN Juan Nader-Kawachi, María de la luz Andrade-Magdaleno, Carlos Peñaherrera, Yeni Fernández, Isabel Lavenant Medicina Interna, Médica Sur Introducción. Esclerosis concéntrica de Baló (ECB) variante infrecuente de enfermedad desmielinizante relacionada con esclerosis múltiple (EM) inicialmente considerada de curso agudo y progresión fatal. Se ha logrado reproducir la imagen tridimensional de un fascículo en particular y observar la presencia de lesiones con 110 52 LINFOMA PRIMARIO DE SNC NO ASOCIADO A VIH: REPORTE DE CASOS Juan Antonio Echeverría-Vargas, Guillermo Salvador García-Ramos, Felipe Vega-Boada Medicina Interna, Médica Sur Introducción. Descrito por primera vez en 1929, bajo el nombre de sarcoma peritelial, se considera como la presencia de linfoma maligno extranodal que emerge en el SNC en ausencia de linfoma fuera del sistema nervioso al momento del diagnóstico. La incidencia se ha incrementado a consecuencia del síndrome de inmunodeficiencia adquirida; sin embargo, en pacientes inmunocompetentes no se ha observado este incremento de forma tan clara. El diagnóstico suele realizarse entre los 45 y 70 años, con afectación igual entre hombres y mujeres. Caso clínico. Se describen tres casos de pacientes con LPSNC en los que se descartó infección por VIH y se presentaron durante enero 2004 y enero 2014. La edad de presentación no similar entre los casos, dos de ellos se presentaron en pacientes de sexo femenino. Todos presentaron antecedente de pérdida ponderal y dos de los pacientes contaron con antecedente de parálisis del séptimo par craneal y deterioro cognitivo. Mediante estudios de imagen se observaron múltiples lesiones intracraneales supra e infraentoriales, así como ausencia de hipermetabolismo fuera del SNC. No se observaron células linfoides malignas en el análisis de LCR y todos los pacientes requirieron de biopsia estereotáctica. Conclusión. El LPSNC es una entidad rara que no cuenta con un cuadro clínico específico, si no es contemplada, su diagnóstico se puede retrasar, teniendo un curso fatal. Con tratamiento oportuno, la supervivencia puede ser hasta de cinco años. La incidencia de esta enfermedad es sumamente baja. Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. PEDIATRÍA 53 elevada, linfadenopatías, rash, ictericia y edema. Hay datos clínicos que no son específicos que se pueden presentar de forma inicial en los neonatos como la enterocolitis necrotizante. Hay criterios establecidos en el protocolo HLH-2004, en el que se exigen cinco de ocho criterios clínicos para confirmar su diagnóstico. El tratamiento debe ser multidisciplinario, con medidas de soporte como la restricción hídrica, el apoyo transfusional, aporte de fibrina para mejorar la hemostasia, anticonvulsivantes y vigilancia estrecha en la Unidad de Cuidados Intensivos. Según el protocolo HLH-2004 la incorporación de agentes inmunosupresores y quimioterapéuticos, como la dexametasona, la ciclosporina A y el etopósido, ha logrado supervivencias globales a los tres años, cercanas entre 50 y 70% de los casos. El pronóstico dependerá directamente del tipo de síndrome. En los reactivos a infección, 52% fallecen por infección en la fase de pancitopenia, coagulación intravascular diseminada o falla orgánica múltiple. SÍNDROME HEMOFAGOCÍTICO NEONATAL Susana Martínez Nava, Priscilla Tejeda-Ballhaus, Francisco Ramírez-Santa Rita, Rodrigo Vásquez del Mercado-Cordero Servicio de Neonatología, Médica Sur Introducción. El síndrome hemofagocítico es una enfermedad de etiología desconocida, se ha relacionado con un descontrol y respuesta exagerada del sistema inmunológico. Cuenta con una incidencia de 1-2:1,000,000 de niños sin predominio de sexo y ni de edad. Puede ser de dos tipos, familiar o adquirida, en ambas se caracteriza por ser una enfermedad con alteraciones clínicas y de laboratorio secundarias a la liberación elevada de citocinas inflamatorias y de una alta infiltración de linfocitos y de histiocitos en los órganos. Las manifestaciones clínicas incluyen la presencia de síndrome febril, hepatoesplenomegalia, alteraciones de la coagulación, disfunción hepática, trastornos neurológicos y falla orgánica múltiple. El tratamiento es variado, dependiendo de la causa desencadenante. El objetivo es suprimir la hiperinflamación de los síntomas y destruir a las células infectadas presentadoras de antígeno. Caso clínico. Paciente masculino (madre de 27 años de edad) sin antecedente de consanguinidad, recibió esteroides prenatales por presencia de RPM de 8 h de evolución, con 32 SDG, obteniéndose sin complicaciones con un Apgar de 8/9 P:1500 g. Se ingresó a la terapia intermedia para manejo del SDR y sepsis temprana requiriendo sólo de manejo conservador con antibióticos por tres días, oxígeno suplementario y cafeína. A sus 11 días de vida presentó datos compatibles con una enterocolitis necrotizante A1, requiriendo ayuno, nutrición parenteral y esquema antimicrobiano, presentando a sus 24 h un deterioro clínico con presencia de CID, hiponatremia, choque séptico, acidosis mixta, requiriendo de ventilación mecánica, alta frecuencia, cambio de esquema antimicrobiano, transfusión de hemoderivados, resolviéndose el cuadro a sus 21 días. Se reportó el cultivo positivo para Klebsiella pneumonie. Se reinició la vía oral por cuatro días sin complicaciones hasta presentar mismo cuadro de deterioro clínico, requiriendo nuevamente asistencia ventilatoria, hemoderivados y una amplia cobertura antimicrobiana y antifúngica. Se sospechó de un síndrome hemofagocítico por presentar más de tres criterios diagnósticos establecidos en el protocolo HLH-2004, como fiebre, esplenomegalia, citopenias (plaquetopenia repetitivas siendo la más baja de 6 x 103/µL, Hb < 8.8 g/dL), hipertrigliceridemia 245 mg/dL, ferritina elevada, con lo cual se decidió iniciar manejo con gammaglobulina por dos días, metilprednisolona por cinco días y ciclosporina por 39 días, presentando una mejoría clínica. Se reinició la vía oral sin complicaciones; sin embargo, se decidió su traslado de esta institución a un hospital público, con manejo para broncodisplasia pulmonar, encefalopatía multiquística, síndrome colestásico, insuficiencia renal, hipertensión arterial y con ciclosporina. A sus 74 días de vida (tres semanas posteriores a su traslado) falleció debido a un choque séptico. Discusión. El síndrome hemofagocítico es una enfermedad sistémica provocada por altos niveles de liberación de citocinas inflamatorias, por macrófagos en virtud de una estimulación antigénica prolongada, que puede llevar a una falla multiorgánica. Las manifestaciones clínicas son fiebre, hepatoesplenomegalia, citopenias, hipertrigliceridemia, hipofibrimogenemia, ferritina 54 ENFERMEDAD DE KIKUCHI-FUJIMOTO. REPORTE DE UN CASO Mariana López-Mejía M,* C. Chiquito-Freile,** Rodolfo Bolaños-Reyes,* E. Galván-Bautista* *Unidad de Pediatría, **Médico Interno de Pregrado, Fundación Clínica Médica Sur Introducción. La enfermedad de Kikuchi-Fujimoto es una entidad poco frecuente generalmente asociada a infecciones virales, manifestada clínicamente con fiebre y linfadenopatía. Conlleva un curso clínico usualmente autolimitado y fue descrita por primera vez en 1972 en Japón. Caso clínico. Femenino de 12 años, cinco meses, originaria y residente del D.F., sin antecedentes patológicos de importancia. Inició su padecimiento 14 días antes de su ingreso con fiebre de 39 ºC que no cedió por cinco días, por lo que recibió antibiótico (cefalexina) por diagnóstico de IVU, no presento mejoría a siete días y se cambió antibiótico (trimetoprim-sulfametoxasol). Acudió a Urgencias de esta institución por fiebre, pérdida de peso (7 kg en dos semanas), dolor abdominal ENA: 8/10 localizado en epigastrio, tipo punzante, sin irradiaciones, exacerbantes o atenuantes, Giordano izquierdo positivo, presentando palidez de tegumentos y refiriendo astenia, adinamia, anhedonia. A su ingreso estudios de laboratorio reportaron leucocitopenia y neutropenia, deshidrogenasa láctica elevada (549 U/L), además de EGO con leucocituria. Ingresó y se decidió mantenimiento de esquema antibiótico (ceftriaxona) por sospecha de pielonefritis y estudio por neutropenia, fiebre y pérdida de peso. Oncología solicitó gammagrafía donde se observó ganglio axilar izquierdo, bajo anestesia general se realizó aspirado de médula ósea y biopsia de ganglio linfático axilar donde patología reportó: enfermedad de KikuchiFujimoto (linfadenitis histiocítica necrosante) y aspirado medular sin datos de neoplasia. El panel viral reportó IgG positivo para VEB y parvovirus B19. A dos semanas de su hospitalización se decidió egreso con mejoría de la sintomatología, manteniendo seguimiento en Consulta Externa. Discusión. La linfadenitis histiocítica necrosante se observa principalmente en mujeres jóvenes, es causa de fiebre prolongada y tiende a autolimitarse en tres a cuatro meses sin consecuencias. Existen reportes en los pacientes que han pade- Rev Invest Med Sur Mex, 2014; 21 (2): 91-112 111 RESÚMENES DEL XIV CONGRESO ANUAL DE MÉDICA SUR SOCIEDAD DE MÉDICOS, A.C. cido esta entidad que se puede desarrollar lupus eritematoso sistémico. Esta entidad representa un diagnóstico difícil y en ocasiones requiere un abordaje multidisciplinario para su confirmación. En este caso la sospecha diagnóstica inicial fue de linfoma y a través del estudio histopatológico se llegó al diagnóstico de enfermedad de Kikuchi. PSICOTERAPIA Y PSICOLOGÍA 55 torno depresivo mayor, 29 pacientes (60.45%); rasgos obsesivos de personalidad, 10 (20.8%); distimia, siete (14.5%); trastorno de déficit de atención con hiperactividad, uno (2.6%); trastorno de ansiedad generalizado, cinco (10.4%); crisis de angustia con agorafobia, cuatro (8.3%); fobia social, dos (4.1%). Conclusiones. Los resultados obtenidos de esta muestra son similares a los reportados por la literatura internacional; inicia en la adolescencia temprana, nuestra población fue menor a 18 años con 70.7%, las pacientes de mayor edad reportaron más tiempo de evolución, iniciaron en la pubertad o adolescencia, lo que indica que aunque asisten a la clínica en edad adulta iniciaron en la adolescencia. Es más frecuente en mujeres (95.8%), la literatura reporta relación 9/1. La comorbilidad más frecuente es el trastorno depresivo mayor con 29 pacientes (60.4%), la literatura reporta de 37 a 60% en estudios longitudinales de hasta 10 años, pero si se suma la distimia que en nuestra muestra se presentó en 14.5%, se tendría 74.9% de pacientes con un trastorno del ánimo; en trastornos de ansiedad se reporta de 40 a 65% en nuestra población, sumando trastorno de ansiedad generalizado con crisis de angustia y fobia social, tenemos un total de 32.8%. Estos resultados son predictivos de la evolución de los pacientes. COMORBILIDAD PSIQUIÁTRICA EN PACIENTES CON ANOREXIA NERVIOSA María Eugenia Ibarzábal-Ávila,* José Alberto Hernández-Martínez,* Jorge Hernández-Calleros,* Enrique Bernal,* Ana Lilia Córdova,* Julio César López,* Vanessa Manassero,* Angélica Moguel,* Nora Renteria,* Juan Vélez-Escalante,* Martha Helena Ramos-Ostos** *Clínica de Trastornos de la Conducta Alimentaria y Obesidad Infantil. **Centro Integral de Diagnóstico y Tratamiento, Médica Sur. Introducción. La Clínica de Trastornos de la Conducta Alimentaria ha visto en total 48 pacientes con diagnóstico de anorexia nervosa entre noviembre 2005 a marzo 2013, los criterios para llegar al diagnóstico fueron con base en la versión española de la cuarta edición de Diagnostic Criteria from DSM-IV-TR, publicada por la American Psychiatric Association, Washington DSM, misma que perdió su vigencia en marzo del 2013 cuando apareció la versión del DSM V con criterios diagnósticos diferentes para los trastornos de la conducta alimentaria. Objetivo. Conocer la comorbilidad psiquiátrica en pacientes con anorexia nervosa que acuden a la Clínica de Trastornos de la Conducta Alimentaria de Médica Sur durante su diagnóstico, apoyar al tratamiento y hacer evaluación de las medidas terapéuticas. Material y métodos. Los pacientes acuden a la clínica y se realiza una evaluación integral por médico internista o pediatra según la edad del paciente, psiquiatra, psicoterapeuta individual con aplicación de instrumentos específicos para trastornos de la conducta alimentaria, psicoterapeuta de familia, nutrióloga y fisioterapeuta. Además, estudios de laboratorio y de gabinete como electrocardiograma y escrutinio de muñeca. El médico psiquiatra evalúa a los pacientes a través de una entrevista semiestructurada y la aplicación de cuestionario Mini International Neuropsychiatric Interview for Children and Adolescent Spanish versión M.I.N.I. KID (1.1) January 2000, en niños y adolescentes y el Mini International Neuropsychiatric Interview, Mini International Neuropsychiatric evaluation M.I.N.I. PLUS versión en español 5.0.0 para adultos. Resultados. Se han visto 48 pacientes. Género: femeninos, 46 (95.8%): dos (4.1%) masculinos. Área geográfica: 42 (87.5%) metropolitana, seis (12.5%), foránea. Edad: nueve a 13 años, siete (14.5%); 14 a 18 años, 27 (56.28%); 19 a 23 años, ocho (16.6%); 24 a 28 años, dos (4.1%); 29 a 33 años, dos (4.16%); 34 a 38 años, 0; 39 a 43 años, uno (2.08%); 44 a 48 años, 0; 49 a 53 años, 0; 54-57 años, uno (2.08%). Nueve pacientes mayores de 21 años (18.7%). Estudiante, 40 (83.3%); empleado, tres (6.2%), otras, cinco (10.4%). Mayor tiempo de evolución 42 años; menor, dos meses. El promedio es de 3.4 años. Menor índice de masa corporal 14.1, media 17.0. Menor porcentaje de grasa 1.40 con índice de masa corporal de 16.3. Comorbilidad psiquiátrica: 34 pacientes de la muestra tuvieron al menos un trastorno mental comórbido (70.8%), distribuyéndose de la siguiente forma: trasRevista de Investigación 112 56 INTERVENCIÓN PSICO-EDUCATIVA BREVE Y DE EMERGENCIA FRENTE AL DIAGNÓSTICO DE CÁNCER DE MAMA DESDE UN ENFOQUE RACIONAL EMOTIVO COGNITIVO CONDUCTUAL (RECC) María Teresa Arvide-Vales Psicología, Práctica Privada, Médica Sur. La comunicación del diagnóstico de cáncer de mama pone en juego los recursos existentes en las pacientes de acuerdo con diversas variables. Desde un modelo ecológico, van desde las biológicas, ciclo de vida, estilos y hábitos de vida, socioeconómicos y de accesibilidad a los servicios de salud, hasta aquellas socio-culturales que facilitarán o no el despliegue de recursos personales para afrontar las intervenciones médicas y las variaciones cognitivas, emocionales y conductuales que se presentan ante este evento considerado altamente estresante. La Psicología de la Salud propone diversas estrategias desde los modelos cognitivos y conductuales para coadyuvar a los tratamientos médicos en diversos momentos del tratamiento. El presente trabajo propone un esquema psico-educativo, breve y de emergencia previo a la fase de tratamiento e inmediato al diagnóstico, considerado este momento como de alto estrés e impacto emocional y cuyos objetivos serían la adherencia al tratamiento y protocolos médicos; evaluación de posibles problemas psicológicos, psiquiátricos y psicosociales y la derivación a especialistas correspondientes; proveer percepción de eficacia y control sobre la enfermedad y el tratamiento y proporcionar información y orientación a la familia para el apoyo efectivo a las pacientes y al tratamiento médico. Órgano de Difusión de la Sociedad de Médicos Rev Invest Med Sur Mex, 2014; 21 (2): 91-112